Neuerungen im Bereich der Chirurgie
Autorin:
OÄ Dr. Stephanie Kacerovsky-Strobl
Koordination Brustgesundheitszentrum
Klinikum Donaustadt
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Auch im Jahr 2024 fand die international größte Brustkrebs-Konferenz statt, das San Antonio Breast Cancer Symposium, mit mehr als 11000 Teilnehmenden aus 102 Ländern der Welt. Diese Zahlen untermalen eindrucksvoll den hohen Stellenwert und auch die wissenschaftliche Bedeutung dieser Veranstaltung. In diesem Artikel werden einige der wichtigsten Daten, vielleicht sogar der eine oder andere Praxis-Changer, aus chirurgischer Sicht aufgezeigt und erklärt.
Das vorherrschende Thema auf dem San Antonio Breast Cancer Symposium war einmal mehr die Deeskalation im Bereich der Chirurgie mit besonderem Augenmerk auf speziell ausgewählte Subgruppen von Patient:innen.
Metaanalyse:Aufschub der Operation
Die erste Studie zu diesem Thema beschäftigt sich mit dem Aufschub einer Operation bei Patient:innen im Alter von >70 Jahren mit primär operablem Brustkrebs. Häufig wird in der Patient:innenkohorte der über 70-Jährigen ein Verzicht auf die Operation und lediglich eine Behandlung mit endokriner Therapie gewählt.
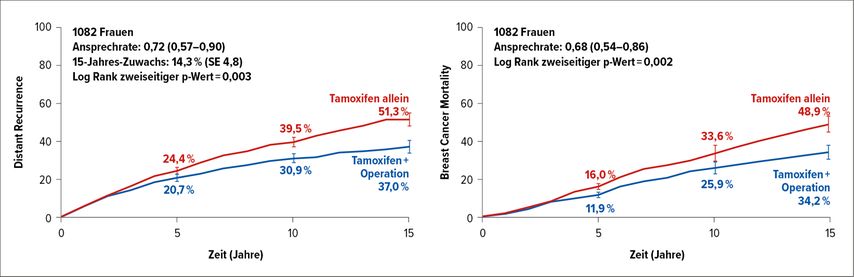
Frühere Metaanalysen zeigten zwar, dass Tamoxifen allein kurzfristig das Tumorwachstum kontrollieren kann, jedoch erleiden unter alleiniger Hormontherapie mehr Patient:innen tumorbedingte Krankheitsfortschritte als nach einer Operation.1
In der aktuellen Studie fand man keinen signifikanten Unterschied im Gesamtüberleben zwischen sofortiger Operation (mit adjuvanter Hormontherapie) und abwartendem Vorgehen mit Hormontherapie alleine.2
Prof. Robert Hills von der University of Oxford, der die Metaanalyse beim SABCS 2024 präsentierte, hob zwei zentrale Erkenntnisse hervor:
-
Erstens zeige die Analyse eindeutig, dass eine sofortige Operation nicht nur lokale Vorteile bringt, sondern auch die Fernrezidivrate und die brustkrebsspezifische Sterblichkeit signifikant senkt.Dies widerlegt die zuvor verbreitete Annahme, ein lokaler Eingriff würde sich bei Vorliegen einer systemischen Hormontherapie nicht auf das Auftreten von Metastasen auswirken.
-
Zweitens betonte Hills, dass der beobachtete Überlebensvorteil erst nach längerer Zeit ersichtlich wurde, was wichtig für die Interpretation von Studien ist.
In der Präsentation wurde außerdem angemerkt, dass weitere Analysen – beispielsweise die Aktualisierung der Daten der Studie NSABP B-06 – hilfreich sein werden, um die Ergebnisse einzuordnen und eventuelle Unterschiede in anderen Settings zu prüfen. Die Studie NSABP B-06 war eine historische Studie zum Vergleich von Mastektomie vs. Brusterhalt+/–Bestrahlung; eine erneute Auswertung könnte zeigen, ob auch dort langfristig Unterschiede in der Sterblichkeit durch unterschiedliche lokale Kontrollraten auftreten.
Frauen, die keine Operation erhalten, sind im Schnitt älter und haben mehr Begleiterkrankungen, was ihr Gesamtüberleben unabhängig vom Krebs beeinträchtigt. Die nun präsentierte Metaanalyse eliminiert viele solcher Verzerrungen, da sie auf randomisierten Studien beruht, und demonstriert einen echten kausalen Vorteil der Operation für das krebsspezifische Überleben. Diese Erkenntnis schließt eine wichtige Wissenslücke.
Expert:innen interpretieren die Ergebnisse daher dahingehend, dass Patient:innen nicht allein aufgrund des hohen Alters die Chance auf eine heilende Operation genommen werden sollte, wenn sie insgesamt in gutem Zustand sind und eine realistische Lebenserwartung haben, die über wenige Jahre hinausgeht. Gleichzeitig bleibt die primäre endokrine Therapie weiterhin eine valide Option für Patient:innen, die aufgrund von Gebrechlichkeit, schweren Komorbiditäten oder persönlicher Präferenz keine Operation tolerieren können oder wollen. Die Kunst bestehe darin, zu unterscheiden, welche älteren Patient:innen noch erheblich vom chirurgischen Eingriff profitieren können – was mittels geriatrischer Beurteilung und Einschätzung der Lebenserwartung unterstützt werden sollte.
Tamoxifen war zum Zeitpunkt der alten Studien der Standard der endokrinen Therapie; heutige Patient:innen erhalten je nach Menopausenstatus und Verträglichkeit oft Aromatasehemmer oder andere moderne endokrine Therapien, die möglicherweise die Tumorkontrolle weiter verbessern könnten. Allerdings ist es unwahrscheinlich, dass eine noch effektivere Hormontherapie den Vorteil der Operation vollständig aufheben würde – sie könnte höchstens die Zeit bis zur Progression etwas verlängern. Die Grundaussage, dass die Entfernung des Tumors einen zusätzlichen Nutzen bringt, bleibt wahrscheinlich bestehen.
Außerdem ist anzumerken, dass in den einbezogenen Studien keine Bestrahlung durchgeführt wurde. In der klinischen Routine erhalten jedoch viele auch ältere Patient:innen nach brusterhaltender Operation eine adjuvante Strahlentherapie, sofern ihr Zustand es zulässt. Hätte man in den Operationsgruppen zusätzlich bestrahlt, wären die Lokalrezidivraten vermutlich noch niedriger ausgefallen. Umgekehrt hätte dies aber die Vergleichbarkeit mit der nichtoperativen Gruppe beeinträchtigt. Die Studienplanung ohne Radiotherapie war hier sinnvoll, um den isolierten Effekt der Chirurgie zu untersuchen.
Fazit
Die beim SABCS 2024 vorgestellte Metaanalyse individueller Patient:innendaten aus drei randomisierten kontrollierten Studien (RCT) mit insgesamt 1082 Frauen ab 70 Jahren liefert den bislang deutlichsten Beleg dafür, dass eine sofortige Brustkrebsoperation auch im höheren Alter langfristig Vorteile bringt. Gegenüber einer Strategie, den Tumor lediglich mit Hormontherapie zu behandeln und eine Operation erst bei Progress vorzunehmen, erzielt die sofortige Operation eine drastisch verbesserte lokale Tumorkontrolle und – bei ausreichend langer Nachbeobachtung – eine signifikante Reduktion von Fernmetastasen und brustkrebsbedingten Sterbefällen (Abb.1).
Abb. 1: Ergebnisse von „immediate breast surgery“ vs. „deferral“ (modifiziert nach Hills RK et al.)1
Risikomindernde Operationen
Eine andere Studie, die auf dem San Antonio Breast Cancer Symposium präsentiert wurde, war eine internationale Kohortenstudie, die den Einfluss risikomindernder Operationen auf das Überleben junger Brustkrebserkrankter mit BRCA1/2-Mutation untersuchte. Die Ergebnisse zeigen, dass sowohl die bilaterale risikomindernde Mastektomie (RRM) als auch die risikomindernde Salpingo-Oophorektomie (RRSO) mit einer signifikanten Verlängerung des Gesamtüberlebens und einer Reduktion von Rezidiven einhergehen.
Studiendesign und Methodik
Die Studie BRCA BCY Collaboration ist eine retrospektive, multizentrische Kohortenstudie, die Daten von 5290 Frauen aus 109 Institutionen weltweit einschloss. Alle Teilnehmer:innen waren Träger:innen pathogener oder wahrscheinlich pathogener BRCA1/2-Mutationen und wurden zwischen Jänner 2000 und Dezember 2020 im Alter von 40 Jahren oder jünger mit invasivem Brustkrebs (Stadium I–III) diagnostiziert.
Primärer Endpunkt war das Gesamtüberleben (OS); sekundäre Endpunkte umfassten das krankheitsfreie Überleben (DFS) und das brustkrebsfreie Intervall (BCFI). Die Analyse berücksichtigte RRM und RRSO als zeitabhängige Kovariaten, um potenzielle Verzerrungen durch Vorlaufzeiten zu minimieren.
Ergebnisse
Risikomindernde Mastektomie
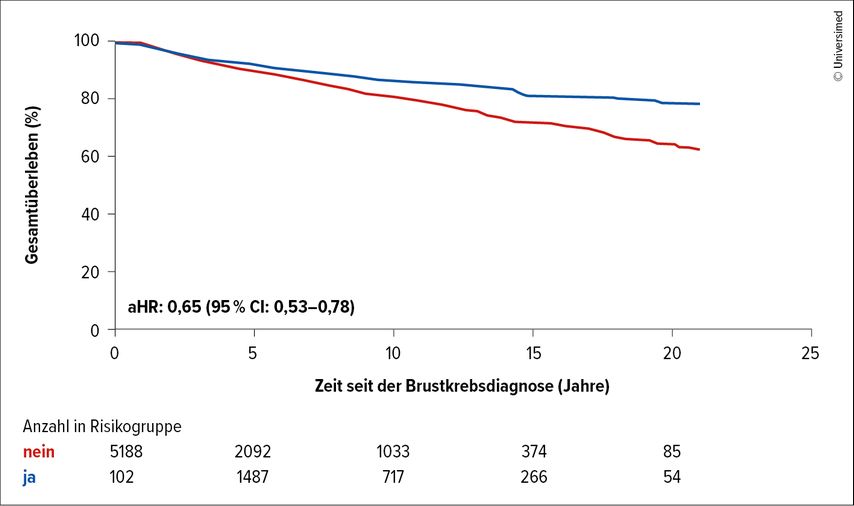
Von den Teilnehmer:innen unterzogen sich 2910 (55,0%) einer RRM, im Median 0,8 Jahre nach der Brustkrebsdiagnose. Diese Intervention war mit einer 35%igen Reduktion des Sterberisikos verbunden (aHR: 0,65; 95% CI: 0,53–0,78). Zudem zeigte sich eine signifikante Verlängerung des DFS (aHR: 0,58; 95 % CI: 0,52–0,65) und des BCFI (aHR: 0,55; 95% CI: 0,48–0,62). Diese Vorteile traten unabhängig vom spezifischen BRCA-Gen, dem Alter bei Diagnose, dem Tumorsubtyp, der Tumorgröße und dem Lymphknotenstatus auf.
Risikomindernde Salpingo-Oophorektomie
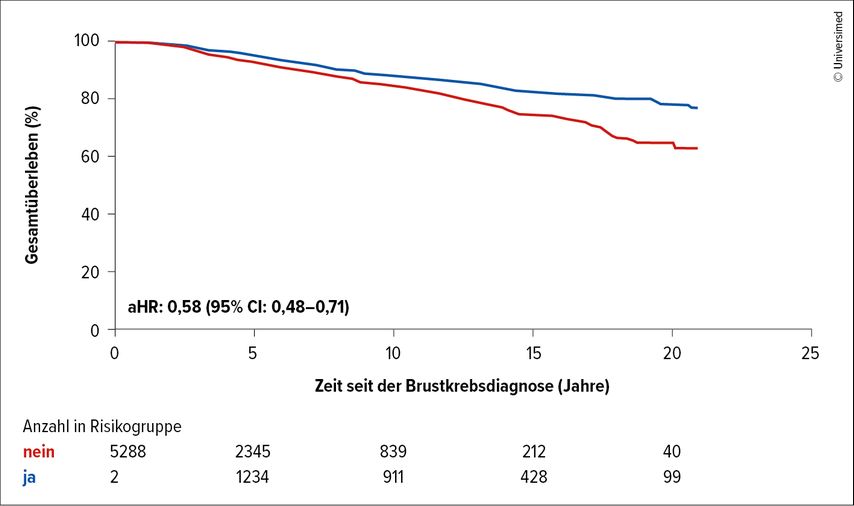
Insgesamt 2782 Frauen (52,6%) unterzogen sich einer RRSO, im Median 3,0 Jahre nach der Diagnose. Diese Operation führte zu einer 42%igen Reduktion des Sterberisikos (aHR: 0,58; 95% CI: 0,48–0,71). Der Überlebensvorteil war bei BRCA1-Mutation (aHR: 0,44; 95% CI: 0,34–0,57) und bei tripelnegativem Brustkrebs (aHR: 0,44; 95% CI: 0,33–0,58) ausgeprägter. Auch das DFS (aHR: 0,68; 95% CI: 0,61–0,77) und das BCFI (aHR: 0,65; 95% CI: 0,57–0,74) verlängerten sich signifikant.
Diese Studie liefert robuste Evidenz dafür, dass risikomindernde Operationen das Überleben und die Krankheitsfreiheit bei jungen Träger:innen der BRCA1/2-Mutation signifikant verlängern. Die Ergebnisse unterstützen die Integration von RRM und RRSO in die individuelle Therapieplanung und Beratung dieser Patient:innengruppe. Besonders hervorzuheben ist der größere Nutzen der RRSO bei BRCA1-Mutationen und tripelnegativem Brustkrebs. Die Entscheidung für solche präventiven Eingriffe sollte jedoch stets unter Berücksichtigung der individuellen Risikofaktoren, der Lebensplanung und potenzieller Nebenwirkungen getroffen werden (Abb. 2 und 3).8–12
Abb. 2: Ergebnisse der Gruppe mit risikomindernder Mastektomie (RRM), Follow-up: 5,1 Jahre (modifiziert nach Lambertini M et al.)6
Abb. 3: Ergebnisse der Salpingo-Oophorektomie(RRSO)-Gruppe, Follow-up: 4,9 Jahre (modifiziert nach Lambertini M et al.)6
Aktive Überwachungvs. sofortige Operation
Die dritte und letzte Studie, die vorgestellt werden soll, ist die COMET-Studie („Comparing an Operation to Monitoring, with or without Endocrine Therapy“). Sie untersuchte, ob bei Patient:innen mit niedriggradigem duktalem Carcinoma in situ (DCIS) eine aktive Überwachung eine sichere Alternative zur sofortigen Operation darstellt.10
Hintergrund und Zielsetzung
DCIS ist eine nichtinvasive frühe Stufe von Brustkrebs, die häufig durch Mammografie entdeckt wird. Traditionell wird DCIS operativ behandelt, oft gefolgt von Strahlentherapie. Da jedoch nicht alle DCIS-Läsionen zu invasivem Brustkrebs fortschreiten, könnte eine aktive Überwachung Überbehandlungen vermeiden. Die COMET-Studie zielte darauf ab, die Sicherheit und Wirksamkeit der aktiven Überwachung im Vergleich zur leitliniengerechten Therapie bei Patient:innen mit niedriggradigem DCIS zu evaluieren.
Studiendesign und Methodik
In dieser multizentrischen, randomisierten klinischen Studie wurden 995 Frauen ab 40 Jahren mit niedriggradigem, Hormonrezeptor-positivem, HER2-negativem DCIS ohne Anzeichen einer Invasion eingeschlossen.
Die Teilnehmer:innen wurden entweder der aktiven Überwachung (n=484) oder der leitliniengerechten Therapie (Operation±Strahlentherapie; n≤473) zugewiesen. In beiden Gruppen war der Einsatz einer endokrinen Therapie optional. Primärer Endpunkt war die Rate an invasiven Brustkrebserkrankungen in der betroffenen Brust innerhalb von zwei Jahren.
Ergebnisse
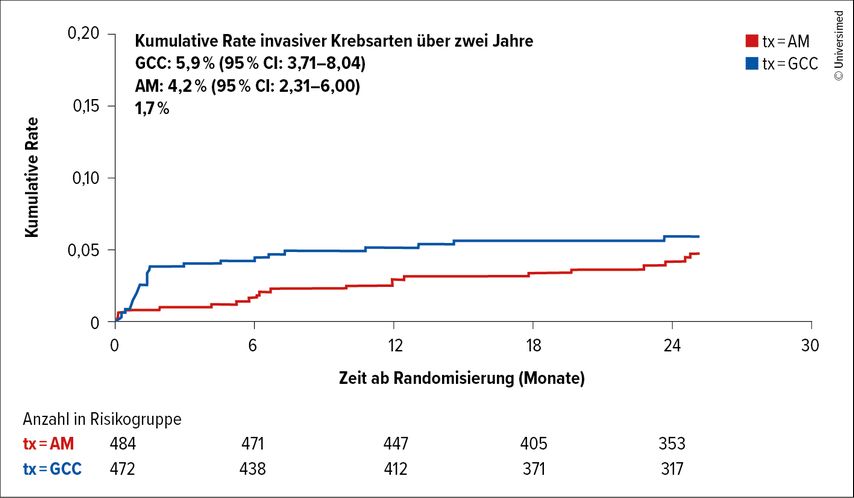
Nach einer medianen Nachbeobachtungszeit von zwei Jahren entwickelten 5,9% der Patient:innen in der Operationsgruppe und 4,2% in der Überwachungsgruppe einen invasiven Brustkrebs in derselben Brust. Dieser Unterschied war statistisch nicht signifikant, was darauf hindeutet, dass die aktive Überwachung nicht unterlegen ist.
Zudem berichteten Patient:innen in beiden Gruppen über vergleichbare Lebensqualität, Angst- und Depressionswerte sowie Sorgen bezüglich DCIS. Allerdings traten in der Operationsgruppe vorübergehend mehr physische Beschwerden wie Armprobleme und Brustschmerzen auf, die sich jedoch innerhalb von zwei Jahren anglichen.
Interpretation und klinische Relevanz
Die Ergebnisse der COMET-Studie deuten darauf hin, dass für ausgewählte Patient:innen mit niedriggradigem DCIS eine aktive Überwachung eine sichere Alternative zur sofortigen Operation sein könnte, ohne das Risiko für invasive Brustkrebserkrankungen zu erhöhen. Dies könnte zu einer Reduktion von Überbehandlungen und den damit verbundenen physischen und psychischen Belastungen führen. Es ist jedoch wichtig zu betonen, dass eine längere Nachbeobachtung erforderlich ist, um diese Ergebnisse zu bestätigen und langfristige Auswirkungen zu bewerten.
Die Entscheidung für eine aktive Überwachung sollte individuell getroffen werden, basierend auf den spezifischen Merkmalen der Patient:innen und ihrer Erkrankungen sowie nach ausführlicher Beratung durch das Behandlungsteam (Abb.4).
Literatur:
1 Hills RK et al.: Immediate breast surgery versus deferral of surgery in women aged 70+ years with operable breast cancer: patient-level meta-analysis of three randomized trials among 1,082 women. SABCS 2024; Abstr. #LB1-01 2 Reed MW et al.: Surgery versus primary endocrine therapy for operable primary breast cancer in elderly women (70 years plus). Cochrane Database Syst Rev 2004; (2): CD004272 3 Chan KS et al.: Revisiting primary endocrine therapy versus surgery in older women with breast cancer: a meta-analysis. Br J Surg 2023; 110(4): 420-31 4 De Glas NA et al.: Primary endocrine therapy in older women with breast cancer. Curr Oncol Rep 2017; 19(10): 64 5 Pressemitteilungen und Berichterstattung: Targeted Oncology, OncLive Nursing und ecancer berichteten über die SABCS-Studie und fassten die Ergebnisse prägnant zusammen. Insbesondere wurde hervorgehoben, dass der Verzicht auf die sofortige Operation zu deutlich höheren Lokalrezidivraten führte und dass die Vorteile der Operation in Bezug auf Metastasierung und Überleben erst mit längerer Zeit sichtbar wurden. 6 Lambertini M et al.: Association between risk-reducing surgeries and survival in young BRCA carriers with breast cancer: results from an international cohort study. SABCS 2024; Abstr. #GS1-08 7 The ASCO Post: Risk-reducing surgeries improve survival for younger patients with breast cancer who are BRCA carriers, study finds. January 25, 2025 8 ecancer: Association between risk-reducing surgeries and survival in young BRCA carriers with breast cancer. December 23, 2024 9 Hwang ES et al.: Early oncologic outcomes following active monitoring or surgery (+/- radiation) for low risk DCIS: the COMET Study (AFT-25). SABCS 2024; Abstr. #GS2-05 10 American Association for Cancer Research: COMET trial finds active monitoring is a viable option for some patients with low-risk DCIS. December 12, 2024 11 Partridge A et al.: Patient reported outcomes following active monitoring or surgery (+/- radiation) for low risk DCIS in the COMET study (AFT-25). SABCS 2024; Abstr. #GS2-06 12 Breast Cancer Research Foundation: SABCS 2024: BCRF-supported COMET trial reports promising early results on active monitoring for DCIS. December 12, 2024
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...