HIV-Infektion im Alter: Was sind die Herausforderungen?
Autor:
Dr. Florian Breitenecker, MSc
Primärversorgungszentrum für Allgemeinmedizin
Wien
E-Mail: fb@teampraxis.wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Dank des medizinischen Fortschritts ist HIV heute eine chronische behandelbare Erkrankung mit nahezu normaler Lebenserwartung. Immer mehr HIV-positive Menschen erreichen ein höheres Alter, in Europa sind rund 50% der Betroffenen über 50 Jahre alt. Damit gehen vielfältige Herausforderungen einher – von medizinischen und psychosozialen Aspekten bis hin zu verbesserungswürdigen Versorgungsstrukturen.
Keypoints
-
Bei Personen mit HIV treten chronische Erkrankungen oft früher und gehäufter auf.
-
Die vorzeitige biologische Alterung betrifft nicht nur einzelne Organsysteme, sondern den gesamten Menschen.
-
Die Vielzahl an Begleiterkrankungen führt zu Multimedikation, mit der Gefahr von pharmakokinetischen Wechselwirkungen, unerwünschten Arzneimittelwirkungen und Adhärenzproblemen.
-
Wichtig sind neurokognitive Screenings als Teil der HIV-Routineversorgung älterer Patient:Innen.
-
Medizinisches Personal und Pflegepersonal müssen entsprechend geschult werden, um eine diskriminierungsfreie Versorgung sicherzustellen.
Seit über 20 Jahren organisiert Univ.-Prof. Dr. Robert Zangerle, Obmann der Österreichischen HIV-Kohortenstudie (AHIVCOS), alljährlich das „HIV-Update“ zur Fortbildung der heimischen HIV-Behandler:innen. Ein Blick auf die Vortragstitel von damals und heute spricht Bände: Während 2004 über „ART und Resistenz“, „Toxizität der ART“ und „Pathogenese der HIV-Infektion“ referiert wurde, lauten die Überschriften 2025 „Prävention der Demenz im Alter“, „Diabetes mellitus“ und „Homogenisierung des gesunden Alterns“.
Sind die HIV-Infektion und die antiretrovirale Therapie (ART) in der Behandlung von HIV-Patient:innen kein Thema mehr? Die kurze Antwort: dank der perfektionierten ART immer weniger. Weil die Kohorte der Menschen, die mit HIV lebt, immer älter wird, rücken die Themen des Alterns zusehends in den Vordergrund.
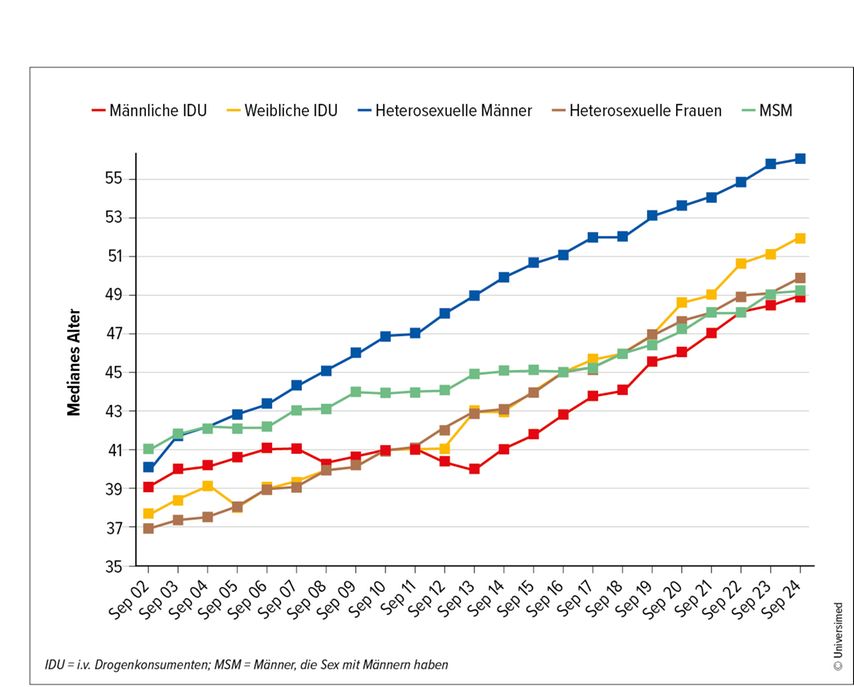
Mit dem medizinischen Fortschritt der letzten Jahrzehnte hat sich die Prognose für Menschen mit HIV dramatisch verbessert. Dank der ART ist HIV heute bei guter Adhärenz eine behandelbare chronische Erkrankung. Menschen mit HIV haben heute eine nahezu normale Lebenserwartung, sofern sie frühzeitig diagnostiziert werden und regelmäßig medizinisch betreut sind.1 Diese Entwicklung hat zur Folge, dass immer mehr Menschen, die mit HIV leben, in ein höheres Lebensalter kommen. In der AHIVCOS betrug das mediane Alter im Jahr 2002 39,2 Jahre, im September 2024 waren es bereits 50,8 Jahre.2 In Europa sind laut aktuellen Daten bereits rund 50% der Menschen mit HIV über 50 Jahre alt, in einigen urbanen Regionen liegt dieser Anteil sogar noch höher.3 Die Herausforderungen, die sich dadurch ergeben, sind vielschichtig: Sie reichen von medizinischen Komplikationen über psychosoziale Belastungen bis hin zu Versorgungsstrukturen, die auf diese Patient:in-nengruppe noch nicht vorbereitet sind.
Abb. 1: Medianes Alter der Patient:innen der AHIVCOS nach Transmissionsmodus. Insgesamt stieg das Durchschnittsalter von 39,2 im September 2002 auf 50,7 im September 2023. Bei MSM stieg das Durchschnittsalter von 41,0 im September 2002 auf 49,1 im September 2023, bei Männern (nicht MSM) von 39,9 auf 53,6 und bei Frauen von 37,2 auf 49,1. Das Median- und Durchschnittsalter liegt bei 50,8 bzw. 50,7 Jahren; 23,2% sind älter als 60 Jahre, 51,7% älter als 50 Jahre (modifiziert nach Zangerle R et al. 2023)2
Komorbiditäten und Multimedikation
Mit steigendem Alter nimmt die Wahrscheinlichkeit zu, an chronischen Erkrankungen zu leiden. Bei Personen mit HIV treten diese oft früher und gehäufter auf. Zu den häufigsten Komorbiditäten zählen kardiovaskuläre Erkrankungen, Diabetes mellitus Typ 2, Osteoporose, chronische Nierenerkrankungen, Lungenerkrankungen sowie bestimmte Krebserkrankungen.4
Die chronische Entzündung durch Immunaktivierung, die auch bei erfolgreicher ART den Körper weiter belastet, trägt zur beschleunigten Alterung bei – ein Phänomen, das als „inflammaging“ bekannt ist. Auch mitochondriale Dysfunktionen, immunologische Veränderungen (Immunseneszenz) und mikrobielle Translokation aus dem Darm spielen hier eine Rolle.
Für kardiovaskuläre Erkrankungen beispielsweise ist die HIV-Infektion – selbst bei langjähriger Immunsuppression – ein unabhängiger Risikofaktor.5 Umso wichtiger ist es, in der HIV-medizinischen Versorgung beeinflussbare Risikofaktoren zu minimieren (Blutdruckeinstellung, Bewegung, Ernährung, Nikotin-, Alkohol- und Drogenentwöhnung etc.). Auch bei der Cholesterinsenkung sollte man sich an den jüngsten, sehr strengen Empfehlungswerten (für HIV-negative Personen) orientieren, denn die viel beachtete REPRIEVE-Studie hat einen Statinnutzen selbst bei niedrigem bis moderatem kardiovaskulärem Ausgangsrisiko und normalen LDL-Spiegeln zeigen können.6
Auch wenn es immer noch keine Heilung der HIV-Infektion gibt, hat die ART in den letzten Jahrzehnten bemerkenswerte Fortschritte gemacht. Die allermeisten Patient:innen kommen mit einer Tablette einmal täglich in Form eines „single tablet regimen“ (STR) aus. Auch eine zweimonatlich zu injizierende ART steht als Alternative zur Verfügung. Nebenwirkungen werden mittlerweile nur selten beklagt, auch Resistenzen durch mangelnde Adhärenz – sehr lange die große Furcht der HIV-Behandler:innen – haben aufgrund der hohen genetischen Barriere der modernen ART mittlerweile Seltenheitswert. Ebenso hat das Interaktionspotenzial der ART seit Einführung der Integrasehemmer substanziell abgenommen.
Doch wo viel Licht ist, dort ist auch viel Schatten: Gerade die Gamechanger Integrasehemmer dürften mit einer Gewichtszunahme, die über die restitutio ad integrum hinausgeht, assoziiert sein, insbesondere in Kombination mit Tenofoviralafenamid (TAF).7 Individualisierte ART bleibt wichtig, denn gerade die Gewichtszunahme ist im Alter ein wichtiges Thema. Ältere Medikamente und neue Vertreter älterer Substanzklassen können hier eine zu bevorzugende Alternative darstellen.8
Die Vielzahl an Begleiterkrankungen führt zu Multimedikation, oft nehmen ältere HIV-positive Patient:innen zusätzlich zur ART täglich fünf oder mehr Medikamente ein – mit der Gefahr pharmakokinetischer Wechselwirkungen, unerwünschter Arzneimittelwirkungen und Adhärenzprobleme. Trotz der pharmakologischen Fortschritte müssen HIV-Medikamente regelmäßig auf Verträglichkeit, Interaktionen und Dosierung überprüft werden.
Geriatrische Syndrome und funktionelle Einschränkungen
Dazu zählen Stürze, Gebrechlichkeit (Frailty), Inkontinenz, kognitive Beeinträchtigungen und funktionelle Abhängigkeit im Alltag. Studien belegen, dass Menschen, die mit HIV leben, früher und häufiger von solchen Syndromen betroffen sind als HIV-negative Gleichaltrige.9 Die sogenannte vorzeitige biologische Alterung betrifft dabei nicht nur einzelne Organsysteme, sondern den gesamten Menschen.Gebrechlichkeit reduziert nicht nur die Lebensqualität, sondern erhöht auch das Risiko für Hospitalisierung, institutionelle Pflegebedürftigkeit und Mortalität. In diesem Kontext sind präventive Maßnahmen wie gezielte Bewegungstherapie, Ernährung und psychosoziale Stabilisierung besonders wichtig.
Kognition und neurokognitive Störungen
Trotz viraler Suppression bleibt bei vielen HIV-positiven Personen ein erhöhtes Risiko für HIV-assoziierte neurokognitive Störungen (HAND). Diese reichen von asymptomatischen kognitiven Einschränkungen bis hin zur HIV-assoziierten Demenz. Besonders problematisch sind die milden Formen, da sie im Alltag unbemerkt bleiben können. Die Abgrenzung zu anderen altersassoziierten Demenzen ist schwierig und bedarf spezialisierter geriatrischer oder neurologischer Diagnostik. Neurokognitive Screenings sollten daher Teil der HIV-Routineversorgung älterer Patient:innen sein.
Psychosoziale Aspekte und Lebensqualität
Viele ältere HIV-positive Menschen leben allein, haben keine Kinder oder Angehörigen, die sie unterstützen könnten. Die HIV-Diagnose war für viele mit Stigmatisierung, Ausgrenzung oder traumatischen Verlusten verbunden. Diese Erfahrungen wirken lange nach und führen nicht selten zu psychischen Erkrankungen wie Depressionen oder Angststörungen.
Die psychische Gesundheit älterer HIV-positiver Menschen sollte ebenso im Fokus stehen wie somatische Beschwerden. Gleichzeitig ist soziale Teilhabe – etwa durch Peergruppen, Selbsthilfe oder altersgerechte Community-Angebote – ein zentraler Faktor für Wohlbefinden.
Strukturelle Herausforderungen in der Versorgung
Die medizinische Versorgung erfordert ein interdisziplinäres Vorgehen. Multiprofessionelle Schwerpunkteinrichtungen wie das neu gegründete Primärversorgungszentrum „Teampraxis im 6.“ in Wien mit integrierter Sozialarbeit und psychologischer Versorgung werden wichtiger werden. In der Praxis mangelt es an HIV-Einrichtungen mit geriatrischer Expertise und an Altersmedizin mit HIV-Kompetenz. Auch Pflegeeinrichtungen haben häufig Vorbehalte gegenüber HIV-positiven Bewohner:innen – sei es aus Unsicherheit oder wegen des Stigmas.
Mitarbeiter:innen in Einrichtungen müssen entsprechend geschult und vorbereitet werden, um auch im Alter eine diskriminierungsfreie Versorgung sicherzustellen. Dazu gehört auch, dass Menschen, die mit HIV leben, nicht aus Unkenntnis vom regulären Pflegeangebot ausgeschlossen werden.
Prävention, Sexualität und Neuinfektionen
Sexualität im Alter wird medizinisch oft ignoriert. Dabei sind viele ältere Menschen sexuell aktiv – allerdings oft ohne Kondom und ohne ausreichendes Risikobewusstsein. Die Zahl der HIV-Neudiagnosen bei über 50-Jährigen nimmt zu.10 Zudem werden Symptome bei älteren Menschen oft anderen Erkrankungen zugeschrieben, sodass HIV-Testungen verzögert erfolgen. Eine altersgerechte, nicht stigmatisierende Sexualaufklärung sowie regelmäßige Testangebote auch für Ältere sind daher notwendig.
Fazit
Die alternde HIV-positive Bevölkerung macht neue Antworten in Medizin, Pflege und Gesellschaft erforderlich. Notwendig sind strukturelle Anpassungen, spezialisierte Versorgungsangebote, eine Entstigmatisierung auch im Alter und gezielte Forschung zur Altersmedizin bei HIV. Nur so kann sichergestellt werden, dass auch ältere Menschen mit HIV in Würde, Sicherheit und gesundheitlicher Stabilität leben können.
Literatur:
1 Trickey A et al.: Life expectancy after 2015 of adults with HIV on long-term antiretroviral therapy in Europe and North America: a collaborative analysis of cohort studies. Lancet HIV 2023; 10(5): e295-e307 2 Zangerle R et al.: 47th Report of the Austrian HIV Cohort Study AHIVCOS; https://www.aidsgesellschaft.at/publikationen/ahivcos ; zuletzt aufgerufen am 28.7.2025 3 UNAIDS: Global HIV & AIDS statistics – Fact sheet. 2024. https://www.unaids.org/en/resources/fact-sheet ; zuletzt aufgerufen am 28.7.20254 Guaraldi G et al.: Premature age-related comorbidities among hiv-infected persons compared with the general population. Clin Infect Dis 2011; 53(11): 1120-6 5 Afolabi JM, Kirabo A: HIV and cardiovascular disease. Circul Res 2024: 134(11): doi.org/10.1161/CIRCRESAHA. 124.324805 6 Grinspoon SK et al.: Pitavastatin to prevent cardiovascular disease in HIV infection. N Engl J Med 2023; 389(8): 687-99 7 Kousari AE et al.: Weight change with antiretroviral switch from integrase inhibitor or tenofovir alafenamide-based to doravirine-based regimens in people with HIV. HIV Research & Clin Pract 2024; 25(1): doi.org/10.1080/25787489.2024.2339576 8 Eckard AR, McComsey GA: Weight gain and integrase inhibitors. Curr Opin Infect Dis 2020; 33(1): 10-9 9 Greene M et al.: Modeling the rate of senescence: can estimated biological age predict mortality more accurately than chronological age? J Gerontol A Biol Sci Med Sci 2013; 68(6): 667-74 10 ECDC: HIV/AIDS surveillance in Europe 2023 – 2022 data. https://www.ecdc.europa.eu/en/publications-data/hivaids-surveillance-europe-2023- 2022-data; zuletzt aufgerufen am 8.8.2025
Das könnte Sie auch interessieren:
„Infektiologie ist das Fach der Zukunft!“
Auf dem heurigen Infektionskongress in Saalfelden werden sich zum ersten Mal junge, engagierte infektiologisch Interessierte treffen, um das Projekt „Junge OEGIT“ voranzubringen. Was ...
Gürtelrosevakzine auch bei Autoimmunkrankheiten gut verträglich
Patient:innen mit Autoimmunkrankheiten fürchten oft, dass Impfungen ihre Symptome verschlimmern könnten, vor allem wenn sie für Nebenwirkungen bekannt sind, wie der Herpes-Zoster- ...
HIV und Aids: eine Nebenbaustelle?
Die antiviralen Behandlungsmöglichkeiten der HIV-Infektion verbessern sich kontinuierlich. Auf der anderen Seite rücken Probleme der Komorbiditäten zunehmend in den Vordergrund, da diese ...