Neuigkeiten aus den Bereichen Endometriose, CIN und Konisation
Bericht:
Mag. Dr. Anita Schreiberhuber
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Im Rahmen der diesjährigen OEGGG-Jahrestagung wurde u.a. über Endometriose- und Adenomyose-assoziierte Risiken bei Schwangerschaft und Geburt berichtet. Sehr ermutigend klingen die Ergebnisse der ersten prospektiven Studie zur Lokalanästhesie bei Konisationen. Für die Behandlung von CIN (zervikalen intraepithelialen Läsionen) konnte Trichloressigsäure als vielversprechende Strategie identifiziert werden – eine prospektiv-randomisierte Studie wäre dringend erforderlich.
Endometriose und Adenomyose bei Kinderwunsch
Endometriose-assoziierte Risiken
Endometriose ist eine klassische Erkrankung der prämenopausalen Frau, deren Erkrankungsgipfel häufig in der reproduktiven Phase liegt. Das bedeutet, dass die Diagnose in vielen Fällen dann erfolgt, wenn ein Kinderwunsch besteht.1 „Aus diesem Grund sind wir in der klinischen Praxis häufig mit der Fragestellung konfrontiert, wie sich die Erkrankung auf Schwangerschaft und Geburt auswirkt“, berichtete Dr. Christina Allerstorfer vom Kepler Universitätsklinikum Linz.Aus mehreren Studien geht hervor, dass Endometriosepatientinnen in der Schwangerschaft gegenüber gesunden Schwangeren ein erhöhtes Risiko für zahlreiche Komplikationen – wie Aborte (OR [Odds-Ratio]: 1,8)2, Präeklampsie (OR: 1,7)3 oder vorzeitigen Blasensprung (OR: 2,33)4– aufweisen. Auch in Bezug auf die Geburt kann sich die Erkrankung problematisch auswirken: Für Lageanomalien wurde in einer Metaanalyse eine OR von 1,714 identifiziert, die OR für das Erfordernis einer Sectio caesarea wird mit 1,864, jene für eine Placenta praevia mit 3,953 angegeben, um nur einige Beispiele zu nennen. Aber auch während der Geburt kann es zu schwerwiegenden Komplikationen kommen, wie aus dem Fall einer Patientin mit einer unsanierten, tief infiltrierenden Endometriose des Septum rectovaginale hervorgeht: Bei der Spontangeburt erlitt die Patientin eine Rektumperforation.5
Endometriose ≠ Endometriose!
„Wir wissen, dass die Erkrankung unterschiedlich ausgeprägt sein kann – von kleinen, asymptomatischen Endometrioseherden bis hin zur tief infiltrierenden Endometriose und zur Adenomyose“, erläuterte Allerstorfer das breite Spektrum, wie sich eine Endometriose manifestieren kann. Definitionsgemäß handelt es sich bei einer Adenomyose um das Vorhandensein von endometrialen Zellen und Stroma im Myometrium sowie um eine reaktive Fibrose der umliegenden glatten Muskelzellen.6
In vielen Studien wurde nachgewiesen, dass sich eine Adenomyose auf Kinderwunsch und Schwangerschaft auswirken kann. So ist es möglich, dass eine veränderte uterine Peristaltik den Transport von Samenzellen erschwert bzw. verhindert und so eine Implantation beeinträchtigt oder unmöglich macht.7 „Aus diesem Grund, aber auch, weil sich das Alter der Erstgebärenden stetig nach oben – bis über 40 plus – verlagert, greifen viele auf eine In-vitro-Fertilisation zurück, um eine Schwangerschaft zu realisieren. Das wiederum erhöht die Komplikationsrate zusätzlich“, erklärte Allerstorfer. Gemäß den Ergebnissen einer prospektiven Studie war die kumulative Schwangerschaftsrate nach ICSI (intrazytoplasmatischer Spermieninjektion)/IVF (In-vitro-Fertilisation) bei Vorliegen einer Adenomyose mit 19% vs. 82% noch niedriger als bei Patientinnen mit Endometriose.8
Wie behandelt man Adenomyose am besten?
In einer Studie konnte gezeigt werden, dass bei infertilen Adenomyosepatientinnen die ART (assistierte Reproduktionstherapie) der Adenomyomektomie (konservative Uterusoperation [OP]) definitiv überlegen ist: Während die Schwangerschaftsrate nach einer Adenomyomektomie nur bei 18,2% lag, betrug sie nach einer ART (ICSI/IVF) zumindest 36,1%.9 „Außerdem muss man bei einer OP auch mögliche Komplikationen in Hinblick auf eine Schwangerschaft bedenken: Auch wenn eine Uterusruptur ein seltenes Ereignis ist, muss die Patientin über dieses Risiko aufgeklärt werden. Aus diesem Grund sind ICSI und IVF bei Frauen mit unerfülltem Kinderwunsch die Therapien der Wahl“, so die Conclusio von Allerstorfer.
Konisation in Lokalanästhesie vs. in Vollnarkose
„Die Anästhesie bei Konisationen wird weltweit unterschiedlich gehandhabt: Während in Europa regionale Unterschiede bestehen, wobei in Österreich und Deutschland die Lokalanästhesie sicher nicht als Standard praktiziert wird, geht beispielsweise aus einer australischen Studie10 hervor, dass dort zumindest 67% der Konisationen in Lokalanästhesie erfolgen“, berichtete Prof. Dr. Clemens Tempfer von der Ruhr-Universität Bochum. In der verfügbaren Literatur konnte nur Evidenz aus retrospektiven Studien gefunden werden und auch in der S3-Leitlinie zur Prävention des Zervixkarzinoms11 wird keine Empfehlung bezüglich der Anästhesie ausgesprochen.
LA führt zu höherer Patientenzufriedenheit
Aus diesem Grund führte die Arbeitsgruppe um Prof. Tempfer die erste prospektiv randomisierte Studie zu Lokalanästhesie (LA) vs. Allgemeinanästhesie (AA) bei einer LEEP („loop electrosurgical excision procedure“) durch und publizierte die Ergebnisse im Jahr 2020 im American Journal of Obstetric & Gynecology. Dabei galt es die Hypothese zu bestätigen, dass die LA bei einer Fallzahl von 160 zu einer ≥25% höheren Patientenzufriedenheit führt als die AA. Als primärer Endpunkt war demnach die Patientenzufriedenheit 14 Tage nach der OP gemäß den Angaben auf der Likert-Skala definiert. Von den 229 gescreenten Patientinnen wurden 208 im 1:1-Schema zur LA bzw. AA randomisiert. Die LA wurde mit vier intrauterinen Injektionen à 2ml Mepivacain-Hydrochlorid durchgeführt.
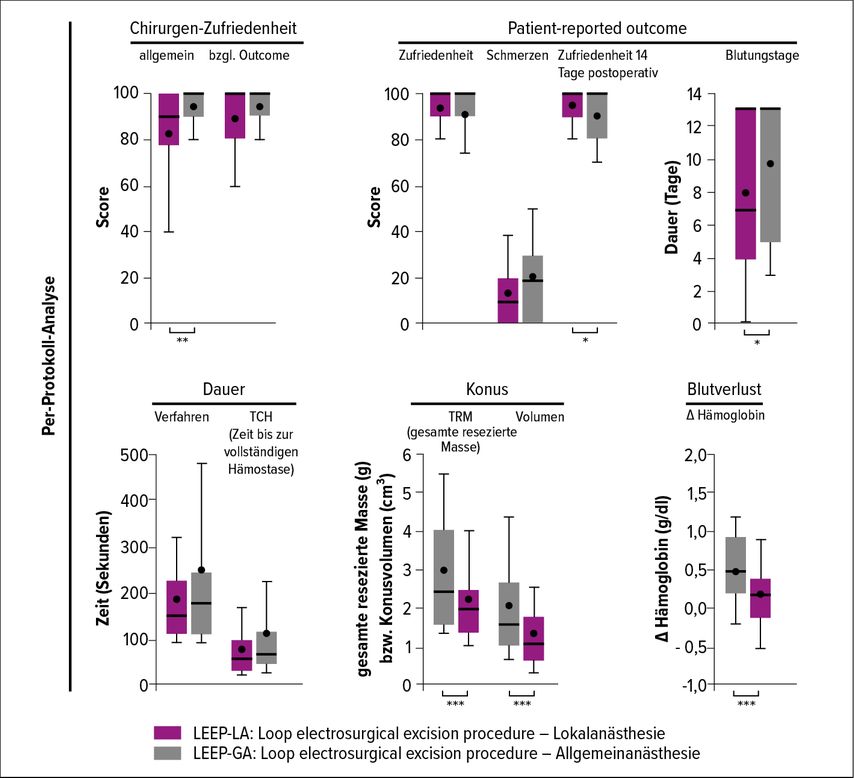
Tatsächlich konnte bestätigt werden, dass die LA nicht nur gut durchführbar war, sondern in mehrfacher Hinsicht auch signifikant besser abschnitt: Sie führte nicht nur zu einer höheren Patientenzufriedenheit 14 Tage postoperativ, sondern war auch darüber hinaus der AA überlegen: Das Konusvolumen (Masse in g bzw. Konusvolumen in ml3) und der Blutverlust waren unter der LA signifikant geringer (beide p-Werte <0,001), die Blutungsdauer war kürzer (sekundäre Endpunkte) (Abb.1). Beruhigend ist auch, dass die onkologische Sicherheit unter beiden Anästhesieverfahren gewährleistet werden konnte: Eine R1- vs. eine R0-Resektionsrate wurde unter der LA bzw. der AA bei 6 vs. 85 Patientinnen bzw. bei 2 vs. 92 Patientinnen dokumentiert (p=0,258). Ebenso waren die intraoperativen (p=0,590) und postoperativen (p=0,089) Komplikationsraten zwischen den Gruppen vergleichbar.12 „In dieser weltweit ersten prospektiv randomisierten Studie zum Vergleich der LA mit der AA bei Konisationen – die immerhin zuden häufigsten in der Gynäkologie durchgeführten OPs zählen – konnten wir nachweisen, dass die LA vs. AA mit Vorteilen hinsichtlich der Patientenzufriedenheit, aber auch mehreren gesundheitlichen Vorteilen einhergeht. Darüber hinaus muss die Patientin nicht stationär aufgenommen werden. Wir bieten inzwischen jeder Patientin neben der AA die LA als alternative Option an“, so das Fazit von Tempfer.
Abb. 1: Die Lokalanästhesie war in allen untersuchten Endpunkten der Allgemeinanästhesie überlegen (adaptiert nach Rezniczek et al. 2020)12
Therapie von CIN
„Für das Management von CIN stehen uns drei Optionen zur Verfügung: das Abwarten der Spontanremission, die konservative und die operative Therapie“, erläuterte DDr. Burghard Abendstein vom LKH Feldkirch, Frauengesundheitscenter Hall/Tirol, die möglichen Strategien zum Vorgehen bei CIN. Aus einer rezenten französischen Publikation geht hervor, dass bei höhergradigen High-Risk(HR)-Läsionen (HSIL [„high-grade squamous intraepithelial lesions“]/HPV-16-positive Läsionen) in 30% der Fälle eine Spontanremission beobachtet wurde.13 „Dieses Ergebnis ist als Maßstab für die vergleichende Bewertung der Effektivität alternativer Behandlungsstrategien anzusehen“, erläuterte Abendstein.
Unter den konservativen Therapien wurde an Patientinnen mit CINI/II eine Studie mit einem adsorptiven Gel (ein Medizinprodukt, Inhaltsstoffe: Siliziumdioxid, Selenit, Zitronensäure) durchgeführt, das für 28 Tage täglich appliziert wurde. Nach drei Monaten wurden eine histologische Regression im Ausmaß von 72% und eine HR-HPV-Clearance von 54% festgestellt.14
Auch 5%iges Imiquimod als Cremeformulierung kam im Rahmen einer randomisierten kontrollierten Studie mit der Indikation HSIL (CINII/III) für 3 Monate, gefolgt von einer LEEP, bereits zum Einsatz: Gegenüber der Kontrollgruppe wurde eine Rate an histologischer Regression von 61 vs. 23% (p=0,001) nachgewiesen, allerdings ging die Therapie bei fast 80% der Patientinnen mit Nebenwirkungen (AE) Grad 1 einher. Zu den AE Grad 2, die bei 7% der Studienteilnehmerinnen dokumentiert wurden, zählten Pruritus, Ödeme und Vaginalulkus.15
Was „kann“ Trichloressigsäure bei CIN?
Für Trichloressigsäure (TCA) wurde beschrieben, dass sie imstande ist, Proteine im Gewebe zu denaturieren und in weiterer Folge den Zelltod und eine Nekrose im behandelten Areal herbeizuführen.16 Die bisherigen Erfahrungen mit TCA stammen vorwiegend aus dem Bereich der Dermatologie, jedoch wurden u.a. bereits Daten zur Effektivität bei vaginalen (VaIN)17 und bei analen IN (AIN)18 generiert. Wenn auch bei einer kleinen Fallzahl, wurde unter TCA bei VaINII/III eine Regressionsrate von 53% (9 von 17 Patientinnen) verzeichnet, bei AINII/II betrug die Regressionsrate sogar 71%.17,18
Eine Wiener Gruppe um Paul Speiser hat eine im Jahr 2016 publizierte retrospektive Analyse zu TCA bei Patientinnen mit CINII/III (n=179) und CINI (n=62) durchgeführt: Dabei handelte es sich um eine einmalige Applikation von TCA mit nachfolgender Konisation acht Wochen später. Die Remissionsraten bei CINII/III bzw. CINI betrugen 80,3 bzw. 82,3%, die entsprechenden histologischen Regressionsraten beliefen sich auf 87,7 bzw. 82,1%. HPV16 und 18 wurden zu Baseline bei 53,7 bzw. 7,3% alle Frauen nachgewiesen – die Clearanceraten lagen bei 73,5 bzw. 75,0%. Es wurden keine schwerwiegenden AE dokumentiert.19
„Diese hohen Remissions- und Regressionsraten haben uns dazu motiviert, diese Therapie auch in der Dysplasieambulanz in Feldkirch anzubieten“, berichtete Abendstein über diese vielversprechenden Ergebnisse. Bislang wurden 212 Patientinnen (davon 122 mit einem Pap IV und 90 mit einem Pap IIID) mit 85%iger TCA behandelt. „Im Idealfall findet sich acht Wochen nach der Therapie kolposkopisch eine originäre Portio, wobei der Befund mittels histologischer Kontrolle – Biopsie und Abstrich – bestätigt werden muss“, erläuterte Abendstein, der bei HSIL-Patientinnen mit HR-HPV-Typen von einer Remissionsrate von 90% berichtete. „Wir konnten beobachten, dass es sich bei TCA um eine wirksame, günstige und einfach anwendbare Behandlung handelt, die nur eine einmalige Applikation erfordert und kaum mit AE einhergeht“, fasste der Gynäkologe die Vorteile des Verfahrens zusammen und appellierte am Ende seines Vortrags an die teilnehmenden Kollegen: „Um diese Ergebnisse zu bestätigen, ist die Durchführung einer multizentrischen prospektiv randomisierten Studie erforderlich. Ich lade dazu ein, gemeinsam ein entsprechendes Studiendesign zu konzipieren und eine solche Studie durchzuführen.“
Quelle:
Jahrestagung der OEGGG (Österreichische Gesellschaft für Gynäkologie und Geburtshilfe) & BGGF (Bayerische Gesellschaft für Geburtsheilkunde und Frauenheilkunde), 2.–5. Juni 2021, virtuell
Literatur:
1 Haas D et al.: Arch Gynecol Obstet 2012, 286(3): 667-70 2 Huang Y et al.: Biomed Res Int 2020; 2020: 4381346 3 Berlac JF et al.: Acta Obstet Gynecol Scand 2017; 96(6): 751-60 4 Lalani S et al.: Hum Resprod 2018; 33(10): 1854-65 5 Menzlova E et al.: Int J Gynaecol Obstet 2014; 124(1): 85-6 6 Puente JM et al.: Reprod Biol Endocrinol 2016; 14(1): 60 7 Harada T et al.: Obstet Gynecol Surv 2016; 71(9): 557-68 8 Ballester M et al.: Hum Reprod 2012; 27(4): 1043-9 9 Buggio L et al.: Minerva Ginecol 2018; 70(3): 295-302 10 Borbolla Foster A, Symonds I: Aust N Z J Obstet Gynaecol 2012; 52(2): 128-32 11 S3-Leitlinie zur Prävention des Zervixkarzinoms (Stand: März 2020): https://www.awmf.org/uploads/tx_szleitlinien/015-027OLl_Praevention_Zervix-karzinom_2020-03-verlaengert.pdf (Zugriff: 6. August 2021) 12 Rezniczek GA et al.: Am J Obstet Gynecol 2020; 223(6): 888.e1-9 13 Brun JL et al.: Arch Gynecol Obstet 2021; 303(4): 1065-73 14 Major AL et al.: Arch Gynecol Obstet 2021; 303(2): 501-11 15 Fonseca BO et al.: Obstet Gynecol 2021; 137(6): 1043-53 16 Rajalingam D et al.: Protein Sci 2009; 18(5): 980-93 17 Lin H et al.: Jpn J Clin Oncol 2005; 35(11): 651-4 18 Singh JC et al.: J Acquir Immune Defic Syndr 2009 ; 52(4): 474-9 19 Geisler S et al.: Obstet Gynecol 2016; 127(2): 353-9
Das könnte Sie auch interessieren:
Webinar „OPIDS – Operieren in der Schwangerschaft“
Zwischen Ausbildung und Mutterschutz: DDr. Nadja Taumberger, Präsidentin der Jungen Gyn, informiert chirurgisch tätige Ärzt:innen in diesem Webinar über die neuesten Entwicklungen und ...
Aknetherapie ohne hormonelle Kontrazeption
Akne vulgaris ist eine chronisch-entzündliche Erkrankung der Talgdrüsenfollikel und betrifft bis zu 80% der Jugendlichen sowie einen erheblichen Anteil erwachsener Frauen.1 Während die ...
„Gewalt in der Geburtshilfe“ geht uns alle an
Gute Kommunikation und ein respektvoller Umgang sind der Schlüssel für ein gelungenes Zusammenwirken aller Beteiligten. Zeitdruck, mangelnde Empathie und unaufgeklärte Handgriffe ...