Ein Rückblick auf die Etablierung und Akzeptanz
Autorin:
Dr. Ulrike Binder
Abteilung für Gynäkologie und Geburtshilfe
Ordensklinikum Linz Barmherzige Schwestern
Abteilung für Gynäkologie & Geburtshilfe
Konventhospital der Barmherzigen Brüder Linz
E-Mail: ulrike.binder@ordensklinikum.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Lokalanästhesie bei Konisation wurde 2021 an unserer Abteilung als neues Standardanästhesieverfahren etabliert. Die folgenden Daten geben Aufschluss über die Etablierung, die Akzeptanz sowie die Sicherheit der Operationstechnik in Lokalanästhesie.
Einleitung
Die zervikale intraepitheliale Neoplasie (CIN) stellt die häufigste prämaligne Läsion bei Frauen weltweit dar.1 Dementsprechend ist die Konisation, als Therapie ebensolcher prämalignen Läsionen, eine sehr häufig durchgeführte Operation.2 In Österreich werden circa 6000 Konisationen pro Jahr durchgeführt.3
Im deutschsprachigen Raum wird die Konisation zumeist in Allgemeinnarkose durchgeführt.4
In den Leitlinien der deutschen und österreichischen Gesellschaften für Gynäkologie und Geburtshilfe (DGGG und OEGGG) finden sich keine Vorgaben hinsichtlich der zu präferierenden Anästhesiemethode. Der National Health Service (NHS) gibt an, dass die Lokalanästhesie die zu präferierende Anästhesiemethode bei der Konisation darstellt und zumindest 80% der Konisationen in Lokalanästhesie durchgeführt werden sollen, mit dem Ziel, 90% der Konisationen in Lokalanästhesie zu operieren. Durch die DGGG und OEGGG wurden Qualitätsparameter für die Konisation in der S3-Leitlinie „Prävention des Zervixkarzinoms“ aus dem Jahr 2020 festgelegt. Diese Qualitätsparameter inkludieren eine R0-Resektionsrate von mindestens 80% sowie intra- und postoperative Blutungskomplikationen in weniger als 3% der Konisationen.5–7
In verschiedenen Studien konnten die Vorteile der Konisation in Lokalanästhesie hervorgehoben werden. Diese beinhalten kürzere Krankenhausaufenthalte, eine höhere Patientinnenzufriedenheit direkt perioperativ sowie in den ersten 14 Tagen postoperativ und ein kleineres Konusvolumen bei gewahrter onkologischer Sicherheit.6,8–10
Als Reaktion auf diese vorliegenden Daten wurde die Lokalanästhesie als neues Standardanästhesieverfahren an unserer Abteilung eingeführt. Diese Umstellung wurde durch ein Qualitätssicherungsprojekt wissenschaftlich genau begleitet.
Daten des Qualitätssicherungsprojektes
An unserer Abteilung für Gynäkologie und Geburtshilfe des Ordensklinikums Linz und des Konventhospitals der Barmherzigen Brüder Linz unterzogen sich im Zeitraum von Jänner 2021 bis Juni 2024 435 Patientinnen der Konisation in Lokalanästhesie. Begleitet wurden diese Eingriffe stets durch ein von uns retrospektiv ausgewertetes Qualitätssicherungsprojekt, in welchem die Erfolgsrate der Operation in Lokalanästhesie, die Wiederaufnahmerate, die Patientinnenzufriedenheit, perioperative Schmerzen, gemessen anhand einer numerischen Rating-Skala (NRS), sowie die Resektionsränder (R0 versus R1) als primäre Endpunkte untersucht wurden.11
Sekundäre Endpunkte stellten Analysen der Korrelation zwischen dem Konusvolumen, der R1-Resektionsrate, der Notwendigkeit der Revisionsoperation, dem Alter der Patientinnen, der Transformationszone der Zervix, der Anzahl der vorhergehenden Geburten, dem Ausbildungsniveau der Operateur:innen und der Anzahl der durch die Operateur:innen bereits durchgeführten Konisationen in Lokalanästhesie dar.11
Das mittlere Alter der Patientinnen belief sich auf 37 (SD10,6)Jahre. Die häufigsten Indikationen zur Durchführung einer Konisation in Lokalanästhesie waren CIN III, CIN II und CIN I, nachgewiesen durch eine Zervixbiopsie. Weitere Indikationen waren abnormale PAP-Abstrich-Ergebnisse mit dem Hinweis auf eine CIN III.11
Die mittleren perioperativen Schmerzen, gemessen anhand einer NRS, wurden als 1,3 (1,9) angegeben. Insgesamt wurden fünf perioperative Komplikationen aufgezeichnet.
Hierbei handelt es sich um einen Kreislaufkollaps – die Patientin erholte sich ohne medikamentöse Interventionen. In zwei weiteren Fällen kam es zu Verletzungen der Vaginalwand, welche in Lokalanästhesie versorgt werden konnten. Eine weitere Patientin entwickelte eine allergische Reaktion auf das Lokalanästhetikum, diese konnte durch eine intravenöse antiallergische Medikation behandelt werden. Eine weitere Patientin entwickelte die primäre Manifestation einer Epilepsie, bevor das Lokalanästhetikum verabreicht wurde.11
Bei sieben von 435 Patientinnen (1,6%) kam es zu einer stationären Wiederaufnahme und einer in Vollnarkose durchgeführten Revisionsoperation aufgrund von Nachblutungen. Dies liegt jedoch deutlich unter der in der S3-Leitlinie geforderten Rate von unter 3%.5
Es konnte eine R0-Resektionsrate von 81,4% erzielt werden. 95,3% der Patientinnen gaben nach der Operation an, dass sie erneut die Operation in Lokalanästhesie wählen würden.
Multivariate Modelle zeigten, dass ein steigendes Konusvolumen mit einer höheren Anzahl an durchgeführten Konisationen in Lokalanästhesie (p=0,001) einhergeht, ebenso mit steigender Anzahl der Parität (p<0,001). Es zeigte sich keine Korrelation zwischen der Anzahl der bereits durchgeführten Operationen pro Operateur oder Operateurin in Lokalanästhesie und der R1-Resektionsrate (p=0,3). Weiters zeigte sich keine signifikante Korrelation zwischen dem Ausbildungsgrad der Operateur:innen und dem Konusvolumen, der R1-Resektionsrate oder der Rate an Revisionsoperationen.11
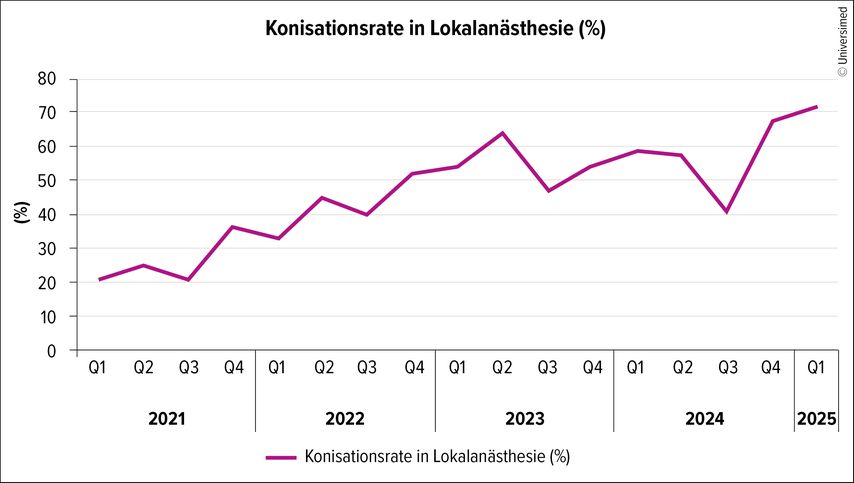
Im Zuge des Qualitätssicherungsprojekts konnte eine Zunahme der in Lokalanästhesie durchgeführten Konisationen gezeigt werden. Initial wurden 2021 21% der Operationen in Lokalanästhesie durchgeführt mit einer Steigerung der Rate auf bis zu 64% bis Juni 2024. Somit bestand zum Zeitpunkt der initialen Veröffentlichung weiterhin Verbesserungspotenzial, um die in der NHS-Guideline geforderten 80% zu erzielen.7,11
Die Daten des bereits veröffentlichten Qualitätssicherungsprojektes zeigen Übereinstimmungen mit den bereits vorbekannten Studiendaten zur hohen Patientinnenzufriedenheit, zur onkologischen Sicherheit sowie zu niedrigen Komplikationsraten. Die Sicherheit der Operation in Lokalanästhesie zeigt sich unabhängig vom Ausbildungsniveau der Operateur:innen.11
Ergänzende Analysen
In einer ergänzenden Analyse wurden alle Konisationen, welche im Zeitraum von Jänner 2021 bis März 2025 im Ordensklinikum Linz und im Konventhospital Barmherzige Brüder Linz durchgeführt wurden, ausgewertet und im Rahmen der OEGGG-Jahrestagung 2025 präsentiert.
Insgesamt wurden im genannten Zeitraum 1553 Konisationen durchgeführt, davon 736 Konisationen in Lokalanästhesie.
In einer Regressionsanalyse zeigte sich ein Anstieg der Rate an Konisationen in Lokalanästhesie mit einem Pearson-Korrelationskoeffizienten von 0,86 (p<0,001).
Wie bereits erwähnt werden in Österreich ca. 6000 Konisationen pro Jahr durchgeführt.3
Wir nehmen eine Operationssaal-Belegung für eine Konisation in Vollnarkose von 45 Minuten an. Basierend auf einer Lokalanästhesierate von 70% bei Konisationen in Österreich ergäbe sich eine Einsparung von rund 3150 Stunden Operationssaalzeit im Gegensatz zur Vollnarkose. Eine mittelgroße gynäkologische Abteilung hat pro Woche ca. 24 Stunden Operationssaal-Ressource (bei 50 Arbeitswochen) in Vollnarkose zur Verfügung. Etabliert man die Konisation in Lokalanästhesie in ganz Österreich, könnte man die Operationssaal-Ressource mit Vollnarkose von 2,63 mittelgroßen gynäkologischen Abteilungen für andere Eingriffe nutzen.
Wir nähern uns mit einer Rate von über 70% aller Konisationen in Lokalanästhesie dem internationalen Benchmark. Würde man die Konisation in Lokalanästhesie in ganz Österreich implementieren, könnten die frei gewordenen Operationssaal-Ressourcen anderwärtig genutzt werden.
Zusammenfassung
Die Konisation in Lokalanästhesie stelltan unserer Abteilung eine sichere Operationsmethode mit hoher Patientinnenzufriedenheit dar, unabhängig vom Ausbildungsstand des Operateurs/der Operateurin oder von den Vorerfahrungen hinsichtlich durchgeführter Konisationen in Lokalanästhesie.
Basierend auf den oben präsentierten Daten sind wir zuversichtlich, dass unsere Daten und Erfahrungen auch auf andere Abteilungen, in der Behandlung von zervikalen Dysplasien, extrapoliert werden können.
Literatur:
1 Martin-Hirsch PP et al.: Surgery for cervical intraepithelial neoplasia. Cochrane Database Syst Rev 2010; 6: CD001318 2 Ehret A et al.: Regression rate of high grade cervical intraepithelial lesions in women younger than 25 years. Arch Gynecol Obstet 2023; 307(3): 981-90 3 Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (BMSGPK) (Hg.): Kurzbericht Humane Papillomaviren (HPV), 2024 4 Santesso N et al.: World Health Organization Guidelines for treatment of cervical intraepithelial neoplasia 2-3 and screen-and-treat strategies to prevent cervical cancer. Int J Gynaecol Obstet 2016; 132: 252-8 5 Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF 2020): Prävention des Zervixkarzinoms, Langversion 1.1. https://register.awmf.org/assets/guidelines/015-027OLl_Praevention_Zervixkarzinom_2020-03-verlaengert.pdf ; zuletzt aufgerufen am 3.2.2026 6 Borbolla Foster A, Symonds I: A comparative study of efficacy and outcomes of large loop excision of the transformation zone procedure performed under general anaesthesia versus local anaesthesia. Aust N Z J Obstet Gynaecol 2012; 52: 128-32 7 NHS England: Colposcopic diagnosis, treatment and follow up. 2024. https://www.gov.uk/government/publications/cervical-screening-programme-and-colposcopy-management/3-colposcopic-diagnosis-treatment-and-follow-up ; zuletzt aufgerufen am 28.1.2026 8 Rezniczek GA et al.: Syringe or mask? Loop electrosurgical excision procedure under local or general anesthesia: a randomized trial. Am J Obstet Gynecol 2020; 223: 888.e1-9 9 Mercuzot A et al.: Impact of anaesthesia mode on evaluation of LEEP specimen dimensions. J Gynecol Obstet Hum Reprod 2017; 46(4): 339-42 10 Woo YL et al.: Long-term cytological and histological outcomes in women managed with loop excision treatment under local anaesthetic for high-grade cervical intraepithelial neoplasia. Cytopathology 2011; 22: 334-9 11 Binder U et al.: Loop electrosurgical excision procedure (LEEP) under local anesthesia: a retrospective analysis of 435 subsequent cases under a quality assurance program. Arch Gynecol Obstet 2025; 312(2): 621-5
Das könnte Sie auch interessieren:
Die Osteoporose ist eine gynäkologische Erkrankung
Die häufigste Form der Osteoporose ist die postmenopausale Osteoporose, für die – nomen est omen – der nach der Menopause bestehende Östrogenmangel verantwortlich ist. Alle Gynäkolog: ...
Hundert Jahre Klimakterium
Das Klimakterium ist weit mehr als eine hormonelle Übergangsphase. Es spiegelt wie kaum ein anderes medizinisches Thema den Wandel wissenschaftlicher Konzepte, gesellschaftlicher ...
„Gewalt in der Geburtshilfe“ geht uns alle an
Gute Kommunikation und ein respektvoller Umgang sind der Schlüssel für ein gelungenes Zusammenwirken aller Beteiligten. Zeitdruck, mangelnde Empathie und unaufgeklärte Handgriffe ...