Horror im Nachtdienst – Management von ösophagealen Notfällen
Autoren:
OA Dr. Julian Prosenz, FESBGH1,2
OA Dr. Sebastian Bernhofer1
Prim. Univ.-Prof. Dr. Andreas Maieron, FESBGH1
1GI Endoscopy Quality Matters (GIEQM) Arbeitsgruppe Klinische Abteilung für Innere Medizin II Universitätsklinikum St. Pölten
Karl Landsteiner Privatuniversität St. Pölten
2Medical Science Programm, Paracelsus Medizinische Privatuniversität Salzburg
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Um die Nachtdienste möglichst „horrorfrei“ zu halten, sind regelmäßige „Trockenübungen“, Leitlinienkenntnis und Wissen über endoskopische Hilfsmittel entscheidend. Drei Kasuistiken aus der Praxis beschreiben diagnostische und therapeutische Optionen bei herausfordernden Notfällen im gastroenterologisch-endoskopischen Nachtdienst.
Keypoints
-
Fall 1 beschreibt das Vorgehen bei einer aktiv blutenden Ösophagusvarize im unteren Drittel unter Verwendung eines Danis®-Stents.
-
Fall 2 dokumentiert einen hartnäckigen Bolus im Ösophagus, der nur unter Intubtionsnarkose fachgerecht entfernt werden kann.
-
In Fall 3 steht eine aortoösophageale Fistel im Mittelpunkt, bei der zeitnahe Diagnosestellung und Therapieeinleitung entscheidend sind.
Das Wort Horror wird definiert als „ein durch etwas Schreckliches oder Furchtbares ausgelöstes Gefühl von Schrecken, Grauen oder Abscheu“. Dieses Gefühl kann für jeden Menschen etwas völlig anderes bedeuten – manchem kommt beispielsweise das Grauen bei dem morgendlichen Blick in die Nachrichten, für andere ist schon das Pendeln in die Arbeit der reinste Horror. Ähnlich verhält es sich auch mit der Wahrnehmung, was „Horror“ in der medizinischen Praxis bedeutet. Hier spielen Erfahrung und Routine eine große Rolle für das, was als „Horror“ empfunden wird, besonders dann, wenn man im Nachtdienst auf sich allein gestellt ist. Die folgende Auswahl soll daher mögliche (seltene und häufigere) „Horror“-Szenarien, die im gastroenterologisch-endoskopischen Nachtdienst auftreten können, erläutern und Lösungen aufzeigen.
Fall 1: frustranes Banding
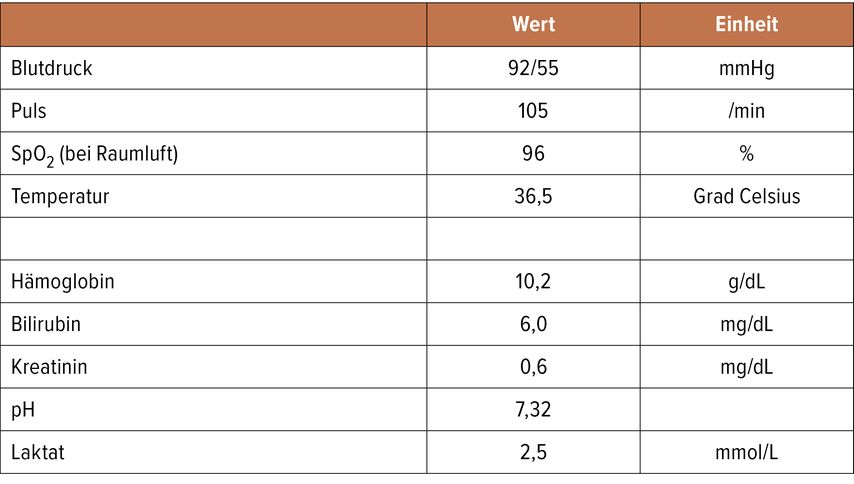
Es präsentiert sich gegen 23.30 Uhr ein 54-jähriger, wacher, nicht ganz orientiert wirkender Mann in der Notfallaufnahme (Vitalparameter und venöse Blutgasanalyse [BGA] siehe Tab.1). In der (verbesserungswürdigen) Dokumentation des letzten verfügbaren Entlassungsbriefs von vor 9 Monaten finden sich folgende Diagnosen: Leberzirrhose Child A, Status post (St.p.) Varizenblutung, art. Hypertonie; und folgende Medikamente: Carvedilol 12,5mg 1x/Tag, Laevolac 1–2x/Tag, Spironolacton 200mg 1x/Tag. Insgesamt wird von einer Leberzirrhose mind. Child B (9) (Bilirubin >3mg/dL, Aszites mind. Grad 1, hepatische Enzephalopathie mind. Grad 2) mit Verdacht auf (Vd.a.) eine Varizenblutung ausgegangen. Nach i.v. Volumenersatz, Ceftriaxon, vasoaktiver Medikation und i.v. Gabe eines Protonenpumpenhemmers entscheiden wir uns für eine Gastroskopie in Sedierung. Im Ösophagus sehen wir bereits eine aktiv blutende Ösophagusvarize im distalen Drittel. Nun wird versucht, die Varize einzusaugen, was jedoch aufgrund von Vernarbung nicht gelingt – ein unangenehmes Szenario. Was nun?
Wir haben nun folgende Optionen – mehr oder weniger in dieser Reihenfolge hinsichtlich Präferenz/Evidenz bzw. Verfügbarkeit:1–6
-
vollummantelter selbstexpandierender Metallstent („fully covered self-expandable metal stent“; fcSEMS),
-
Glubraninjektion,
-
Ballontamponade und
-
topische Therapie
Abgesehen davon ist es möglich, ein Band distal der Varize zu setzen, in der Hoffnung das Gefäß „upstream“ zu erwischen. Erstlinientherapie ist in diesem Fall ein fcSEMS – hierfür zugelassen ist der Danis®-Stent, der ohne Fluoroskopie gesetzt werden kann (siehe Video)7. Die Evidenz für andere fcSEMS ist gering.3 Wenn kein Danis®-Stent zur Verfügung steht, sollte ein fcSEMS mit möglichst weitem Diameter verwendet werden („off-label“!). Als nächste Option kann jedenfalls auch im Ösophagus Glubran® injiziert werden,5 auch wenn die Effektivität im Vergleich zum Banding geringer ist – die Technik ist dieselbe wie für GOV2/IG-Varizen. Fehlt die Möglichkeit oder Expertise, kann auf die Prä-Danis®-Stent-Ära-Ballontampona-de (z.B. Sengstaken-Blakemore-Sonde) zurückgegriffen werden. Reißen alle Stricke, kann auch eine topische Therapie (z.B. Hämospray®) als Rescue-Medikation appliziert werden,6 wobei hiernach ein sofortiger Transfer in ein Zentrum zur weiteren Versorgung erfolgen sollte.
Da die meisten der angeführten Therapien dem Zeitgewinn dienen (max. Liegedauer: Danis®7 Tage, Ballontamponade24h; topisch: weitere Therapie so schnell wie möglich), ist es essenziell, die definitive Therapie, in diesem Kontext ganz klar eine TIPSS-Einlage, in die Wege zu leiten. Letztlich ist eine Maßnahme wahrscheinlich am sinnvollsten, solange die Arztausbildung der strukturierten Pilotenausbildung nicht näherkommt: 2- bis 4-mal/Jahr das Endoskopielager durchgehen, checken, welche Geräte vorhanden sind und wo sie liegen, und sich Lehrvideos von korrekter Handhabung und Einlage (insbesondere zum Danis®-Stent) ansehen.
Fall 2: Was steckt da?
Am frühen Abend präsentiert sich eine 45-jährige Frau, wach, orientiert und vitalparameterstabil. Anamnestisch ist beim Steakessen ein Bissen stecken geblieben, wobei sich nicht erheben lässt, ob es sich beim Bolus um Fleisch oder möglicherweise um Fleisch und Knochen handelt. Der Speichel kann nicht geschluckt werden, das Globusgefühl verspürt die Patientin im Halsbereich. Aufgrund des stabilen Zustandes entscheiden wir uns für eine Gastroskopie in Sedierung.
Direkt nach der Intubation des Ösophagus sehen wir den Bolus, der sich trotz mehrmaliger Versuche des Vorstoßens nicht mobilisieren lässt. Auch das „Zerlegen“ des Bolus mit der Zange gestaltet sich schwierig, es lassen sich immer nur kleine Teile herausreißen. Plötzlich beginnt die Patientin wiederholt zu husten, die Sauerstoffsättigung sinkt trotz 6L/min Sauerstoff. Die Endoskopie wird abgebrochen, das Notfallteam verständigt und die Patientin blitzintubiert. Hiernach lässt sich in mühevoller Arbeit über eine Stunde der Bolus Stück für Stück bergen und der Rest dann hinunterstoßen. Die Patientin wird zwei Tage später extubiert, hat eine mittelschwere Aspirationspneumonitis erlitten, der Fall ging aber gerade noch gut aus.
Was hätten wir tun können? Zunächst war die Entscheidung für eine rasche Gastroskopie korrekt – bei Bolus im Ösophagus, bei dem kein Speichel geschluckt werden kann, ist eine Notfallgastroskopie innerhalb von 2 (max. 6) Stunden durchzuführen.8 Die Entscheidung für eine Gastroskopie in Sedierung hat sich jedoch als (beinahe) fatal herausgestellt. Während viele Bolusimpaktionen sicher in Sedierung9 mittels der „Push“-Technik10,11 gelöst werden können, sollte insbesondere in folgenden Fällen eine Intubationsnarkose erwogen werden:proximale Impaktion, Essensbolus oder voller Magen.8 In diesem Fall sehen wir alle drei Charakteristika, inklusive überraschend langer Untersuchungsdauer, wie es manchmal vorkommen kann. In Intubation kann in solchen Fällen in Ruhe gearbeitet werden. Hilfreich sind außerdem Distanzkappe (ggf. ein OTSG Xcavator®, falls vorhanden) und Kenntnis, welche Hilfsmittel (wie Fasszangen, Dormia-Körbchen etc.) auf der Endoskopie vorhanden sind – auch an einen „Overtube“ zum Schutz vor Aspiration oder spitzen Gegenständen sollte gedacht werden!
Fall 3: überraschende Diagnose
Ein 60-jähriger Mann wird aufgrund einer transfusionspflichtigen Anämie (Hb 7,3g/dl) und Meläna mit der Rettung in die Notaufnahme gebracht. Initial präsentiert sich der Patient mit stabilen Vitalparametern. Nach Etablierung eines PPI-Perfusors, Erythromycin-Gabe und Anforderung von Erythrozytenkonzentraten wird eine Notfallgastroskopie durchgeführt, in der sich anfangs bis auf blutige Auflagerungen im Magen und Dünndarm keine Auffälligkeiten zeigen. Erst beim Rückzug ist eine das Lumen einengende Vorwölbung im proximalen Ösophagus auffällig. Da in diesem Bereich die gesamte Zirkumferenz nicht eingesehen werden kann, wird dieses Areal nochmals mithilfe einer transparenten Kappe inspiziert. Es zeigt sich eine kleine, pulsierende exophytische Läsion (Abb.1). Bei St.p. Stentimplantation in die Aorta wird primär an eine aortoösophageale Fistel (AÖF) gedacht. Dieser Verdacht kann in der CT-Angiografie bestätigt werden und es erfolgt die Verlegung an eine Herzchirurgie mit Stentgraftverlängerung.
Die AÖF ist selten und kann primär bei thorakalem Aortenaneurysma/thorakaler Aortendissektion und ösophagealer Ulzeration oder sekundär nach Intervention/Operation an Aorta oder Ösophagus und ösophagealer Fremdkörperingestion auftreten. Die Symptomatik (Chiari-Trias) besteht aus thorakalen Schmerzen, Hämatemesis gefolgt von einer meist tödlichen Exsanguination durch Hämatemesis nach einem symptomfreien Intervall. Entscheidend sind die zeitnahe Diagnosestellung und Therapieeinleitung. Mögliche Therapieoptionen sind endovaskuläres Stenting oder der primär chirurgische Aortenersatz – ein endoösophageales Stenting als temporäre Versorgung ist möglich.12,13
Zusammenfassung
Praxistipp
Während viele Bolusimpaktionen sicher in Sedierung mittels der „Push“-Technik gelöst werden können, sollte insbesondere in diesen Fällen eine Intubationsnarkose erwogen werden: proximale Impaktion, Essensbolus oder voller Magen.Um die Nachtdienste möglichst horrorfrei zu halten, sind aus unserer Sicht Vorbereitung (regelmäßig „trocken üben“ und Lehrvideos ansehen), Leitlinienkenntnis (bzw. Wissen darüber, wo nachzuschauen ist) und Kenntnis über endoskopische Hilfsmittel wie Kappen, Danis®-Stent, Fremdkörperbergungs-Devices etc. entscheidend. Erfreulicherweise gibt es in der Gastroenterologie bzw. Endoskopie keinen Notfall, der binnen Minuten gelöst werden muss. Im Vordergrund sollte zunächst die Stabilisierung stehen und ggfs. sollte eine Bildgebung in die Wege geleitet werden (Vd.a. Perforation, AÖF etc.). Somit bleibt Zeit, sich vorzubereiten und neben einem Plan A auch einen Plan B vorzubereiten. Der Mangel an Routine, die sich ja definitionsgemäß erst im Laufe der Berufsbahn entwickelt, kann mithilfe der oben genannten Ratschläge zumindest zum Teil kompensiert werden.
Literatur:
1 Gralnek IM et al.: Endoscopic diagnosis and management of esophagogastric variceal hemorrhage: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 2022; 54(11): 1094-120 2 Songtanin B et al.: Esophageal stent in acute refractory variceal bleeding: a systematic review and a meta-analysis. J Clin Med 2024; 13(2): 3577 3 McCarty TR, Njei B: Self-expanding metal stents for acute refractory esophageal variceal bleeding: A systematic review and meta-analysis. Dig Endosc 2016; 28(5): 539-47 4 Bi Y et al.: Compression hemostasis using fully covered self-expandable metallic stents for refractory hemorrhages caused by esophageal cancer: A pilot study. Front Gastroenterol 2023; 2: 1120795 5 Cipolletta L et al.: Acrylate glue injection for acutely bleeding oesophageal varices: A prospective cohort study. Dig Liver Dis 2009; 41(10): 729-34 6 Ibrahim M et al.: Management of acute variceal bleeding using hemostatic powder. United Eur Gastroenterol J 2015; 3(3): 277-83 7 https://www.youtube.com/watch?v=izATuE-5OZg ; zuletzt aufgerufen am 20.1. 2026 8 Birk M et al.: Removal of foreign bodies in the upper gastrointestinal tract in adults: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy 2016; 48(5): 489-96 9 Cha MH et al.: Complication rates in emergent endoscopy for foreign bodies under different sedation modalities: A large single-center retrospective review. World J Gastrointest Endosc 2021; 13(2): 45-55 10 Vicari JJ et al.: Outcomes of acute esophageal food impaction: success of the push technique. Gastrointest Endosc 2001; 53(2): 178-81 11 Weinstock LB et al.: Esophageal food bolus obstruction: evaluation of extraction and modified push techniques in 75 cases. Endoscopy 1999; 31(6): 421-5 12 Grannemann JJ et al.: Leitlinien zur Notfalltherapie der aortoösophagealen Fistel sind erforderlich. Anaesthesist 2021; 70(10): 873 13 Schoel LJ, Lagisetty K: Aorto-esophageal fistula management. Thorac Surg Clin 2024; 34(4): 385-94
Das könnte Sie auch interessieren:
Neuroimmunologische Aspekte bei chronisch-entzündlichen Darmerkrankungen
Psychische Belastungssituationen und chronisch-entzündliche Darmerkrankungen sind untrennbar miteinander verbunden, wobei Ursache und Wirkung oft schwer auseinanderzuhalten sind. Die ...
Fallbeispiel: retrograde cricopharyngeale Dysfunktion (R-CPD)
Ein 24-jähriger männlicher Patient stellte sich mit einer Unfähigkeit zu rülpsen sowie ausgeprägtem Meteorismus und anhaltendem abdominellem Spannungsgefühl vor. Die Symptomatik bestand ...
Optimierte Ursachenforschung bei chronischer Diarrhö
Die chronische Diarrhö ist ein Symptom verschiedener Erkrankungen. Wie nach dem Auslöser bestmöglich gesucht wird, erklärte Prof. Dr. Alain Schoepfer, Lausanne, auf dem Jahreskongress ...
_UK%20St.jpg)