ECCO-Update 2026: auf dem Weg zur Krankheitsmodifikation
Bericht: Reno Barth
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Eine Vielzahl an immunmodulierenden Biologika und Small Molecules hat die Behandlungsoptionen bei chronisch-entzündlichen Darmerkrankungen erheblich erweitert. Hinsichtlich einer optimierten Therapieplanung besteht jedoch nach wie vor Unklarheit: Aktuelle Daten sprechen beim Morbus Crohn für eine frühe, aggressive Biologikatherapie – auf die Colitis ulcerosa scheint dies nicht zuzutreffen.
Vor dem Jahr 2010 war die Situation im Umgang mit chronisch-entzündlichen Darmerkrankungen („inflammatory bowel disease“; IBD) frustrierend. Wir behandelten Symptome und hatten nicht den Eindruck, den Verlauf der Erkrankungen beeinflussen zu können“, sagte Prof. Dr. Laurent Peyrin-Biroulet, Hopitaux de Brabois in Vandœuvre-lès-Nancy, Frankreich. Das Therapieziel war die klinische Remission und man habe angenommen, dass es den Patient:innen gut gehe, wenn sie sich gut fühlten. Dieses Konzept war insofern wenig zufriedenstellend, als auch in klinischer Remission subklinische Inflammation persistieren kann, was zu fortschreitender Schädigung des Darms und zu Flares führen kann. Zunehmend sei man jedoch zu dem Schluss gekommen, so Peyrin-Biroulet, dass objektive Kontrolle der Entzündung mit besseren Langzeitergebnissen assoziiert sei als eine rein symptomatische Kontrolle.
Damit fand das Konzept „treattotarget“ (T2T) Eingang in die Gastroenterologie. Zunehmend wurden Strategien gefordert, um Inflammation unter Kontrolle zu bringen und damit den Krankheitsverlauf besser kontrollieren zu können. Diese Überlegungen fanden ihren Niederschlag in den STRIDE-Empfehlungen („Selecting Therapeutic Targets in Inflammatory Bowel Disease“),1 die T2T-Strategien im Hinblick auf Klinik, Endoskopie, Histologie, Bildgebung, „patient-reported outcomes“ (PRO) sowie kombinierte Endpunkte forderten.Der Konsens lief letztlich darauf hinaus, dass man begann, statt Symptomen Läsionen zu behandeln, so Peyrin-Biroulet. Diese Empfehlungen wurden allerdings weitgehend auf Basis von Expertenmeinung erstellt, die verfügbare Evidenz war bescheiden.
Gegensätzliche Daten zu Treat-to-target-Strategien
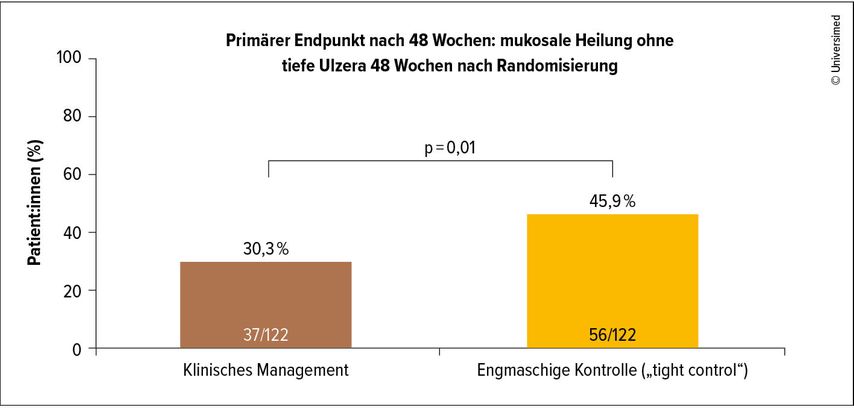
Zehn Jahre später sei die Frage zu stellen, was sich mit diesem neuen Zugang verändert hat und ob Patient:innen im klinischen Alltag davon profitieren, so Peyrin-Biroulet. Eine bahnbrechende Arbeit zu dieser Fragestellung war die Studie CALM mit dem primären Endpunkt mukosale Heilung (Abb.1).Die Studie zeigte, dass dieser Endpunkt eher erreicht wurde, wenn die Patient:innen anhand ihrer Calprotectin-Werte engmaschig kontrolliert und ihre Therapien bei Bedarf angepasst wurden („tight control“).2
Abb. 1: Ergebnis der CALM-Studie: Ein signifikant höherer Anteil der Patient:innen in der „Tight control“-Gruppe erreichte den primären Endpunkt im Vergleich zur Gruppe mit rein klinischem Management (modifiziert nach Colombel JF et al. 2017)2
In der STARDUST-Studie wurde eine T2T-Strategie in der Erhaltungstherapie mit dem gegen Interleukin(IL)-12/23 gerichteten monoklonalen Antikörper Ustekinumab in einer Population vorbehandelter Patient:innen mit Morbus Crohn untersucht und brachte im Vergleich zu einer Standardtherapie keinen Vorteil.Peyrin-Biroulet betonte allerdings, dass Subgruppenanalysen von STARDUST zeigen, dass insbesondere Patient:innen mit relativ milder Erkrankung keinen Vorteil von T2T hatten und sogar potenziell übertherapiert wurden. Bei schwerer Erkrankung mit aktiven Läsionen bewähre sich T2T besser.3
Im Falle der Colitis ulcerosa ließen Daten aus kleinen Studien auf Vorteile durch T2T hoffen, diese Hoffnungen wurden jedoch in der OPTIMISE-Studie mit knapp 200 Patient:innen und dem primären Endpunkt Mayo Endoscopic Subscore (MES) = 0 nicht erfüllt.4 Peyrin-Biroulet betonte, dass MES0 zwar nicht in den STRIDE-Strategien1 vorkomme, zweifellos jedoch ein robuster endoskopischer Endpunkt sei.
Unklar ist auch, ob eine T2T-Behandlung den langfristigen natürlichen Verlauf der Erkrankung beeinflussen kann. Die Ergebnisse von CALM legen das nahe, insgesamt ist die Datenlage jedoch uneinheitlich. Vor allem aber habe es die Gastroenterologie im Gegensatz zur Rheumatologie verabsäumt, die Frage nach Krankheitsmodifikation überhaupt zu stellen. Entsprechende Endpunkte müssen bei der Planung von Studien mitbedacht werden, so Peyrin-Biroulet. Es gebe aktuell keine Langzeitdaten aus den T2T-Studien. Dennoch empfehlen sowohl der STRIDE-II- als auch der SPIRIT-Konsensus („Selecting End Points for Disease-Modification Trials“) T2T, um langfristige Krankheitskontrolle zu ermöglichen.5
VERDICT-Studie soll Klarheit zu Therapiestrategien bringen
Eine Studie sollte in naher Zukunft die anstehenden Fragen beantworten. Peyrin-Biroulet bezeichnete die VERDICT-Studie als die „bislang vielleicht wichtigste Arbeit auf dem Gebiet der IBD“. VERDICT wird über 96 Monate in einem randomisierten, dreiarmigen Design zwischen Behandlung anhand von Symptomen, Behandlung anhand von Symptomen und Endoskopie sowie Behandlung anhand von Symptomen, Endoskopie und Histologie vergleichen. Die Ergebnisse werden in die STRIDE-III- Empfehlungen einfließen, die noch in diesem Jahr publiziert werden sollen.
Aktuell sind die optimalen Therapiestrategien für inflammatorische Darmerkrankungen also nach wie vor in Diskussion. Anhand der aktuellen Datenlage könne man engmaschiges Monitoring mit Therapieanpassungen bei Bedarf empfehlen. Die Vorteile von T2T-Strategien sind nach aktuellem Kenntnisstand abhängig von der Patientenselektion sowie der Effektivität der Implementation im klinischen Alltag. Vereinfacht könne man heute sagen: „Moderate bis schwere aktive Läsionen sind ungünstig. Über die längerfristige Bedeutung leichter bis moderater Läsionen kann man auf Basis der heute verfügbaren Daten keine Aussagen treffen.“ Die Ergebnisse von VERDICT sollten mehr Klarheit schaffen und könnten zu einer deutlichen Veränderung der Empfehlungen führen, so Peyrin-Biroulet.
Therapieplanung mit Biomarkern: die NORDTREAT-Proteinsignatur
Prof. Dr. Jonas Halfvarson von der Universität Örebro, Schweden, erwähnte ebenfalls die derzeit uneinheitliche Praxis bezüglich initialer Therapien und Eskalationsstrategien bei IBD. Biomarker könnten den Weg zu einer individualisierten Therapie der sehr heterogenen Patientenpopulation weisen. Aber auch dazu ist die Evidenz derzeit eher dünn.
In der Studie NORDTREAT („NORdic inflammatory bowel disease TREATment“), deren Ergebnisse Halfvarson im Rahmen des ECCO 2026 präsentierte, wurde untersucht, ob sich anhand verschiedener Biomarker zum Zeitpunkt der Diagnosestellung individualisierte Therapieempfehlungen ableiten lassen. Konkret wurde eine Top-down-Strategie mit Standardtherapie verglichen. Basis dafür war die prognostische NORDTREAT-Proteinsignatur, für deren Entwicklung 460 Serumproteine basierend auf Genen an 163 IBD-Risikoloci in einer Kohorte von 71 neudiagnostizierten Patient:innen (Morbus Crohn: n=29; Colitis ulcerosa: n=42) mit dem weiteren Verlauf der Erkrankung in Assoziation gesetzt wurden. Als aggressiv wurde die Erkrankung gewertet, wenn sie initial mit Biologika, Ciclosporin oder chirurgisch behandelt werden musste oder wenn es zu Hospitalisierungen, Therapieresistenz, exzessivem Kortikosteroidbedarf oder Chirurgie innerhalb eines Jahres nach Diagnose kam. Es wurden 13 Proteine (CCL19, XPNPEP2, TGFα, VGFA, DLL1, PSGL1, OSM, CSF1, FURIN, IL-18, EpCAMund TNFRSF9) identifiziert und in die Signatur aufgenommen. Die Evaluation ergab für Patient:innen, die anhand der NORDTREAT-Signatur in die Hochrisikogruppe eingestuft wurden, ein um den Faktor 1,81 erhöhtes Risiko eines aggressiven Krankheitsverlaufs (P=0,0002).6
In die randomisierte, multizentrische Studie wurden schließlich 313 IBD-Patient:innen aufgenommen und in einen „Access“- und einen „Non-access“-Arm randomisiert. Im Access-Arm wurden Patient:innen mit niedrigem Risiko anhand der NORDTREAT-Signatur aus der Studie ausgeschlossen, Hochrisikopatient:innen wurden im Rahmen einer Top-down-Strategie initial mit einem Anti-TNF-Biologikum +/– einem Immunmodulator behandelt. Im Non-access-Arm erhielten alle Patient:innen eine Standardtherapie, was in den skandinavischen Ländern eine schrittweise Eskalationsstrategie nach klinischen Kriterien bedeutet.
Primärer Endpunkt warenkortikosteroidfreie klinische und endoskopische Remission zu Woche 52, wobei eine chirurgische Intervention als Therapieversagen gewertet wurde. Sekundäre Endpunkte waren unter anderem endoskopische Remission, kumulative Kortikosteroidexposition und schwere unerwünschte Wirkungen. Die Analysen wurden in der Intention-to-treat-Population durchgeführt.
Unterschiede zwischen Morbus Crohn und Colitis ulcerosa
Von den 157 Patient:innen, die in die Access-Gruppe randomisiert wurden, wiesen 24 (15%) ein Hochrisikoprofil auf. Eine nach dem Ende der Studie durchgeführte Analyse der Baselinedaten fand bei 29 von 156 (19%) der Patient:innen in der Non-access-Gruppe ein Hochrisikoprofil. Bei 15 dieser Patient:innen (55%) wurde nach einer medianen Zeitspanne von 15 Tagen eine aggressive Therapie initiiert. Den primären Endpunkt erreichten 10 von 24 Patient:innen (42%) in der „top down“ behandelten Patient:innen der Access-Gruppe sowie 8/29 (27%) der Patient:innen in der Non-access-Gruppe. Mit einer absoluten Differenz von 15% (95%CI: 11–41, p=0,26) war dieser Vorteil jedoch nicht signifikant. Auch die Raten der endoskopischen Remission waren in beiden Armen vergleichbar (53% vs. 53%, p=0,99). Das mediane kumulative Kortisonäquivalent lag in der Top-down-Gruppe bei 1232mg im Vergleich zu 1651mg unter Standardtherapie (p=0,07).
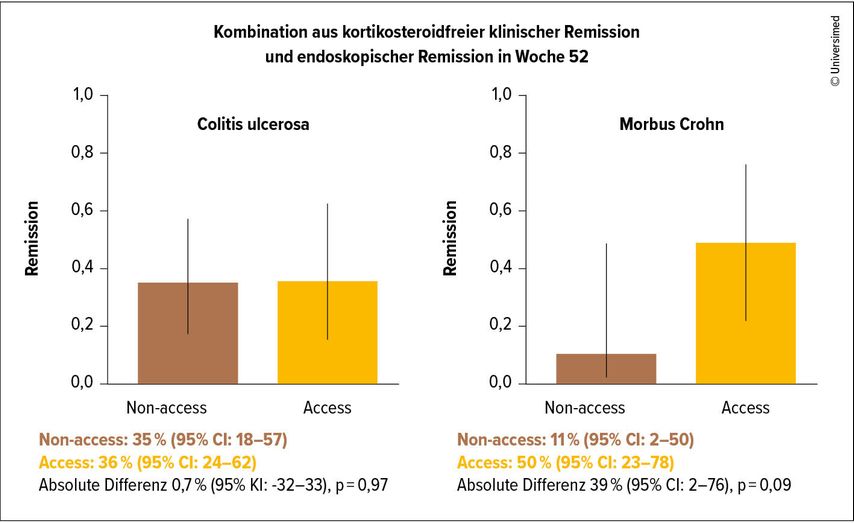
Dies bedeute jedoch noch nicht, dass die NORDTREAT-Proteinsignatur abgeschrieben werden könne, so Halfvarson. Denn eine Post-hoc-Subgruppen-Analyse zeigte, dass von den Patient:innen mit Morbus Crohn 50% unter Top-down-Therapie (Access-Arm) den primären Endpunkt erreichten (Abb.2), während es unter Standardtherapie (Non-access-Arm) nur 11% waren (p=0,09). Im Gegensatz dazu fand sich bei Colitis ulcerosa keinerlei Unterschied zwischen den Gruppen (Abb.2). Den primären Endpunkt erreichten 36% vs. 35% (Standardtherapie) dieser Population (p=0,97).7
Abb. 2: Post-hoc-Analyse der NORDTREAT-Studie: primärer Endpunkt nach IBD-Subtyp (modifiziert nach Bergemalm D et al. 2026)7
PROFILE: Hinweise auf Modifikation des Krankheitsverlaufs
Vorteile für eine Top-down-Strategie beim Morbus Crohn zeigte auch die 2024 publizierte, randomisierte und kontrollierte PROFILE-Studie. Dazu präsentierte Dr. Nurulamin Noor von der University of Cambridge, England, Langzeitdaten über insgesamt fünf Jahre. In die Studie aufgenommen wurden neudiagnostizierte Patient:innen mit aktivem Morbus Crohn. Die Behandlung erfolgte über 48 Wochen mit Infliximab und einem Immunmodulator (Top-down-Arm) oder konventionell (Standardarm). Nach Woche 48 wurden die Patient:innen nach dem jeweiligen lokalen Standard behandelt. Die Studienpopulation wurde für fünf Jahre beobachtet, wobei Endpunktdaten wie Bedarf an Chirurgie, Hospitalisierungen und Progression zu B2/B3 extrahiert wurden.
Die 2024 publizierten Daten zu den 48 Behandlungswochen zeigten die signifikante Überlegenheit der Top-down-Strategie. Den Endpunkt anhaltende Remission erreichten 79% der Patient:innen in der Top-down- und 15% in der Standardgruppe. Ulzerafreie endoskopische Remission wurde bei 67% der Top-down- und 44% der Standardgruppe festgestellt (jeweils p<0,0001). Die Top-down-Strategie erwies sich auch als sicherer mit weniger unerwünschten Wirkungen, weniger schweren unerwünschten Wirkungen und geringerem Bedarf an Chirurgie. Während im Eskalationsarm zehn operative Eingriffe erforderlich wurden, war es im Top-down-Arm lediglich einer.8 Angesichts dieses Erfolgs stelle sich die Frage, ob es möglich sei, durch frühe, aggressive Therapie den natürlichen Verlauf des Morbus Crohn zu beeinflussen, so Noor.
Von den 40 Zentren, die sich ursprünglich an der Studie beteiligt hatten, blieben 38 über die gesamten fünf Jahre involviert, von 92% der Patient:innen waren komplette Follow-up-Daten verfügbar. Das mediane Follow-up betrug 1352 (rund 4,5 Jahre) ab der Diagnose. Die Auswertung zeigte, dass in der Standardgruppe häufig eskaliert werden musste. Während der kontrollierten Studienphase hatten 41% der Standardgruppe eine Anti-TNF-Therapie erhalten, in der gesamten Dauer der Studie waren es schließlich 78% der Standard-Gruppe, die zu irgendeinem Zeitpunkt ein Biologikum erhalten hatten. Primärer Endpunkt in der Follow-up-Phase war der Bedarf an Chirurgie in Zusammenhang mit Morbus Crohn. Die Auswertung zeigte, dass derartige chirurgische Eingriffe bei Patient:innen während und nach Standardtherapie insgesamt fünfmal häufiger erforderlich wurden als bei Patient:innen, die nach demTop-down-Schema behandelt worden waren (OR: 5,00; 95%CI: 2,02–12,43).
In der Follow-up-Phase von PROFILE wurden 17 Operationen bei Patient:innen aus der Standard- und fünf Operationen beiPatient:innen aus der Top-down-Gruppe erforderlich. In der Standardgruppe wurden Operationen auch früher notwendig als in der Top-down-Gruppe. Häufigste Indikationen für die Chirurgie waren Strikturen (B2) oder penetrierende Erkrankung (B3). Insgesamt war die Progression zu B2/B3 in der Standardgruppe häufiger. Auch Hospitalisierungen wurden bei Patient:innen aus der Standardgruppe mehr als dreimal so häufig erforderlich (44 vs.15; OR=3,75; 95% CI:2,00–7,02). Noor betonte, dass sich die Kurven den Chirurgiebedarf betreffend früh trennen und über die gesamte Dauer der Studie weiter auseinanderlaufen. Bestimmungen des CRP zeigten in der Standardgruppe über die gesamte Dauer der Studie konstant höhere Entzündungswerte als bei den Patient:innen in der Top-down-Gruppe.9 Noor: „Frühe und effektive Kontrolle der Inflammation ist mit einem modifizierten Verlauf des Morbus Crohn assoziiert und sollte daher als neuer Therapiestandard in Betracht gezogen werden.“
Quelle:
21. Jahreskongress der European Crohn’s and Colitis Organisation 2026 (ECCO 2026), 18.–21. Februar 2026, Stockholm
Literatur:
1 Peyrin-Biroulet L et al.: Selecting Therapeutic Targets in Inflammatory Bowel Disease (STRIDE): Determining therapeutic goals for treat-to-target. Am J Gastroenterol 2015; 110(9): 324-38 2 Colombel JF et al.: Effect of tight control management on Crohn’s disease (CALM): a multicentre, randomised, controlled phase 3 trial. Lancet 2017; 390(10114): 2779-89 3 Danese S et al.: Treat to target versus standard of care for patients with Crohn’s disease treated with ustekinumab (STARDUST): an open-label, multicentre, randomised phase 3b trial. Lancet Gastroenterol Hepatol 2022; 7(4): 294-306 4 Danese S et al.: Clinical trial: A pragmatic randomised controlled study to assess the effectiveness of two patient management strategies in mild to moderate ulcerative colitis - The OPTIMISE study. J Clin Med. 2024; 13(17): 5147 5 Le Berre C et al.: Evolving short- and long-term goals of management of inflammatory bowel diseases: getting it right, making it last. Gastroenterology 2022; 162(5): 1424-38 6 Germanopoulos A et al.: A proximity extension assay-based serum assay enabling absolute quantification of prognostic proteins in inflammatory bowel disease: development and analytical validation. ECCO 2026; Abstract PO247 7 Bergemalm D et al.: NORDTREAT: a randomised, multicentre, biomarker-strategy design, open-label, controlled trial of top-down versus clinical management in newly diagnosed IBD. ECCO 2026; Abstract OP04 8 Noor NM et al.: A biomarker-stratified comparison of top-down versus accelerated step-up treatment strategies for patients with newly diagnosed Crohnʼs disease (PROFILE): a multicentre, open-label randomised controlled trial. Lancet Gastroenterol Hepatol 2024; 9(5): 415-27 9 Noor N et al.: PROFILE 4-year follow-up shows that early effective „top-down“ therapy is associated with reduced long-term Crohn’s disease complications. ECCO 2026; Abstract OP05
Das könnte Sie auch interessieren:
Neuroimmunologische Aspekte bei chronisch-entzündlichen Darmerkrankungen
Psychische Belastungssituationen und chronisch-entzündliche Darmerkrankungen sind untrennbar miteinander verbunden, wobei Ursache und Wirkung oft schwer auseinanderzuhalten sind. Die ...
Fallbeispiel: retrograde cricopharyngeale Dysfunktion (R-CPD)
Ein 24-jähriger männlicher Patient stellte sich mit einer Unfähigkeit zu rülpsen sowie ausgeprägtem Meteorismus und anhaltendem abdominellem Spannungsgefühl vor. Die Symptomatik bestand ...
Optimierte Ursachenforschung bei chronischer Diarrhö
Die chronische Diarrhö ist ein Symptom verschiedener Erkrankungen. Wie nach dem Auslöser bestmöglich gesucht wird, erklärte Prof. Dr. Alain Schoepfer, Lausanne, auf dem Jahreskongress ...