Zeigt her eure Füße, zeigt her eure Schuh: kleine Ursachen – weitreichende Folgen!
AZWM<br>Leitung Wundmanagement Pflege<br>Landesklinikum Melk<br>Präsidentin der AWA – <br>Austrian Wound Association<br>E-Mail: sonja.koller@melk.lknoe.at
Gesunde Füße sind ein wesentlicher Bestandteil unserer Lebens-qualität. Diese Fußgesundheit, aber auch die Lebenserwartung von Menschen mit diabetischem Fußsyndrom sind deutlich reduziert. Nicht selten kommt es nach Miniverletzungen am Fuß zu schwer-wiegenden Komplikationen im Rahmen des diabetischen Fuß-syndroms – von der Bagatellverletzung bis zum Beinverlust. Eindringlicher, denke ich, kann ein Artikel zu dieser Thematik kaum beginnen.
Keypoints
-
Das Wundmanagement ist ein wesentlicher Bestandteil in der Behandlung des diabetischen Fußes.
-
Zur Druckentlastung bzw. Druckverteilung gibt es mittlerweile viele Möglichkeiten.
-
Nur durch interdisziplinäre Zusammenarbeit kann eine optimale Versorgung erzielt werden.
-
Nicht zuletzt sind die Krankheitseinsicht und das aktive Mitwirken der Betroffenen essenziell.
Wachsende Zahlen, wachsende Herausforderung
Die Behandlung des diabetischen Fußsyndroms (DFS) stellt uns vor immer größer werdende Herausforderungen. Aufgrund der Änderung des Lifestyles der Österreicherinnen und Österreicher sowie der steigenden Zahl an Neuerkrankungen an Diabetes erhöhen sich auch die Fallzahlen des DFS deutlich. Daten aus dem Jahr 2017 zeigen, dass rund 7 bis 11% der Menschen in Österreich an Diabetes leiden. In absoluten Zahlen sind dies zwischen 515000 und 809000 Betroffene. Etwa ein Drittel weiß nichts von seiner Erkrankung.1 Und genau hier liegt das Problem. Bis zur Diagnose Diabetes vergehen oft Jahre, die schwerwiegenden Folgeerkrankungen wie zum Beispiel das diabetische Fußsyndrom beginnen sich heimlich zu manifestieren. Das bereitet nicht nur den Betroffenen große Probleme, sondern belastet auch das gesamte Gesundheitssystem.
Leider wird noch immer zu wenig Augenmerk auf die Prävention und Gesundheitsförderung gelegt. Die Förderung der Selbstmanagementkompetenzen ist ein weiterer Schwerpunkt, denn Kompetenzförderung ist mehr als Wissensvermittlung.2 Die Behandlung des diabetischen Fußsyndroms ist nicht alleine durch die lokalen Maßnahmen des Wundmanagements zu bewältigen. Vielmehr benötigt sie ein Zusammenspiel mehrerer Disziplinen, die Hand in Hand eine gemeinsame Versorgungsstrategie verfolgen, und nicht zuletzt das aktive Mitwirken der Betroffenen selbst! Übergeordnetes Ziel aller Beteiligten muss der Erhalt der größtmöglichen Mobilität und der Selbstständigkeit sein.3 Warum erscheinen diese Ziele oft so schwierig erreichbar? Ein Grund ist sicher die fehlende Krankheitseinsicht. „Warum soll ich etwas tun, wenn es eh nicht wehtut?“ Diesen Satz kennen sicherlich alle von uns. Und genau das „Nichtspüren“ macht es uns Behandelnden so schwer. Um dieses Phänomen besser zu verstehen, sollten Sie sich die Erklärung zum sogenannten „Leibesinselschwund“ von Alexander Risse zu Gemüte führen.4 Sie werden danach ein anderes Bild von unseren Patientinnen und Patienten haben und vielleicht einige Ihrer bisherigen Therapieansätze und Empowerments überdenken.
Ein kurzer Exkurs zur St. Vincent Deklaration sei hier erlaubt. Anstatt die angestrebte Reduktion der Amputationsraten zu erzielen, ist das Gegenteil eingetreten. Genaue Zahlen gibt es auch hier wiederum nicht, da es bis dato kein Amputationsregister gibt, um genaue Zahlen evaluieren zu können. Hierzu gibt es aber klare Empfehlungen, vor jeder Amputation sollte die Möglichkeit einer Revaskularisation in Betracht gezogen sowie eine Zweitmeinung eingeholt werden.3
Das Hauptproblem in der Behandlung liegt, neben der Optimierung der Blutzuckerwerte undder Verbesserung der Durchblutungssituation bei vorliegender PAVK – beginnend mit dem forcierten Gehtraining bis hin zu verschiedensten Revaskularisierungsmöglichkeiten –, in der Druckentlastung. Die besten und teuersten interventionellen und lokalen Maßnahmen werden nicht fruchten, wenn nicht eine konsequente Druckentlastung bzw. Druckverteilung der betroffenen Areale am Fuß gewährleistet ist. Und hier finden sich die häufigsten Schwachstellen in der Versorgung (Abb. 1).

Abb. 1:Negativbeispiel – Druckentlastung. Quelle: mit freundlicher Genehmigung von Andreas Mayer
Viele Professionen – jede für sich?
Die Diabetologen kümmern sich um die Optimierung der Blutzuckerwerte, die Angiologen sorgen für die Verbesserung der Durchblutungssituation, die Diätologen schulen in richtiger Ernährung, die Diabetesberatung ist für die Vermittlung von Inhalten im Umgang mit Diabetes zuständig. Das Wundmanagementteam ist für die optimale lokale Versorgung der Läsion zuständig. Radiologische Diagnostik wird durchgeführt, um eine Osteolyse oder Osteomyelitis auszuschließen, Abstriche werden durchgeführt. Bei Infektionen wird mit systemischer Antibiotikatherapie begonnen, eine chirurgische Intervention wird bei ausgedehnten Weichteilinfektionen mit nachfolgender Unterdrucktherapie bis hin zur plastisch-chirurgischen Deckung durchgeführt. Der Algorithmus wird nach aktuellen Leitlinien abgearbeitet, mitjeder Profession in ihrem angestammten Tätigkeitsbereich.
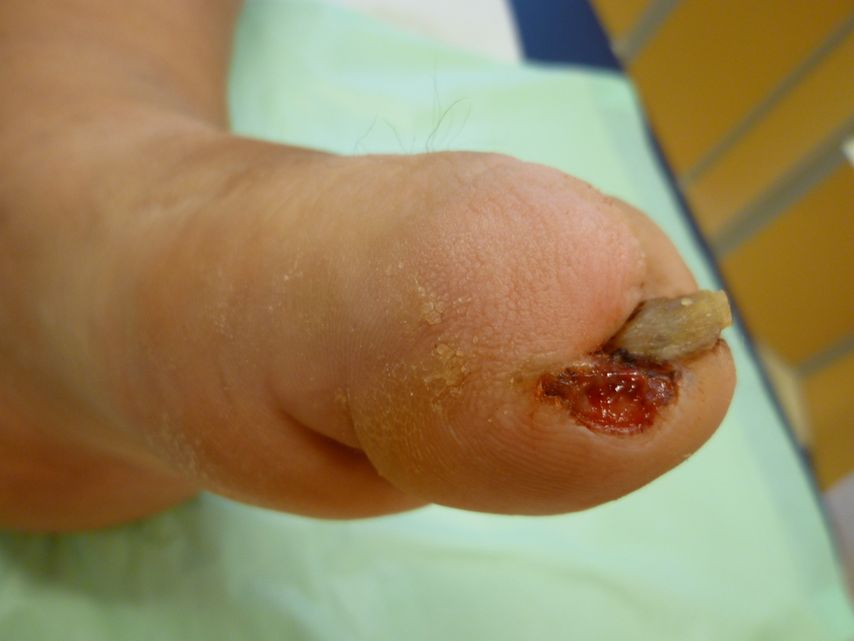
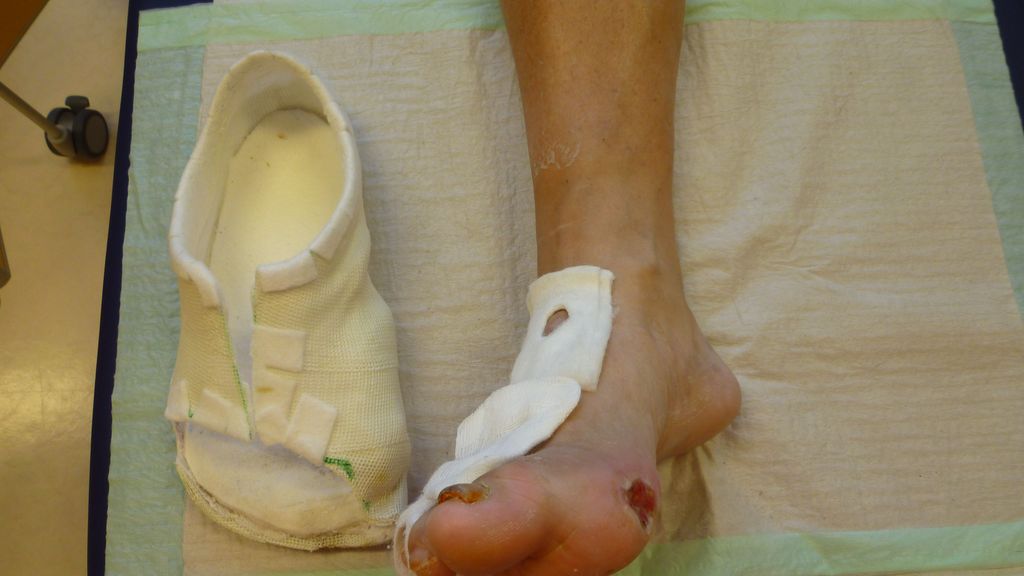
Abb. 2: Druckulkus – auslösender Faktor? (Bild: S. Koller)
Auf die Schuhe achten
Doch die einfachsten Dinge werden oftmals kaum oder gar nicht beachtet. Welches Schuhwerk trägt der Betroffene? Die meisten unserer Patienten kommen mit völlig ungeeigneten Schuhen zur Erstbegutachtung. Die Schuhe werden kleiner gekauft. Der Grund liegt auf der Hand. Die Patienten wollen sich spüren, die Nervenschädigungen sind aufgrund der Neuropathie beim DFS meist fortgeschritten, das Empfinden ist dadurch herabgesetzt. Der Teufelskreis beginnt, der Druck auf die gefährdeten Areale steigt dadurch umso mehr. Noch immer werden Vorfußentlastungsschuhe verordnet. Diese Schuhversorgung sollte aber nach dem aktuellen Stand des Wissens nicht mehr zum Einsatz kommen. Die meisten Patienten können damit nicht gehen, sie versuchen trotzdem, weiter normal abzurollen, und belasten somit den Vorfuß permanent. Durch die Höhendifferenz und das unsichere Gangbild, ausgelöst durch die vorhandene Neuropathie, wird das Sturzrisiko erhöht. Betroffene klagen auch häufig über Hüftprobleme aufgrund des unterschiedlichen Höhenniveaus. Druckprobleme werden meist zu spät oder gar nicht wahrgenommen (Abb. 2 und 3). Die Entlastung wird zur Belastung!
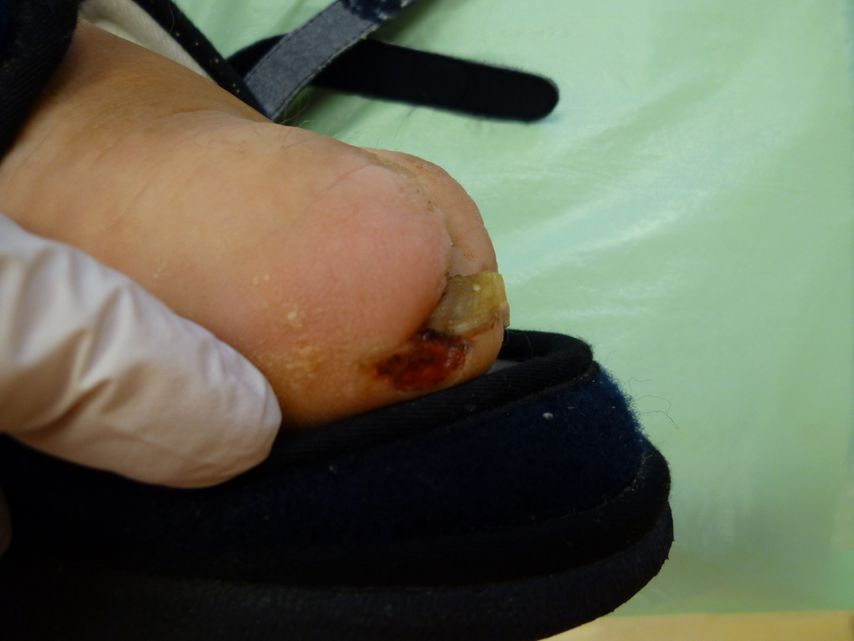
Abb. 3: Auslösender Faktor – Rand von Vorfußentlastungsschuh (Bild: S. Koller)
Druckentlastung und Wundmanagement
Zur Druckentlastung bzw. Druckverteilung gibt es mittlerweile viele alternative Möglichkeiten neben dem Vorfußentlastungsschuh (Tab. 1).

Tab. 1:Mögliche Optionen zur Druckentlastung
Die Zusammenarbeit mit einem qualifizierten Orthopädieschuhmacher ist für den Therapieerfolg essenziell. Hier kommt auch wieder die Expertise des Wundmanagements ins Spiel. Die Wundauflage sollte so gewählt werden, dass die Druckentlastung nicht gemindert wird. Es sollten keine dicken Verbandsmaterialien gewählt werden. Die Auswahl richtet sich nach dem Wundstadium und der Exsudatmenge. Bei Infektion dürfen keine okklusiven Verbandstoffe verwendet werden! Die Wahl der druckreduzierenden Mittel richtet sich nach dem notwendigen Verbandsintervall. Es ist nicht zielführend, einen geschlossenen TCC zu applizieren, wenn es häufiger Verbandswechsel bedarf. Hier sollte eine andere Entlastung bevorzugt werden. Es gibt natürlich auch abnehmbare TCC-Varianten. Diese sind aber eher für Patienten mit entsprechendem Empowerment zu empfehlen.
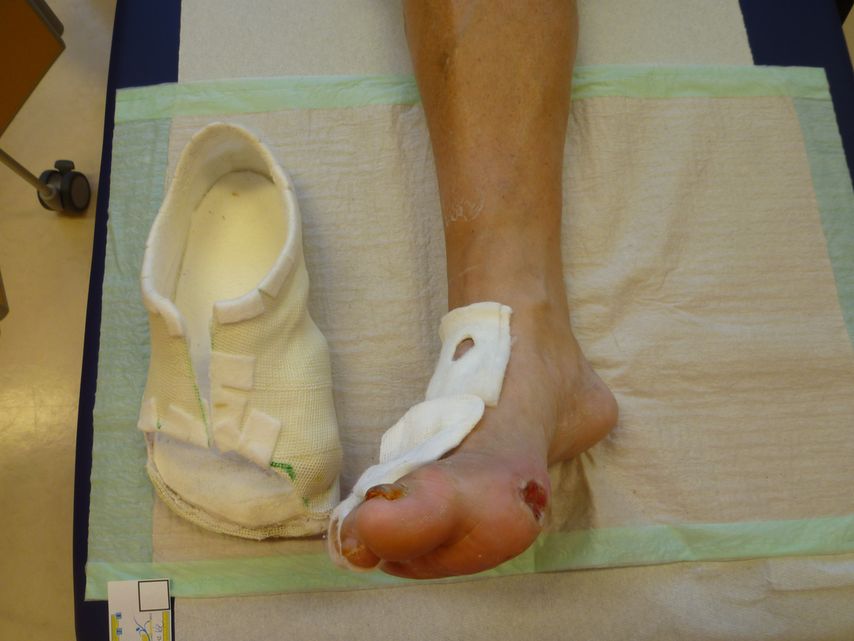
Abb. 4: Gabisohle oder Geisha-Schuh
Noch ein weiterer Punkt in der Behandlungskaskade ist wichtig – die Fußpflege. Wie viele Ihrer Patienten kommen in Ihre Ordinationen oder Ambulanzen nach missglückten Fußpflege/Nagelpflegeversuchen? Infektionen nach Bagatelltraumata durch Fußpflege sind leider keine Seltenheit. Noch immer gehen viel zu wenige Diabetiker regelmäßig zur qualifizierten Fußpflege. Dabei könntehiemit eine beträchtliche Zahl an Amputationen verhindert werden. Sie meinen, dass ist etwas überspitzt beschrieben? Die Zahl derer, die wegen falscher Fußpflegein unsere Ambulanz kommen, ist nicht gerade gering. Meine Empfehlung:In Ihren interdisziplinären Teams ist eine qualifizierte Fußpflegeperson ein nicht wegzudenkender und wertvoller Teil im Therapiekonzept.
Zusammenfassend kann gesagt werden, dass das Wundmanagement beim diabetischen Fuß nur ein, wenngleich nicht unwesentlicher, Bestandteil im Gesamtkonzept der Behandlung ist.
Viele Professionen – gemeinsam zum Ziel!
Eine Profession alleine wird mit den besten ihrer Möglichkeiten nicht zum Ziel kommen. Nur durch interprofessionelle und interdisziplinäre Zusammenarbeit der verschiedensten Berufsgruppen und der Betroffenen selbst kann eine optimale Versorgung erzielt und im besten Fall die Amputation verhindert werden. Jedoch wäre es dringend notwendig, den Fokus noch mehr auf die Prävention zu legen. Hier ist die vermehrte Umsetzung von Disease-Management-Programmen wie „TherapieAktiv“ voranzutreiben.
Literatur:
1 https://jasmin.goeg.at/327/1/diabetesbericht2017.pdf 2 Austerer A, Radinger O: Leben mit chronischer Krankheit.Wien: Facultas Verlag, 2018. ISBN: 978-3-7089-1589-0 3 Morbach S, Rümenapf G: Chronische Wunden, Diagnostik – Therapie – Versorgung. Kapitel 11.Elsevier, Urban und Fischer, 2019. S. 79–88.ISBN: 978-3-4372-5641-7 4 Risse A.: Leibesinselschwund – was ist das und was hat es mit Diabetes zu tun? https://www.youtube.com/watch?v=DaUkIicW4Ns
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...