Viele Werte und Kurven – der Umgang mit der Datenflut in der Diabetologie
3. Medizinische Abteilung mit<br>Stoffwechselerkrankungen und Nephrologie<br>Krankenhaus Hietzing, Wien<br>Karl-Landsteiner-Institut für<br>Stoffwechselerkrankungen<br>E-Mail: ingrid.schuetz-fuhrmann@wienkav.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Software-Entwicklungen (insbesondere Cloud-Lösungen) und Vorgaben in Hinblick auf die Gestaltung der Berichte haben Upload und Interpretation der Glukosedaten deutlich vereinfacht. Dadurch ergeben sich deutliche Vorteile in der Therapie für die Patienten, aber auch für die behandelnden Ärzte. Die Herausforderung ist es, sich auf die wesentlichen Informationen aus der Fülle der Daten zu konzentrieren.
Keypoints
-
Das AGP hilft bei der glykämischen Kontrolle und Dokumentation sowie beim Aufzeigen undLösen von Problemen.
-
Wesentlich sind die für die jeweiligen Gruppen festgelegten Zielbereiche und die Zeit im Zielbereich.
-
Beurteilt werden Hypo- und Hyperglykämie entsprechend festgelegten Abweichungen vom Zielbereich, die glykämische Variabilität und der Glukosemanagement-Indikator.
-
Sowohl Menschen mit Diabetes mellitus Typ 1 als auch jene mit Typ 2 können mithilfe von CGM-Daten effektiv betreut werden.
Hintergrund der Entwicklung
Technologische Entwicklungen verändern den Lebensstil und die medizinische Versorgung von Menschen mit Diabetes mellitus immer schneller. Ein gut kontrollierter Glukosespiegel ist essenziell, wenn es um die Prävention von mikro- oder makrovaskulären Komplikationen geht. Dabei kommt der Interpretation der Daten, die sich aus dem Upload der medizinisch-technischen Geräte ergibt, eine immer größere Bedeutung zu.DieUmsetzung eines Therapiekonzeptsist ohne die systematische Aufbereitung der Daten nicht nachvollziehbar und eine Anpassung nahezu unmöglich. Umso erfreulicher ist die Tatsache, dasseine wissenschaftliche Grundlage (ATTD Consensus 2019)1 geschaffenwurde,welche die Beurteilung der glykämischen Parameter auf Basis der neuesten Studiendaten strukturiert zulässt. Die Anbieter medizinischer Geräte haben in der Gestaltung der Berichte,generiert aus den Uploads, erfreulicherweise bereits darauf reagiert.
Zielbereiche („time in range“)
Bei Diabetes mellitus Typ 1 und Typ 2
Bei Menschen mit Diabetes mellitus Typ 1 und Typ 2 ohne sonstige schwerwiegende Komplikationen oder Komorbiditäten soll der Zielbereich 70–180mg/dl gewählt werden. Zudem soll über 70% der Zeit in diesem Zielbereich („time in range“, TIR) und möglichst wenig Zeit in der Hyper- und Hypoglykämie verbracht werden (Abb. 1).
Bei speziellen Gruppen von Menschen mit Diabetes
Bei älteren Personen mit Diabetes mellitus Typ 1 und Typ 2 mit schwerwiegenden Komplikationen oder Komorbiditäten, bei denen insbesondere die Hypoglykämie ein Problem darstellt, kann eine geringere Zeit im Zielbereich von 50% akzeptiert werden. Bei dieser Personengruppe sollte insbesondere darauf geachtet werden, dass die Zeit in der Hypoglykämie <70mg/dl auf unter 1% reduziert werden kann. Gleichzeitig darf dafür bis zu 50% der Zeit im Bereich >180mg/dl verbracht werden, wenn Hypoglykämien nicht vermieden werden können (Abb. 1).
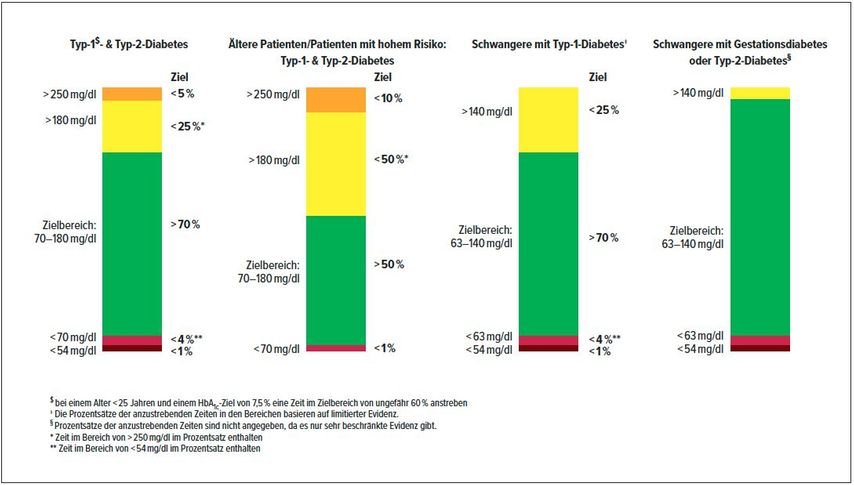
Abb. 1:CGM-basierte Ziele bei verschiedenen Patientengruppen
Bei Schwangeren mit Diabetes mellitus Typ 1sollte rasch eine möglichst normoglykämische Kontrolle angestrebt werden, um das Auftreten von maternalen und fetalen Komplikationen zu vermeiden. Der Zielbereich wurde für diese Personengruppe mit 63–140mg/dl festgelegt. Es sollte dabei eine Zeit im Zielbereich von 70% oder mehr angestrebt werden und zugleich sollten insbesondere Hyperglykämien vermiedenwerden, welche hier bereits ab einem Wert >140mg/dl definiert sind (Abb. 1).
Bei Schwangeren mit Diabetes mellitus Typ 2 oder Gestationsdiabetessollte ebenfalls eine möglichst normoglykämische Kontrolle angestrebt werden, mit den gleichen Zielbereichen wie bei Schwangeren mit Diabetes mellitus Typ 1. Wenige Daten liegen dazu vor, sodass die Verfasser des Konsensusberichts keine eindeutige Definition formulierten, sondern sichauf „möglichst viel Zeit im Bereich 63–140mg/dl“ geeinigt haben (Abb. 1).
Die folgenden Beispiele verdeutlichen, worauf man bei der Darstellung der Grafiken und der Werte, die von den Programmen der CGM-Systeme bereitgestellt werden, achten sollte.
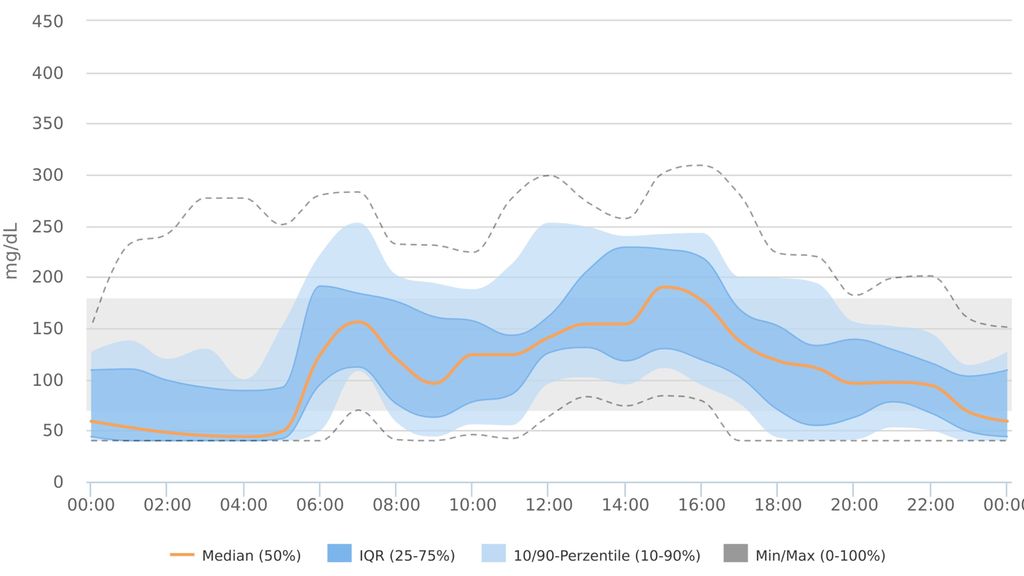
Beispiel 1: Beurteilung der glykämischen Kontrolle
Bei validen Daten sind die Zielbereiche der glykämischen Kontrolle bei einer jungen Frau mit Diabetes mellitus Typ 1 ohne Komplikationen nicht erreicht.
Beobachtung:
Hohe glykämische Variabiliät
Sehr hoher Anteil an sehr niedrigen Werten
Hypoglykämie-Wahrnehmung sehr wahrscheinlich eingeschränkt
Konsequenz:
Neben der Anpassung der Basalrate bei geringem Insulinbedarf (OmniPod Diabetes Management System) und der übrigen Therapiealgorithmen ist bei bislang verwendeter Flash-Glukosemessung ein „Real time“-CGM indiziert.
Beispiel 2: Therapiefortschritt
Bei einer Patientin visualisiert AGP die Verbesserung nach Therapieadaptierung anhand der Statistik.
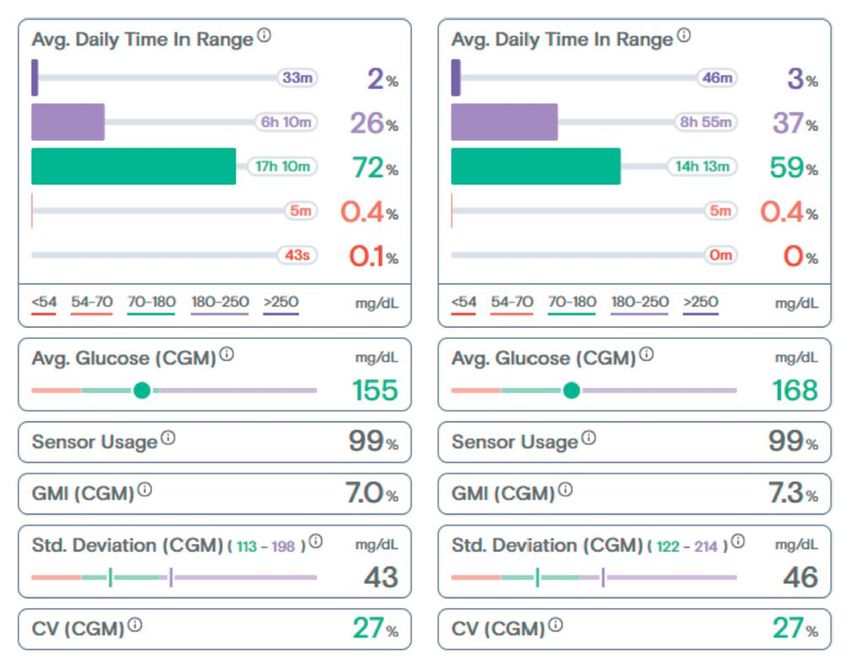
Beobachtung:
Insbesondere der Anteil der Werte über 180mg/dl (postprandial) konnte deutlich gesenkt werden.
Konsequenz:
Das AGP stellt eine Motivation für die Ärztin und die Patientin mit
Diabetes dar.
Beispiel 3: „hybrid closed loop“
Bei einer Patientin liegen keine validen Daten vor, wie an der Sensortragedauer zu sehen ist.

Beobachtung:
Das System war nur zu 70% im Automodus, gefordert sind zumindest 80%.Der Automodus wurde zumeist durch die Anwenderin selbst
deaktiviert.
Konsequenz:
Gründe für das Verhalten suchen. In diesem Fall hatte die Anwenderin das Gefühl, „immer zu hoch zu sein“ bzw. dass die Korrektur nicht greift.
Beispiel 4: weitere Therapieverbesserung
Ein 63-jähriger Mann mit Diabetes mellitus Typ 2, seit 6 Monaten bekannt: Der Patient hat eine Metformin-Unverträglichkeit, Glitazon wurde wegen Ödemen abgesetzt, Insulintherapie ebenfalls aufgrund der Tagesprofile und eines HbA1c-Wertes unter 7%. CGM-Kontrolle ohne medikamentöse Therapie unter Diät (Patient hat bereits 7% seines Körpergewichts verloren).
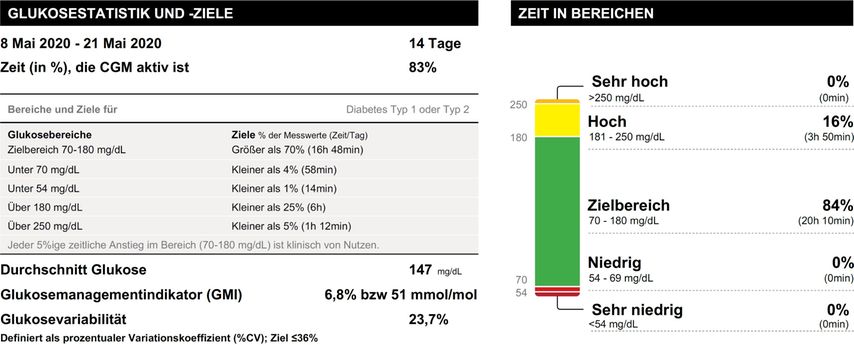
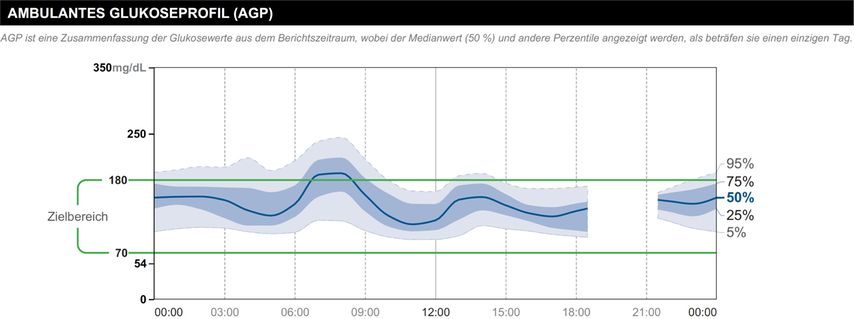
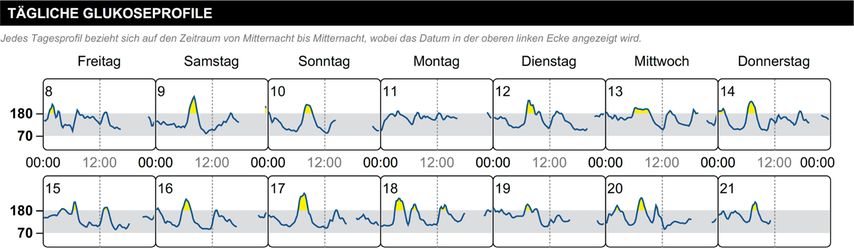
Beobachtung:
Daten valide, grundsätzlich Zielbereiche erreicht
Konsequenz:
Die gykämische Kontrolle kann durchaus noch weiter verbessert werden, sowohl diätisch als auch mit einem SGLT2-Hemmer.
Datenaufbereitung und Interpretation
Die standardisierte Dateninterpretation soll dazu beitragen, Änderungen der Glukosekontrolle zu erkennen, daraus Schlüsse für notwendige Therapieanpassungen zu ziehen und eine vergleichbare Dokumentation zu schaffen. So können Therapieerfolge belegt und notwendige Therapieerweiterungen begründet werden.
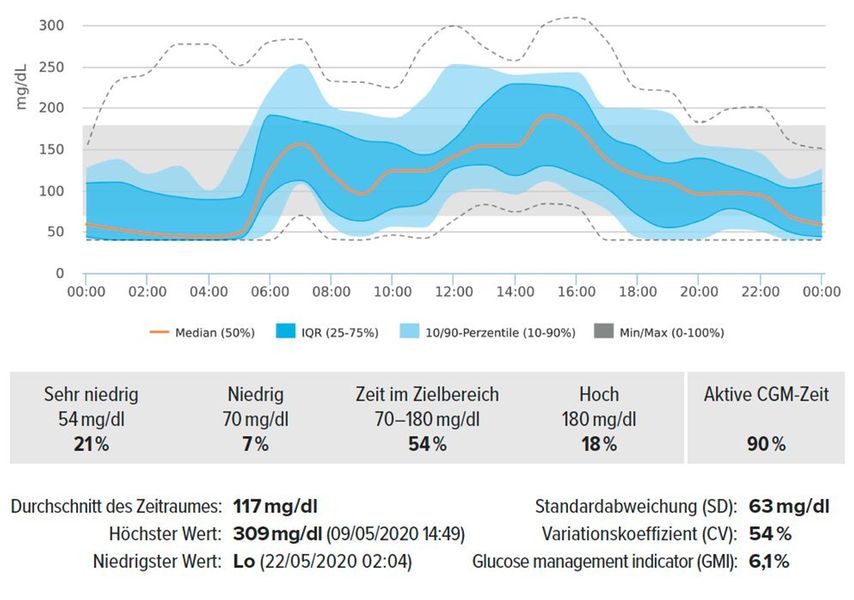
Zur Beurteilung der glykämischen Kontrolle wird das standardisierte 24-h-Glukosesensorprofil („ambulatory glucose profile“; AGP) herangezogen.
Um die Daten aus dem AGP suffizient beurteilen zu können, müssen folgende Voraussetzungen geprüft werden:
-
Anzahl der Tage, an denen CGM verwendet wurde (Empfehlung: 14 Tage)
Zeit in Prozent, in der CGM aktiv verwendet wurde (Empfehlung: 70% verfügbare Daten innerhalb von 14 Tagen)
Was wird beurteilt?
Hypoglykämie-Levels
-
Level 1: Zeit unter dem Zielbereich 1 („time below range“; TBR): % der Werte und der Zeit im Bereich 54–69mg/dl
-
Level 2: Zeit unter dem Zielbereich 2 („time below range“; TBR): % der Werte und der Zeit <54mg/dl
-
Level 3: klinische Frage nach einer schweren Hypoglykämie (Fremdhilfe)
Hyperglykämie-Levels
-
Level 1: Zeit über dem Zielbereich 1 („time above range“; TAR): % der Werte und der Zeit im Bereich 181–250mg/dl
-
Level 2: Zeit über dem Zielbereich 2 („time above range“; TAR): % der Werte und der Zeit >250mg/dl
-
Level 3:klinische Frage nach (beginnenden) ketoazidotischen Stoffwechselentgleisungen
Glykämische Variabilität
Die glykämische Variabilität wird mit folgender Formel errechnet:
Standardabweichung/mittlere Sensorglukose x100 = Ergebnis in %
Erwünscht ist dabei ein (%-GV-)Ziel <36%.
Glukosemanagement-Indikator (GMI)
Der GMI entspricht dem ehemals geschätzten eA1c.
Was noch offenbleibt
PraXiStiPP
Benützen Sie das AGP zur Einschätzung der glykämischen Kontrolle. Es ermöglicht zudem eine standardisierte Dokumentation und zeigt Ihnen Probleme auf, die Sie im Detail verfolgen können.Wenn eine Insulinpumpe verwendet wird, muss das Pumpenmanagement integrativ mitbeurteilt werden. Einzelne Systeme ermöglichen insbesondere die Integration diverser Geräte und Datenquellen (kontinuierliche Glukosemonitoring-Systeme [CGM], Blutzuckermessgeräte, Insulinpens und Insulinpumpen) unterschiedlicher Hersteller. Leider werden einzelne Sensorhersteller zunehmend restriktiver und verhindern den Zugriff auf ihre Systeme durch externe Anbieter.
Nicht nur Menschen mit Diabetes mellitus Typ 1, sondern auch Menschen mit Diabetes mellitus Typ 2 können mithilfe von CGM-Daten effektiv betreut werden. Dies eignet sich sowohl für die Diagnostik als auch für die Therapiekontrolle oder -erweiterung; der wissenschaftliche Beweis für den Langzeitnutzen steht dazu jedoch noch aus.
Literatur:
1 Battelino T et al.: Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range. Diabetes Care 2019; 42: 1593-1603
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...