Stoffwechselrehabilitation: Einfluss auf Insulinresistenz
Autorin:
Sarah Ramsebner, BSc, MSc
Diätologin
Angewandte Gesundheitswissenschaften
OptimaMed Gesundheitsresort Bad Wimsbach IMC Krems
E-Mail: sr-diaetologin@outlook.com
Bei einem dreiwöchigen Rehabilitationsaufenthalt kann die Reduktion von blutzuckerrelevanten Parametern positiv hervorgehoben werden. Das frühe Erkennen einer Insulinresistenz senkt dabei das Risiko, einen manifesten Diabetes mellitus Typ 2 (T2D) zu entwickeln, deutlich.
Keypoints
-
Studienergebnisse zeigen eine statistisch signifikante Reduktion des HOMA-IR und der Nüchternglukose nach 2Wochen Stoffwechselrehabilitation.
-
Es besteht kein statistisch signifikanter Zusammenhang zwischen erhöhtem HOMA-IR und einem T2D.
-
Kurzfristige Erfolge können Patient:innen motivieren, ihre Gewohnheiten langfristig zu verändern.
In der im Folgenden vorgestellten Forschungsarbeit wurden die kurzfristigen Unterschiede nach einem dreiwöchigen Stoffwechselrehabilitationsaufenthalt untersucht. Dabei wurden jene Werte nach zwei Wochen verglichen, die eine mögliche Insulinresistenz aufzeigen können.
Was bedeutet Insulinresistenz?
Die Insulinresistenz wird als sehr wichtiger Faktor bei der Entstehung eines metabolischen Syndroms beschrieben. Zusätzlich ist sie die Vorstufe eines Diabetes mellitus Typ 2 (T2D) und häufig geht mit einer Insulinresistenz eine Adipositas einher.1 Zunächst führt die gesteigerte Insulinproduktion dazu, dass die Resistenz nicht erkannt wird. Die erhöhte Insulinmenge im Körper führt zu einer niedrigeren Glukoseverwertung im Muskel, zu einer erhöhten Glukosebildung in der Leber und zu einer verminderten Fettverbrennung. Um die Entstehung eines T2D frühzeitig diagnostizieren zu können, ist die Insulinresistenz jedoch ein wichtiger Indikator.2
Insulinresistenz entgegenwirken
Durch Ausdauer- und Krafttraining kann sich eine Insulinresistenz verbessern. Die Aufnahme von Glukose in die Muskelzelle wird durch Ausdauertraining erhöht. Durch Krafttraining kann die Muskelmasse und damit auch der Grundumsatz gesteigert werden. Dies wiederum kann sich positiv auf das Körpergewicht auswirken. Die Bewegungsempfehlungen in der Therapie unterscheiden sich grundsätzlich nicht von den allgemeinen Empfehlungen, die Therapie sollte aber individuell gestaltet und an die Patient:innen angepasst werden.3 Um eine Steigerung der Muskelmasse und eine Reduktion des Gesamtkörperfetts zu erreichen, ist eine Kombination aus Ernährungs- und Bewegungsmaßnahmen wichtig. Langfristig braucht es eine kalorienreduzierte Ernährung, die fett-, aber auch kohlenhydratreduziert sein kann. Bei der Auswahl der Kohlenhydrate ist v.a. auf eine Steigerung der komplexen und eine Reduktion der einfachen Kohlenhydrate zu achten.4 Es wurde nachgewiesen, dass vor allem auch die Mahlzeitenhäufigkeit und der Zeitpunkt der Mahlzeiten eine Rolle spielen können. Bei sehr späten Mahlzeiten bzw. Essen in der Nacht zeigte sich eine erhöhte Prävalenz für ein metabolisches Syndrom. Außerdem könnte regelmäßiges Frühstücken eine vorbeugende Wirkung haben.5 Bei der Mahlzeitenhäufigkeit konnten Auswirkungen auf die blutzuckerrelevanten Parameter festgestellt werden. Personen, die nur einmal am Tag aßen, hatten höhere Blutzuckerwerte als jene, die drei Mahlzeiten zu sich nahmen.6 Außerdem wurde die Wichtigkeit der Berücksichtigung individueller Präferenzen bei einer Ernährungsumstellung beschrieben, um langfristige Erfolge zu erzielen.7
Als Adipositastherapie wird ein Aufenthalt in einer Rehabilitationseinrichtung mit dem Schwerpunkt Stoffwechsel empfohlen. Dabei können Patient:innen von multiprofessionellen Therapien und einem neu erlernten Tagesrhythmus profitieren. Außerdem wird die Dringlichkeit der Prävention einer Gewichtszunahme nach Lebensstilinterventionen beschrieben. Dabei ist wichtig, mögliche begünstigende Faktoren in den Bereichen Ernährung, Psychologie, Bewegung, Sozioökonomie und Medizin vorab zu identifizieren und mit den Patient:innen zu besprechen.8
Studiensetting
In der vorliegenden Forschungsarbeit wurde eine prospektive Kohortenstudie durchgeführt. Dabei wurden 91 Patient:innen über 18 Jahre mit einem BMI>25kg/m2 eingeschlossen. Personen mit Diabetes mellitus Typ 1 (T1D) wurden ausgeschlossen. Mögliche Studienteilnehmer:innen wurden am Anreisetag rekrutiert.
Die Teilnahmequote lag bei 95%. Patient:innen wurde zu Beginn des Aufenthaltes und nach zwei Wochen Blut abgenommen, um blutzuckerrelevante Parameter zu analysieren bzw. zu vergleichen. Die Teilnehmenden waren durchschnittlich 55,7 Jahre alt und ca. 60% davon waren Männer. Der durchschnittliche BMI lag bei der Ankunft bei 37,6kg/m2. Insgesamt waren 84,7% der Teilnehmenden adipös.
Der Mittelwert der Gewichtsreduktion lag nach 3 Wochen bei 2,72kg (p<0,001). Bei 52,8% lag eine Diagnose für T2D vor. Weitere 20,9% wurden als Prädiabetiker:in-nen eingestuft.
Um eine mögliche Insulinresistenz feststellen zu können, werden der HOMA-IR („homeostatic model assessment of insulin resistance“) und der quantitative Insulinsensitivitätscheck verwendet.9 Liegt der HOMA-IRbei >2, ist dies als erstes Anzeichen für eine Insulinresistenz zu deuten, und bei Werten >2,5 als ziemlich sicheres Zeichen. Gute Erfolge in der Diabetesprävention werden durch Ernährungs- und Bewegungsinterventionen bei Früherkennung einer gestörten Glukosetoleranz oder der beeinträchtigten Nüchternglukose beschrieben.10
Ergebnisse
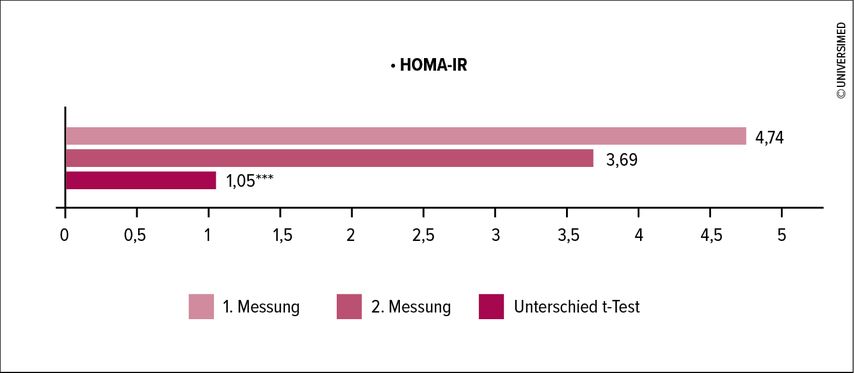
Zu Beginn des Rehabilitationsaufenthaltes hatten 84,5% der Patient:innen einen HOMA-IR>2,5. Nach der zweiten Blutabnahme, also 14 Tage später, konnte die Zahl auf 66,3% gesenkt werden. Insgesamt erreichten 64,7% der Teilnehmer:innen eine Reduktion des HOMA-IR. Der Unterschied der Mittelwerte lag bei 1,05 (0,54–1,56), bei einer statistischen Signifikanz von p<0,001 (Abb. 1). Um die Ergebnisse besser bewerten zu können, wurde HOMA-IR bei der Auswertung kategorisiert. Es gab in allen Kategorien Personen, die keinen T2D hatten. Folglich konnte kein statistisch signifikanter Zusammenhang zwischen einem erhöhten HOMA-IR-Wert und einer T2D-Diagnose gestellt werden.
Abb. 1: Unterschiede von HOMA-IR nach zwei Wochen (n = 86); *** p < 0,001 (modifiziert nach Ramsebner S et al. 2024)
Ein Nüchternglukosewert zwischen 100mg/dl und 125mg/dl deutet auf einen Prädiabetes hin. Werte darüber hinaus sind bereits als manifester Diabetes mellitus definiert.10 Zu Beginn des Aufenthaltes hatten 26,7% der Teilnehmer:innen Nüchternglukosewerte <100mg/dl. Nach zwei Wochen waren es 50%. Außerdem hatten 15,4% einen Wert >150mg/dl. Der Anteil der Teilnehmenden mit solch überhöhten Werten konnte auf 5,5% reduziert werden.
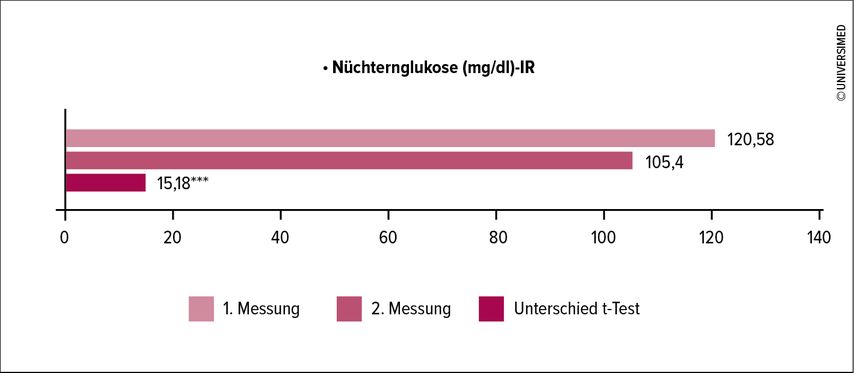
Insgesamt konnte die Anzahl der Personen mit Nüchternglukosewerten >100mg/dl in allen Kategorien nach zwei Wochen reduziert werden. Es ergab sich durchschnittlich ein Unterschied von 15,18mg/dl (10,18–20,18), bei einer statistischen Signifikanz von p<0,001 (Abb. 2).
Abb. 2: Unterschiede Nüchternglukosewerte nach zwei Wochen (n = 86); *** p < 0,001 (modifiziert nach Ramsebner S et al. 2024)
Lebensstilmodifikation
Während des Rehabilitationsaufenthaltes erlernen Patient:innen die Wichtigkeit von drei regelmäßigen, ausgewogenen Mahlzeiten. Die richtige Lebensmittelauswahl und fettarme Zubereitung stehen dabei im Vordergrund. Außerdem wird die Einhaltung von Essenspausen zwischen den Mahlzeiten besprochen. Hinzu kommt die regelmäßige körperliche Aktivität während der Therapien und in der Freizeit.
Praxistipp
Zu den essenziellen Maßnahmen gegen eine Insulinresistenz zählen regelmäßige und ausgewogene Mahlzeiten mit ausreichenden Essenspausen, die Auswahl der richtigen Lebensmittel und deren fettarme Zubereitung sowie regelmäßige körperliche Aktivität.Viele Patient:innen erkennen bereits nach 3 Wochen erste positive Auswirkungen auf ihren Körper. Dieses sichtbare Ansprechen auf Lebensstilmodifikationen von Patient:innen kann positiv hervorgehoben werden. Die kurzfristigen Erfolge können Patient:innen mit Übergewicht und Adipositas motivieren, ihre Gewohnheiten langfristig zu verändern, und zusätzlich können gesicherte Studienergebnisse diese Motivation steigern. Durch die Lebensstilmaßnahmen konnten bei Personen mit manifestem T2D die Blutzuckerwerte zusätzlich deutlich gesenkt werden.
Fazit
Im Hinblick auf die steigende Adipositas- und Diabetesprävalenz weltweit und auch in Österreich sind die Ergebnisse der präsentierten prospektiven Kohortenstudie sehr praxisrelevant. Um langfristige Erfolge zu erzielen, braucht es regelmäßige stationäre Aufenthalte und zusätzlich eine ambulante Betreuung von Betroffenen. Dafür wären regelmäßige Bewegungseinheiten und zusätzliche diätologische Schulungen oder Einzelberatungen sinnvoll, deren Zweck mit weiteren Forschungsergebnissen untermauert werden müsste.
Quelle:
Ramsebner S, Schratzberger-Antlinger G.: Unterschiede der Insulinresistenz und der Körperzusammensetzung nach einem dreiwöchigen Rehabilitationsaufenthalt: eine prospektive Kohortenstudie. Masterarbeit in den Angewandten Gesundheitswissenschaften an der IMC Krems 2024
Literatur:
1 Kasper H, Burghardt W: Ernährungsmedizin und Diätetik (12. Auflage). München 2014: Urban & Fischer in Elsevier 2 Petersen MC, Shulman GI: Mechanisms of insulin action and insulin resistance. Physiol Rev 2018; 98(4): 2133-223 3 Francesconi C et al.: Lebensstil: körperliche Aktivität und Training in der Prävention und Therapie des Typ 2 Diabetes mellitus (Update 2019). Wien Klin Wochenschr 2019; 131(1): 61-6 4 Toplak H et al.: „Diabesity“ – Adipositas und Typ-2-Diabetes (Update 2019). Wien Klin Wochenschr 2019; 131(1): 71-6 5 Alkhulaifi F, Darkoh C: Meal timing, meal frequency and metabolic syndrome. Nutrients 2022; 14(9): 1719 6 Carlson O et al.: Impact of reduced meal frequency without caloric restriction on glucose regulation in healthy, normal-weight middle-aged men and women. Metabolism 2007; 56(12): 1729-34 7 Dansinger ML et al.: Comparison of the Atkins, Ornish, Weight Watchers, and zone diets for weight loss and heart disease risk reduction: a randomized trial. JAMA 2005; 293(1): 43-53 8 Kruschitz R et al.: Prävention und Management von postinterventioneller Gewichtszunahme. Wien Klin Wochenschr 2023; 135(6): 743-50 9 Matthews DR et al.: Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985; 28(7): 412-9 10 Biesalski HK et al.: Ernährungsmedizin: Nach dem Curriculum Ernährungsmedizin der Bundesärztekammer (5. Auflage). Stuttgart, Georg Thieme Verlag: 2018
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...