Kohlenhydratreduzierte Ernährung genussvoll & ausgewogen umsetzbar?
Autorin:
Silvia Hlousek
Fachassessorin Diätologie
Wiener Gesundheitsverbund
Klinik Ottakring, Wien
In den letzten Jahren hat das Interesse an kohlenhydratreduzierten Ernährungsformen, sogenannten „Lowcarb“-Diäten, im medizinischen Bereich sehr stark zugenommen. So gelten diese Ernährungskonzepte als mögliche Therapieansätze bei Diabetes mellitus Typ2 und Adipositas. Doch wie sieht es mit der Umsetzbarkeit im Alltag aus? Bedeutet der Verzicht auf Brot, Knödel, Obst und Schokolade das Ende des Genusses?
Keypoints
-
Der Einsatz medizinischer „Lowcarb“-Formen kann wesentlich zur Therapie von Adipositas und Diabetes mellitus Typ 2 beitragen.
-
Die Umsetzung sollte mit laufender multiprofessioneller Unterstützung erfolgen.
-
Zielführender sind personalisierte Diätempfehlungen anstatt Behandlungen nach dem Motto „one size fits all“.
-
Die Ernährungsumstellung sollte schrittweise erfolgen.
Häufig werden „Lowcarb“-Diäten assoziiert mit proteinbasierten Mahlzeiten, zubereitet mit großen Fettmengen. Gemüseanteile fehlen dabei meist gänzlich. Besonders soziale Medien prägen solche Bilder und propagieren sie als anabole Diät zur schnellen Gewichtsreduktion. Tatsächlich haben sie jedoch nichts mit medizinischen Ernährungstherapien gemeinsam.
Definition „Lowcarb“-Diäten
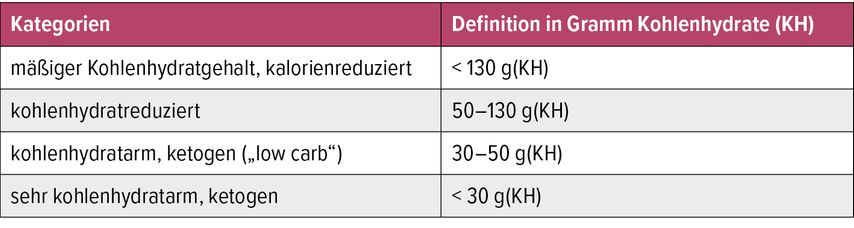
Eine eindeutige Begriffsdefinition stellt so manchen Experten und so manche Expertin vor erste Herausforderungen, finden sich in der Literatur doch stark differierende Formen von „Lowcarb“-Diäten. Grundlage zur Einordnung bieten die „Guidelines for Therapeutic Carbohydrate Restriction“ der Society of Metabolic Health Practitioners, die 4 Abstufungen unterscheiden (Tab. 1).1 Kategorie1 entspricht dabei den gängigen Empfehlungen im Bereich Adipositas und Diabetes mellitus Typ 2. Da die Kohlenhydratzufuhr bei diesen Krankheitsbildern häufig bei ca. 45 Energieprozent liegt, braucht es meist zusätzlich eine Kalorienreduktion. Wie Tabelle 1 zeigt besteht eine deutliche Fokussierung auf die Kohlenhydratmengen, wobei die Nennungen entweder auf den Gesamtkohlenhydratgehalt oder auf die sog. Nettokohlenhydrate (Gesamtkohlenhydrate abzüglich Ballaststoffgehalt) angewendet werden können.1
Bezüglich der Eiweißzufuhr bietetdie Leitlinie eine große Bandbreite von 10–35 Energieprozent und plädiert dafür, die Zufuhr individuell anzupassen. Hinsichtlich Fettaufnahme fehlen genaue Prozent- oder Grammangaben. Es gilt hier erneut der Grundsatz der Personalisierung.
Ketogene Diät
Fällt die Therapieentscheidung auf die strengste Form, die „very low-carbohydrate ketogenic diet“, so wird meist die seit 1921 bekannte ketogene Diät von Dr. Wilder oder eine der zahlreichen Abwandlungen als Referenz genommen. Sie spielt seit über einem Jahrhundert eine bedeutende Rolle in der Behandlung der refraktären Epilepsie. Zentrale Punkte dabei sind die bedarfsdeckende Kalorienzufuhr und die Kalkulation der Fettaufnahme, meist ausgedrückt als Ratio (Gramm Fett zu Gramm Eiweiß plus Kohlenhydrate).2 Allerdings sind diese Diäten für Kinder konzipiert und verfolgen ganz klar das Ziel, Ketose zu induzieren, um den Therapieeffekt zu erreichen.3
Im Diabetes- oder Adipositasmanagement bei Erwachsenen stehen die Gewichtsreduktion und die Optimierung des Metabolismus im Vordergrund. Eine Ketonproduktion zu erreichen, ist nicht zwingend notwendig und wird, wenn überhaupt, durch die Kalorienreduktion infolge von moderaten Fettmengen erzielt.3 Zusätzlich variieren je nach Studie die Proteinempfehlungen, welche ebenfalls Einfluss auf die Ketose haben, da einige Aminosäuren für die Glukoneogenese (körpereigene Neusynthese von Zucker vorwiegend in den Leberzellen) herangezogen werden.3
Das Dilemma der Heterogenität zeigt sich in verschiedenen Studienprotokollen. „Lowcarb“-Diäten bzw. ketogene Diät umfassen eine Vielzahl an Ernährungsmustern mit unterschiedlichem ketogenem Potenzial. Meist wird im Bereich Adipositas der „Lowfat“- und „Lowcarb“-Ansatz gemeinsam verfolgt, mit moderatem bis hohem Proteingehalt.3 Individuelle Anpassungen sind somit bei der praktischen Umsetzung unerlässlich.
Indikationen
Die verbesserte Evidenzlage im Hinblick auf die Sicherheit und Wirksamkeit der „Lowcarb“-Diäten bei Adipositas, Prädiabetes und Diabetes mellitus Typ 2 hat dazu geführt, dass diese Ernährungskonzepte in den gängigsten Leitlinien als mögliche Therapieansätze beschrieben werden. So bezeichnet die Österreichische Diabetes Gesellschaft (ÖDG) in ihren Anleitungen für die Praxis die „Lowcarb“-Diät als kurzwirksame Möglichkeit zur Verbesserung der glykämischen Kontrolle.4 Die Deutsche Diabetes Gesellschaft hält in ihren Praxisempfehlungen fest, dass „Lowcarb“-Diäten eine Therapieoption sind, wenn die persönliche Vorliebe dazu tendiert.5 Die European Association for the Study of Diabetes (EASD) und die American Diabetes Association (ADA) sehen „Lowcarb“-Diäten als gleichwertige Therapieoption neben DASH („dietary approach to stop hypertension“) und mediterraner Ernährung an.6 All diese Leitlinien betonen ebenfalls die heterogene Zusammensetzung der in Studien verwendeten Diätformen und äußern Bedenken hinsichtlich Umsetzbarkeit und Diätadhärenz.
Praktische Umsetzung: genussvoll und ausgewogen
Jegliche Form der „Lowcarb“-Diät verlangt erhebliche Veränderungen der Mahlzeitengestaltung, die von den Betroffenenoftmals als komplex wahrgenommen werden. Entscheidend für den Therapieerfolg ist dabei professionelle medizinische und diätologische Beratung, die sowohl Genuss als auch Ausgewogenheit der Ernährungstherapie umfasst. Genuss ist eine individuelle Empfindung. Gleichzeitig spielen im Hinblick auf Ernährung multiple Faktoren eine Rolle. So kann Genuss durch geschmacksintensive Lebensmittel, Gewürze oder die Zugabe von Fetten erreicht werden. Genauso tragen aber auch soziale Interaktionen, wie das Essen mit Freunden oder der Familie, oder eine angenehme Essensatmosphäre wesentlich zu dieser Sinnerserfahrung bei. Jedenfalls gilt das Genießen als wichtige Basis der Gesunderhaltung, die Teil des Alltags sein sollte und gerade bei chronischen Erkrankungen maßgeblich zur Zufriedenheit und Lebensqualität beiträgt.7 Diese Aspekte sowie die Präferenzen hinsichtlich Lebensmittelauswahl und Faktoren des persönlichen Genusses sollten genauso ihren Platz im diätologischen Assessment haben wie die Analyse der Ist-Kohlenhydrataufnahme. Im Rahmen der gemeinsamen Zielsetzung von Medizin, Diätologie und Patient:in sollte idealerweise eine schrittweise Limitierung der Kohlenhydratzufuhr vereinbart werden, in Anlehnung an die vier vorab beschriebenen „Lowcarb“-Varianten.
Entscheidend für eine erfolgreiche Intervention sind mehrere Konsultationen mit unterschiedlichen Themenschwerpunkten. So sollte die initiale Therapieeinheit Kohlenhydratquellen in der täglichen Ernährung transparent machen und entsprechende Alternativen aufzeigen. Zu betonen sind hier der ausreichende Einsatz von Gemüse, z.B. als Beilagenersatz (Karfiolreis oder Zucchininudeln) oder von Samen bzw. Nüssen. Dadurch können nicht nur die als kritisch beschriebenen Mikronährstoffe bzw. Ballaststoffe zugeführt werden, sondern es kann so auch oftmals das Fehlen des Kauerlebnisses kompensiert werden, das durch das Weglassen von Stärkebeilagen auftritt.
Der tägliche Einsatz von normalfetten, flüssigen Milchprodukten und definierten Obstmengen trägt zur ausgewogenen Umsetzung der „Lowcarb“-Diäten bei. Im Rahmen der zweiten diätologischen Beratung sollte die individuelle Fettzufuhr abgestimmt auf das jeweilige Kalorienziel thematisiert werden. Dabei muss der Fokus auf die Fettqualität gerichtet sein. Hinsichtlich der Proteinziele empfiehlt sich die Orientierung an den D-A-CH-Referenzwerten im Bereich von 0,8–1,2g/kg (adaptiertem) Körpergewicht und der Empfehlung eines vermehrten Konsumsvon pflanzlichen Eiweißquellen.8
Herausforderungen bei Umsetzung
Abgesehen von den Umsetzungsempfehlungen müssen auch die möglichen Herausforderungen im Alltag angesprochen werden. Konkret hervorzuheben ist ein gewisses Maß an Bereitschaft zur Mahlzeitenzubereitung, da „Lowcarb“-Menüs meist nicht flächendeckend verfügbar sind.9 Genauso ist es unerlässlich, das Umfeld einzubinden oder sich von bestimmten Vorstellungen von gesunden Mahlzeiten abzuwenden und in Richtung therapeutischer Mahlzeiten zu denken. Als unterstützend für die Realisierung erweist sich oftmals der beobachtete Effekt des reduzierten Appetits und des gesteigerten Sättigungsgefühls.9
Studie zur Durchführbarkeit
Praxistipp
Eine Unterstützung, um den Kohlenhydratgehalt einschätzen zu können, bietet die Kohlenhydrataustauschtabelle des Verband der Diaetolog*innen.Zur Durchführbarkeit der ketogenen Diätexistieren vorwiegend Studien aus Patientensicht. So beschäftigt sich die Arbeit von Shalabi et al. mit der Einstellung von Betroffenen zur ketogenen Diät und zur damit verbundenen Lebensqualität.10 Von den 226 befragten Erwachsenen berichteten 90,3% von erlebter Zufriedenheit im Zusammenhang mit ketogener Diät. 81,9% würden diese Diätform zur Gewichtsreduktion weiterempfehlen. Allerdings wurden von 54,4% sog. „cheat meals“ (Mahlzeiten abweichend vom Diätplan) eingebaut. Weiters zeigte diese Erhebung, dass fast alle Proband:innen ihre Diätempfehlungen aus den sozialen Medien bezogen und nur zu 2% diätologische Beratung in Anspruch nahmen – ein Umstand, der angesichts der oftmals verzerrten Darstellungen dieser Diäten auf diversen Plattformen die Notwendigkeit der multiprofessionellen Betreuung unterstreicht. Nur gemeinsam können Medizin und Diätologie die ausgewogene und genussvolle Umsetzung angepasst an individuelle Therapieziele und Ressourcen ermöglichen und Diätadhärenz sowie einen Therapieerfolg erreichen. Gleichzeitig braucht es kooperative Anstrengungen zur Standardisierung der einzelnen „Lowcarb“-Diätformen und weitere Studien hinsichtlich der Langzeitdaten zur sicheren Anwendung.
Literatur:
1 SMHP (Society of Metabolic Health Practitioners): Clinical Guidelines for therapeutic carbohydrate restriction. https://thesmhp.org/clinical-guidelines ; zuletzt aufgerufen am 06.03.2024 2 Erickson N et al.: Ketogene Diäten. Aktuelle Ernährungsmedizin 2016; 41(06); 458-76 3 Tagliabue A et al.: Ketogenic diet for epilepsy and obesity: Is it the same? Nut Metab Cardiovasc Dis 2024; 34(3): 581-9 4 Österreichische Diabetes Gesellschaft (ÖDG): Diabetes mellitus – Anleitungen für die Praxis. Überarbeitete und erweiterte Fassung 2023. Wie Klin Wochenschr 2023; 135(1): 1-330 5 Deutsche Diabetes Gesellschaft (DDG): Empfehlungen zur Ernährung von Personen mit Typ-2-Diabetes mellitus.Diabetologie und Stoffwech 2023; 18(02): 270-304 6 Davies MJ et al.: Management of hyperglycemia in type 2 diabetes 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2018; 41(12): 2669-701 7 Handler B: Mit allen Sinnen leben – tägliches Genusstraining. Berlin: Goldegg Verlag GmbH 2017; ISBN 978-3-9018808-2-7 8 Deutsche Gesellschaft für Ernährung, Österreichische Gesellschaft für Ernährung, Schweizerischen Gesellschaft für Ernährung: D-A-CH: Referenzwerte für die Nährstoffzufuhr. 2. Auflage, 3. aktualisierte Ausgabe. Loseblatt-Sammlung d. Deutschen Gesellschaft für Ernährung 2017. ISBN 978-3-88749-263-2 9 Tinguely D et al.: Efficacy of ketogenic diets on type 2 diabetes: a systematic review. Curr Diab Rep 2021; 21(9): 32 10 Shalabi H et al.: (2021). Ketogenic diets: Side effects, attitude and quality of life. Cureus 2021; 13(12): e20390
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...