Diagnose von Prädiabetes bei Patient:innen mit Adipositas
Autorinnen:
OA Priv.-Doz. Dr. Johanna Brix
Dr. Verena Parzer
1. Medizinische Abteilung Klinik Landstraße, Wien
Die Häufigkeit von Prädiabetes sowie die optimale Methode zur Feststellung sind bei Patient:innen mit Adipositas nicht ausreichend untersucht. Die Ergebnisse unserer Studie deuten darauf hin, dass die Nüchternglukose und der HbA1c-Wert ausreichen, um einen Prädiabetes in diesem Kollektiv zu diagnostizieren.
Keypoints
-
Menschen mit Adipositas haben sehr häufig auch eine Glukosestoffwechselstörung im Sinne eines Prädiabetes.
-
Unsere Daten weisen daraufhin, dass die Messung des Nüchternblutzuckers und des HbA1c ausreichend ist für eine sichere Diagnose. Der aufwendigere 2h-oGTT soll auf jeden Fall bei speziellen Fragestellungen zum Einsatz kommen.
Einleitung
Prädiabetes ist dem Typ-2-Diabetes vorgeschalten, in einer Art Kontinuum von normaler Glukosetoleranz mit gut funktionierender Betazellfunktion bis zu steigender Insulinresistenz, in weiterer Folge Prädiabetes und bei abnehmender Betazellfunktion schließlich Typ-2-Diabetes.1–3 Viele Kohortenstudien haben gezeigt, dass Prädiabetes „schon ausreicht“, um über einen bestimmten Zeitraum ein deutlich erhöhtes Risiko für kardiovaskuläre Ereignisse zu haben.4,5 Bereits in den Daten der NHANES-Studie zeigt sich ein linearer Zusammenhang zwischen steigendem Body-Mass-Index (BMI) und einer steigenden Diabetesprävalenz.6
In unseren Daten konnten wir unter anderem auch zeigen, wie häufig Glukosestoffwechselstörungen bei Menschen mit Adipositas eigentlich sind. Gerade Menschen mit Prädiabetes profitieren von einer Intervention, so gesehen ist es besonders wichtig,sie einfach und rasch zu identifizieren. Im klinischen Alltag ist es hier sehr hilfreich, dass die Österreichische Diabetes Gesellschaft durchsetzen konnte, dass die Messung des HbA1c bei Verdacht auf Diabetes von den Krankenkassen übernommen wird.
In einer Studie mit 2254 Menschen mit Adipositas und Prädiabetes(nach den Kriterien der American Diabetes Association;ADA), zeigte sich, dass der Einsatz einer täglichen Injektion von Liraglutid 3mg zu einer circa 80%igen Reduktion des relativen Risikos bezüglich der Entwicklung eines Diabetes über immerhin 3 Jahre versus Placebo führt.7 Ursächlich hierfür dürfte der doch deutliche Gewichtsverlust gewesen sein, welcher zu einer Reduktion der Insulinresistenz und in weiterer Folge vermutlich auch zu einer Reduktion des Fettgehaltes in der Leber und im Pankreas geführt hat.8 Diese Studie zeigt, dass eine Gewichtsreduktion durch eine – in diesem Fall medikamentöse – Intervention zu einer deutlichen Reduktion von Prädiabetes, aber vor allem auch zu dramatisch weniger Typ-2-Diabetes führt. Unterstützt werden diese Daten auch durch Studien aus der bariatrischen Chirurgie. In der SOS-Kohorte konnte man zeigen, dass Menschen nach einer Magenbypassoperation über 15 Jahre eine um 88% niedrigere Diabetesinzidenz aufweisen als die Kontrollgruppe.9 Aber auch mittels Lebensstilintervention ist eine Remission von Prädiabetes gut erreichbar, wie die in Deutschland durchgeführte PLIS-Studie zeigte.10
Studie an Patient:innen mit Adipositas
In unsere Studie wurden 1626 Patient:innen mit Adipositas eingeschlossen. Die Rekrutierung fand an unserer Adipositasambulanz der 1. Medizinischen Abteilung der Klinik Landstraße in Wien statt. Das mittlere Alter der Studienpopulation betrug 40±12 Jahre, der mittlere BMI 45,0±6,7kg/m2. 77% der eingeschlossenen Studienteilnehmer:innen waren Frauen. 438 Patient:innen (27%) hatten einen manifesten Typ-2-Diabetes (T2D). Alle Patient:innen ohne manifesten T2D (n=1188, 73%) unterzogen sich einem oralen 75-g-Glukosetoleranztest (oGTT). Des Weiteren wurden der HbA1c, der HOMA-Index sowie Parameter der Nierenfunktion und des Lipidstoffwechsels erhoben. Prädiabetes wurde gemäß den Kriterien der ADA diagnostiziert. Dabei ist eine erhöhte Nüchternglukose definiert als Blutzuckerwert zwischen 100mg/dl und 126mg/dl, eine gestörte Glukosetoleranz im Rahmen des oGTT als 2-Stunden-Glukosewert ≥140 mg/dl und <200mg/dl und ein erhöhter HbA1c≥5,7% und <6,5%. Demografische Daten und weitere kardiovaskuläre Risikomarker wurden ebenfalls untersucht.
Ergebnisse
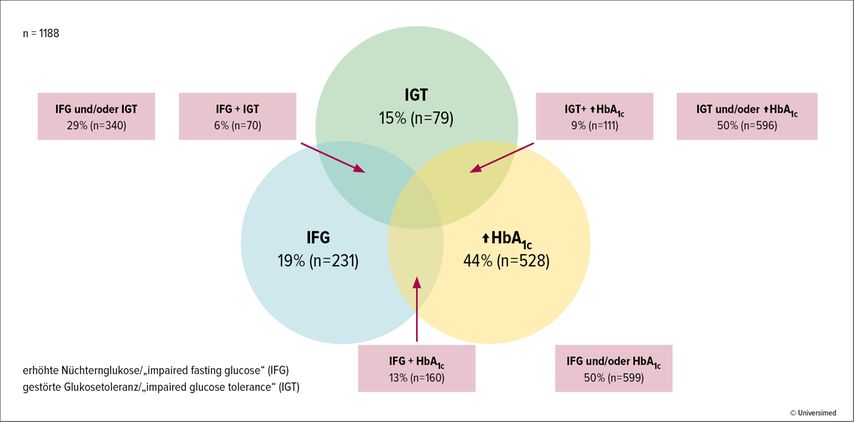
438 Patient:innen (27%) wurden aufgrund eines bereits bestehenden T2D ausgeschlossen. 1188 Studienteilnehmer:innen (73%) wurden auf das Vorliegen eines Prädiabetes untersucht. Die folgenden Prozentangaben der zutreffenden Kriterien beziehen sich auf die untersuchten 1188 Personen ohne bereits manifesten T2D (Abb. 1).
231 Personen (19%) erfüllten das Kriterium der erhöhten Nüchternglukose, 179 Personen (15%) das Kriterium der gestörten Glukosetoleranz und 528 Personen (44%) das Kriterium für ein erhöhtes HbA1c. 535 Personen erfüllten weder die Kriterien des Prädiabetes noch des T2D.
599 Personen (50%) erfüllten das Kriterium der erhöhten Nüchternglukose und/oder des erhöhten HbA1c. 596 Personen (50%) erfüllten das Kriterium der gestörten Glukosetoleranz und/oder des erhöhten HbA1c. 340 Personen (29%) erfüllten das Kriterium der erhöhten Nüchternglukose und/oder der gestörten Glukosetoleranz. 70 Personen (6%) erfüllten das Kriterium der erhöhten Nüchternglukose und der gestörten Glukosetoleranz, 160 Personen (13%) das Kriterium der erhöhten Nüchternglukose und des erhöhten HbA1c und 111 Personen (9%) das Kriterium der gestörten Glukosetoleranz und des erhöhten HbA1c.
Praxistipp
Regelmäßiges Screening auf Prädiabetes bei Adipositas sollte routinemäßig durchgeführt werden.Bezogen auf die Gesamtpopulation (n=1626) bestand somit bei 27% der Personen mit Adipositas bereits ein manifester Diabetes, bei 33% eine normale Glukosestoffwechselstörung und bei 40% ein Prädiabetes. 653 Personen mit Adipositas (40%) erfüllten mindestens 1 Prädiabetes-Kriterium, 229 (14%) mindestens 2 Kriterien und 56 (3%) mindestens 3 Kriterien.
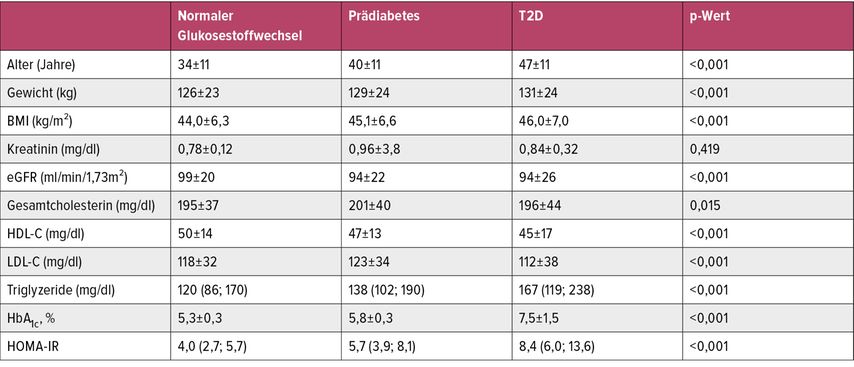
Vergleicht man die Gruppe der Personen mit Adipositas und bereits manifestiertem T2D mit der Gruppe mit Prädiabetes und normalem Glukosestoffwechsel finden sich signifikante Unterschiede hinsichtlich der Demografie, des Gewichts, der Nierenparameter und des Lipidstoffwechsels (Tab. 1). Patient:innen mit Prädiabetes und T2D sind signifikant älter, haben einen höheren BMI, eine zunehmend eingeschränkte Nierenfunktion (eGFR), ein ungünstiges Lipidprofil sowie einen steigenden HbA1c und eine zunehmende Insulinresistenz.
Schlussfolgerungen
Die Ergebnisse unserer Studie deuten darauf hin, dass die Nüchternglukose und der HbA1c-Wert ausreichen, um einen Prädiabetes bei Menschen mit Adipositas zu diagnostizieren. Dies ist unter anderem bei Patient:innen nach Operationen am oberen Gastrointestinaltrakt, wie beispielsweise nach bariatrischen Operationen, von besonderem Interesse. In einem solchen Fall führt die Veränderung der gastrointestinalen Anatomie einerseits zu einer beschleunigten Magenentleerung und daher zur eingeschränkten Interpretation des oGTTs aufgrund der hohen Variabilität der Glukosespiegel, und andererseits kann es durch den oGTT zur Provokation einer Hypoglykämie im Sinne eines Dumping-Syndroms kommen. Ein zunehmendes Alter und ein steigender BMI spielen in der Progression zum Prädiabetes und weiter zum T2D eine wesentliche Rolle.
Literatur:
1 Tabák et al.: Prediabetes: a high-risk state for diabetes development. Lancet 2012; 379(9833): 2279-90 2 Kasuga M: Insulin resistance and pancreatic beta cell failure. J Clin Invest 2006; 116(7): 1756-60 3 Aroda VR, Rather Ret: Approach to the patient with prediabetes. J Clin Endocrinol Metab 2008; 93(9): 3259-65 4 Mohammed AK et al.: Cardiovascular and renal burdens of prediabetes in the USA: analysis of data from serial cross-sectional surveys, 1988–2014. Lancet Diabetes Endocrinol 2018; 6(5): 392-403 5 Vistisen D et al.: Risk of cardiovascular disease and death in individuals with prediabetes defined by different criteria: The Whitehall II Study. Diabetes Care 2018; 41(4): 899-906 6 Bays HE et al.: The relationship of body mass index to diabetes mellitus, hypertension and dyslipidaemia: comparison of data from two national surveys. Int J Clin Pract 2007; 61(5): 737-47 7 le Roux CW et al.: 3 years of liraglutide versus placebo for type 2 diabetes risk reduction and weight management in individuals with prediabetes: a randomised, double-blind trial. Lancet 2017; 389(10077): 1399-409 8 Taylor R: Type 2 diabetes and remission: practical management guided by pathophysiology. J Int Med 2021; 289(6): 754-70 9 Carlsson LMS et al.: Bariatric surgery and prevention of type 2 diabetes in Swedish obese subjects. N Engl J Med 2012; 367(8): 695-704
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...