Behandlungsempfehlungen für Kinder und Jugendliche mit Diabetes
Autorinnen:
Assoz. Prof. PD Dr. Sabine Hofer
OÄ Dr. Dagmar Meraner
Department für Pädiatrie 1
Medizinische Universität Innsbruck
E-Mail: Sabine.e.Hofer@i-med.ac.at
Die Arbeitsgruppe Pädiatrische Endokrinologie und Diabetologie hat ihre Behandlungsempfehlungen für Kinder und Jugendliche mit Diabetes im Sommer 2021 neu überarbeitet und publiziert. In diesem Artikel werden die wichtigsten Aspekte für eine erfolgreiche Behandlung von Typ-1-Diabetes im Kindesalter kompakt dargestellt.
Keypoints
-
Therapieziele für alle pädiatrischen Altersgruppen: HbA1c <7% und Time in Range (TIR) von >70%.
-
Kinder und Jugendliche mit Diabetes haben ein erhöhtes Risiko für weitere Autoimmunerkrankungen. Ein regelmäßiges Screening auf assoziierte Erkrankungen wie autoimmune Schilddrüsenerkrankungen oder Zöliakie ist daher wichtig und sinnvoll.
-
Ernährungsempfehlungen: Empfohlen wird eine ausgewogene Mischkost unter Berechnung des Kohlenhydratanteiles. Kohlenhydrate können in BE oder in g KH angegeben werden.
-
Die technische Diabetestherapie – Insulinpumpentherapie und Verwendung von Glukosesensoren – wird bei Kindern und Jugendlichen breit angewandt. Je jünger die Kinder bei Diabetesmanifestation, desto häufiger wird die technische Diabetestherapie eingesetzt.
Epidemiologie, Diabetesklassifikation und strukturelle Voraussetzungen
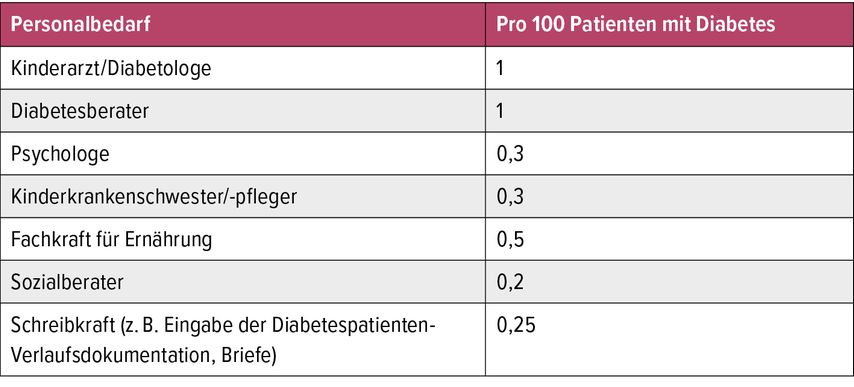
Im pädiatrischen Diabetesinzidenzregister in Österreich zeigt sich seit den 70er-Jahren eine stete Zunahme der Inzidenz an Typ-1-Diabetes, mit Erreichen eines Plateaus seit den 2010er-Jahren. 94% der Kinder und Jugendlichen mit Diabetes werden als Typ-1-Diabetes klassifiziert. Etwa 4% sind an anderen spezifischen Diabetesformen, z.B. MODY, CF-related Diabetes, syndromalen Diabetesformen, erkrankt und weniger als 2% haben einen Typ-2-Diabetes. Patienten mit insulinpflichtigem Typ-1-Diabetes benötigen sehr viele Schulungen und engmaschige Kontrollen zur Sicherstellung einer guten metabolischen Kontrolle. Zur Umsetzung dieser Aufgaben im Diabetesteam sind entsprechende personelle und strukturelle Voraussetzungen notwendig. Diese wurden in den Behandlungsempfehlungen in Anlehnung an die internationalen Guidelines festgehalten und sind in Tabelle 1 dargestellt.
Tab. 1: Personalbedarf: empfohlener Personalschlüssel für die Betreuung von je 100 Patienten mit Diabetes mellitus laut den Empfehlungen der International Society of Pediatric and Adolescent Diabetes (ISPAD), der Deutschen Arbeitsgemeinschaft für pädiatrische Diabetologie (AGPD) sowie der SWEET-Intiative. Das beinhaltet die vollzeitliche Betreuung (100% bei Vollzeitanstellung) von Diabetespatienten anhand dieses Personalschlüssels
Insulintherapie bei Typ-1-Diabetes
In der Therapie des Typ-1-Diabetes werden überwiegend die Insulinpumpentherapie (bei über 60% der gesamtpädiatrischen Gruppe, bei Kleinkindern über 90%) oder die Basis-Bolus-Therapie eingesetzt. Neben schnell wirksamen Insulinanaloga wurden zuletzt auch ultraschnell wirksame Insulinanaloga entwickelt.Letztere zeichnen sich durch einen schnelleren Wirkbeginn und eine kürzere Wirkdauer aus. Als Basalinsuline finden überwiegend lang wirksame Insulinanaloga sowie ultralang wirksame Insulinanaloga Verwendung. Normalinsulin sowie NPH-Insulin werden aufgrund ihres Wirkungsprofils sowie der Hypoglykämieneigung in der Pädiatrie nur noch sehr selten verwendet.
Je jünger die Kinder, desto häufiger wird die technische Diabetestherapie eingesetzt. Die neueste technische Diabetestherapie ist der Einsatz der sogenannten Hybrid-Closed-Loop-Systeme. Bei dieser Therapieform wird am ehesten eine physiologische Insulinsubstitution erreicht. Künstliche Intelligenz – ein lernender Algorithmus – steuert die Insulinzufuhr durch die Pumpe je nach Höhe der kontinuierlich gemessenen Glukosewerte.
Die Verwendung von Glukosesensoren zur kontinuierlichen Messung der Glukose im Interstitium hat in den letzten Jahren stark zugenommen. Man unterscheidet zwischen der kontinuierlichen Messung der Glukosewerte (CGM) mit Alarmierung bei Hypo- und Hyperglykämie und intermittierendem Scannen von Glukosewerten (isCGM). Durch regelmäßige strukturierte Datenanalyse erhält man u.a. Informationen über die Stoffwechseleinstellung (Time in Range), Hypoglykämien und Glukosevariabilität.
Akutkomplikationen
Zwei akute Komplikationen sollten vermieden werden: die diabetische Ketoazidose sowie die schwere Hypoglykämie.
Die diabetische Ketoazidose geht mit hohen Glukosewerten, Übelkeit und Erbrechen, Dehydratation und Ketonkörperproduktion einher und tritt vor allem im Rahmen der Erstdiagnose auf. Die Rate der diabetischen Ketoazidose bei Manifestation ist in Österreich besorgniserregend hoch und Awareness-Kampagnen waren bisher wenig erfolgreich. Die Behandlung der diabetischen Ketoazidose gehört in erfahrene Hände – rasche Zuweisung und Transferierung an ein pädiatrisches Zentrum mit Erfahrung in der Behandlung sind essenziell.
Leichte Hypoglykämien können symptomatisch oder asymptomatisch sein und werden mit oraler Kohlenhydratzufuhr behandelt. Schwere Hypoglykämien können mit Koma und/oder einem Krampfanfall einhergehen, sodass Fremdhilfe erforderlich wird. In den letzten Jahrzehnten ist die Rate der schweren Hypoglykämien kontinuierlich gesunken – wohl aufgrund neuerer Insuline, die in der Therapie eingesetzt werden. Auch die hohe Rate an Insulinpumpentherapie und die breite Verwendung von Glukosesensoren mit Alarmfunktion haben diese Entwicklung sehr positiv beeinflusst.
Auf individueller Ebene ist eine Hypoglykämie nach wie vor ein bedrohliches Szenario. Die schwere Hypoglykämie, bei der Patienten auf Fremdhilfe angewiesen sind, wird mit Glukagon behandelt. Glukagon kann intramuskulär oder subkutan mittels Fertigspritzen gespritzt werden. Einfacher ist die Behandlung mit erst seit Kurzem auf dem Markt verfügbarem nasalem Glukagon, welches für Kinder ab 4 Jahren zugelassen ist.
Ernährungsempfehlungen
Eine spezielle Diät ist für Kinder und Jugendliche mit Diabetes nicht vorgesehen. Eine ausgewogene Mischkost mit einem hohen Kohlenhydratanteil von 45–55% wird empfohlen. Die Kohlenhydrate können in Broteinheiten – BE (1 BE entspricht 12 g Kohlenhydraten) oder nur als Gramm Kohlenhydrate (g KH) berechnet werden. Aufgrund der häufigen Verwendung von Insulinpumpen, Bolus-Berechnungsprogrammen und Glukosesensoren bis hin zu Hybrid-Closed-Loop-Systemen wird zunehmend die Angabe von g KH bevorzugt, da die technische Voreinstellung der Geräte meist danach ausgelegt ist.
Praxistipp
Die Internationale Gesellschaft für Pädiatrischen Diabetes empfiehlt bei Kindern mit Diabetes 60 Minuten kumulative Aktivität pro Tag, wobei davon 20 Minuten intensive Aktivität mindestens 3x pro Woche sein sollte.Es ist wichtig zu wissen, dass bei Kindern mit Diabetes in 7–10% der Fälle eine Zöliakie auftreten kann. Je jünger die Kinder bei Diabetesdiagnose, desto höher das Risiko für das Auftreten einer Zöliakie. Die betroffenen Familien müssen nicht nur eine Kohlenhydrate-berechnete Kost, sondern zusätzlich auch eine glutenfreie Diät einhalten. Nicht selten treten im Kindesalter Nahrungsmittelunverträglichkeiten (z.B. Laktoseintoleranz) oder Lebensmittelallergien auf (z.B. Erdnüsse), welche eine altersentsprechende ausgeglichene Ernährung zusätzlich erschweren. Vorzugsweise sollen kohlenhydratfreie Getränke konsumiert werden, vor allem Softdrinks oder Fruchtsäfte sind für Kinder mit Diabetes als Durstlöscher nicht geeignet.
Körperliche Aktivität
Neben der Insulin- und Ernährungstherapie ist die körperliche Aktivität nach wie vor eine Therapiesäule in der Behandlung von Kindern mit Diabetes. Da sitzende Tätigkeiten, Bildschirmzeiten, „home schooling“, „distance learning“ etc. aktuell große Herausforderungen darstellen, ist die Bewegungszeit bei Kindern besonders zu beachten. Die Internationale Gesellschaft für Pädiatrischen Diabetes (ISPAD) empfiehlt 60 Minuten kumulative Aktivität pro Tag, wobei davon 20 Minuten intensive Aktivität sein sollte und dies mindestens 3x die Woche vorkommen sollte.
Screening auf Diabetes-assoziierte Erkrankungen und auf Spätkomplikationen
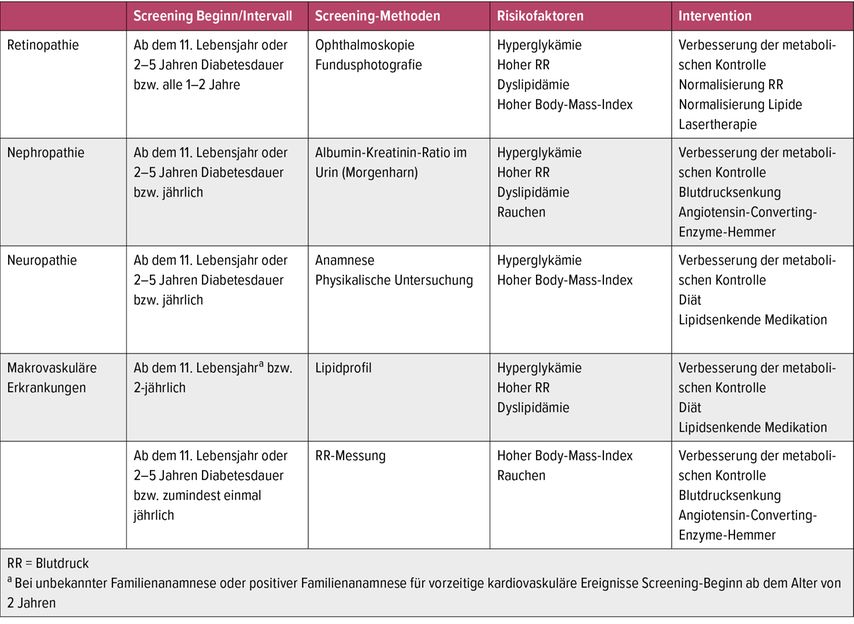
Aufgrund des erhöhten Risikos für das Auftreten weiterer Autoimmunerkrankungen wird bei Erstmanifestation eines Typ-1-Diabetes ein Screening auf Autoimmunthyreoiditis (TSH, fT4, fT3, TPO-Ak) sowie Zöliakie (tTG-IgA und EMA, bei IgA-Mangel zusätzlich tTG-IgG) empfohlen, welches alle 1–2 Jahre wiederholt werden sollte. Mikro- und makrovaskuläre Erkrankungen sind bestimmend für die Morbidität und Mortalität von Menschen mit Typ-1-Diabetes. Risikofaktoren für die Entwicklung von Spätkomplikationen sind: erhöhter HbA1c-Wert, längere Diabetesdauer, Rauchen, Hypertonie, hoher BMI und Dyslipidämie. Aktuelle Daten weisen darauf hin, dass auch eine frühe Diabetesmanifestation unter dem 10. Lebensjahr einen unabhängigen Risikofaktor für makrovaskuläre Erkrankungen darstellt. In Anlehnung an die Empfehlungen der International Society for Pediatric and Adolescent Diabetes (ISPAD) empfiehlt die Arbeitsgruppe Pädiatrische Endokrinologie und Diabetologie Österreich (APEDÖ) ein regelmäßiges Screening ab dem Alter von 11 Jahren bzw. bei jüngeren Patient*innen ab einer Diabetesdauer von 2–5 Jahren. Das Screening umfasst neben einer augenärztlichen Untersuchung Urin- und Blutproben sowie eine körperliche Untersuchung und Blutdruckmessung. Screeningmethode sowie empfohlene Intervalle können der Tabelle 2 entnommen werden.
Tab. 2: Screening-Methoden, Risikofaktoren und Interventionsmöglichkeiten bei Spätkomplikationen (modifiziert nach ISPAD Consensus Guidelines)3
Literatur:
1 Fröhlich-Reiterer E, Hofer SE: Diabetes Behandlungsempfehlungen APEDÖ/ÖGKJ. Pädiatrie & Pädologie 2021; Sonderheft 1/2021 2 Rami-Merhar B et al.: Austrian Diabetes Incidence Study Group. Pediatric Diabetes 2020; 21: 720-26 3 Codner E at al.: ISPAD Clinical Practice Consensus Guidelines 2018. Pediatric Diabetes 2018; Suppl 27: 5-6 4 Rami-Merhar B at al.: Diabetes mellitus im Kindes- und Jugendalter (Update 2019); Wiener Klinische Wochenschrift 2019; Suppl 1: 85-90
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...