Wundmanagement im ambulanten Bereich
Autor:
Dr. Alexander Pötscher
Facharzt für Allgemein- und Viszeralchirurgie
Leitung Wundzentrum Wien 22
Web: www.wzw22.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Behandlung von Patient:innen mit chronischen Wunden erfolgt heutzutage in vielen unterschiedlichen Bereichen der Medizin. Grundlegend ist eine Zusammenarbeit unterschiedlicher medizinischer Fachrichtungen und Gesundheitsberufe.
Keypoints
-
Wundpatient:innen suchen oft erst bei Komplikationen Hilfe auf, häufig in einer Notaufnahme. Nach der Erstversorgung müssen sie sich jedoch um eine weiterführende Behandlung bemühen.
-
Die Ursachenfeststellung und die Behandlung chronischer Wunden stellen eine große medizinische Herausforderung dar.
-
Interdisziplinäre und interprofessionelle Zusammenarbeit ist notwendig, um sachgerechte und kontinuierliche Behandlungsverläufe sicherzustellen.
Eine Wunde entsteht durch den Verlust der körpereigenen Barriere infolge von Gewebeschädigung an äußeren oder inneren Oberflächen. Chronisch ist eine Wunde, wenn sie nach acht Wochen nicht abgeheilt ist (z.B. posttraumatisch). Unabhängig von der zeitlich orientierten Definition gibt es Wunden, welche von Beginn an als chronisch anzusehen sind (diabetisches Fußulkus, Wunden bei peripherer arterieller Verschlusskrankheit, Ulcus cruris venosum, Dekubitus).1 Es handelt sich um die Beschreibung eines Symptoms, welchem vielfältige Ursachen zugrunde liegen können. Die Komplexität der Ursachen stellt die Behandler:innen vor besondere Herausforderungen.
Verzögerungen in der Diagnose
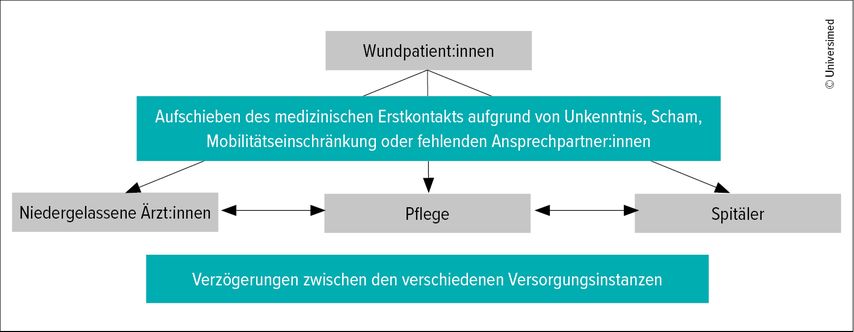
Die Diagnosestellung erfolgt oftmals verzögert oder bleibt komplett aus, was in der Folge zu einem Therapieversagen führen kann. Verschiedene Faktoren tragen aus unterschiedlichen Gründen zu dieser Verzögerung bei. Die Ursachen sind jedoch nicht nur medizinisch, auch Verzögerungen innerhalb der Versorgungsinstanzen spielen eine Rolle (Abb.1).
Wundpatient:innen suchen wegen Unwissen, Scham oder eingeschränkter Mobilität erst bei Komplikationen Hilfe auf. Zudem fehlt es häufig an einer fachlichen Ansprechperson. Trotz ärztlicher Behandlung erleben Patient:innen oft lange Leidenswege, da Diagnosen unklar bleiben oder Therapien nicht ausreichen.
Betroffene gelangen aus unterschiedlichen Gründen in die Spitalsnotaufnahme. Zumeist erfolgt die Zuweisung durch Ärzt:innen, falls diesen eine Behandlung aus verschiedenen, nicht immer medizinischen Gründen nicht möglich ist, aber auch auf Eigeninitiative. Die Notaufnahme behandelt ausschließlich akute Fälle. Nach der Erstversorgung, bei ausbleibender stationärer Aufnahme, werden Patient:innen zur weiteren Betreuung an ihre Haus- oder Fachärzt:innen zurückverwiesen und müssen sich erneut um eine weiterführende Behandlung bemühen.
Für die Wundversorgung wenden sich viele Patient:innen an private Wundmanager:innen oder Pflegeorganisationen. Dies kann einerseits mit zusätzlichen Kosten verbunden sein, andererseits auch zu Verzögerungen in der Diagnostik führen, insbesondere wenn ärztliche Ansprech-partner:innen für die weiterführende Abklärung und die Behandlung der Grunderkrankungen fehlen.
Herausforderungen der interdisziplinären Behandlung
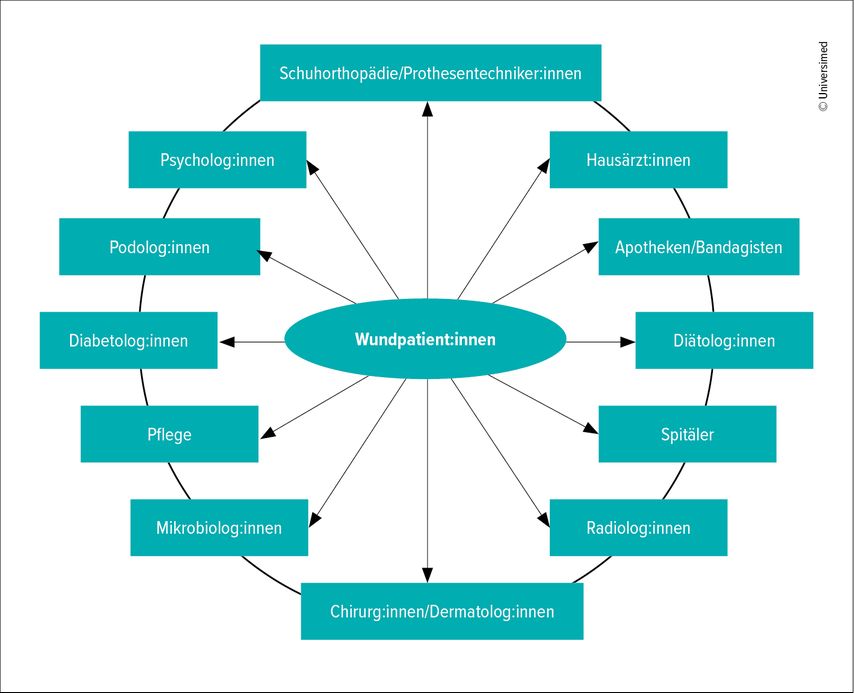
Die Feststellung der Wundursache und deren Behandlung können eine große medizinische Herausforderung darstellen. In diesem komplexen Versorgungsprozess sind Expert:innen verschiedener medizinischer Berufsgruppen mit unterschiedlichen Ausbildungen involviert, wobei die Patient:innen im Zentrum stehen (Abb. 2). Keine Berufsgruppe kann eine adäquate Wundversorgung allein bewältigen. Interdisziplinäre und interprofessionelle Zusammenarbeit ist notwendig, um sachgerechte und kontinuierliche Behandlungsverläufe sicherzustellen.
Grundlage ist ein partnerschaftliches Miteinander auf Augenhöhe unter Beachtung und Anerkennung der gegenseitigen Kompetenzen.
Unterschiedliche Behandler:innen können zu abweichenden Meinungen und Therapien führen, worunter die Ärzt:innen-Patient:innen-Beziehung leidet. Feste Bezugspersonen verbessern nachweislich die Behandlungsqualität.2 Zudem erschwert die Kommunikation über die Patient:innen zwischen den Beteiligten eine abgestimmte Versorgung.
Hinzu kommen unterschiedliche Hierarchien und ein bestehendes Machtgefälle zwischen Medizin und Pflege. Während Ärzt:innen formell anordnen und die Pflege ausführt, stößt dieses traditionelle Rollenverständnis im klinischen Alltag der chronischen Wundversorgung zunehmend an seine Grenzen, eine gegenseitige Akzeptanz ist notwendig. Es ist hervorzuheben, dass die Professionalisierung in diesem Gebiet maßgeblich von der Pflege angestoßen und geprägt wurde sowie eine Spezialisierung stattfand,3 welche sich auf mehreren Ebenen positiv auswirkt.
Die ärztliche Zuständigkeit für chronische Wunden ist nicht eindeutig geregelt. Es gibt weder ein Fachgebiet mit alleiniger Zuständigkeit noch ein eigenständiges Spezialfach, obgleich einzelne Spezialisierungsinitiativen existieren.4 Mangelndes oder veraltetes Wissen führt häufig zu wiederholten, jedoch erfolglosen Therapiewechseln, während eine Diagnosestellung ausbleibt.
Verbesserung der Wundversorgung
Zur Optimierung bieten sich zwei zentrale Ansätze an: die Entwicklung und Anwendung von Expert:innenstandards sowie die Initiierung gezielter Maßnahmen zur Organisationsentwicklung.
In Österreich wird derzeit ein Qualitätsstandard zum „Management chronischer Wunden“ erarbeitet (BMSGPK 2022).5 Der Nutzen eines Expert:innenstandards zeigt sich jedoch erst durch erfolgreiche Umsetzung in der Praxis.6
Organisationsentwicklung schafft Strukturen für die interdisziplinäre Zusammenarbeit. Diese Kooperation kann innerhalb einer Organisation, zwischen mehreren Einrichtungen oder als Netzwerk lokal oder landesweit erfolgen. Ein Versorgungsmodell, welches auf strukturierter Zusammenarbeit basiert, kann eine angemessene und kontinuierliche Behandlung ermöglichen. Ein stabiles organisatorisches Fundament kann sowohl verlässliche Versorgungsstrukturen als auch Rahmenbedingungen für die Weiterentwicklung von Aus- und Weiterbildung fördern.
Die Wundversorgung in Dänemark und Deutschland zeigt Kooperationsstrukturen, die eine überregionale Reichweite aufgebaut haben. In Dänemark bilden zwei nationale Zentren das Herzstück eines gestuften Systems, unterstützt von regionalen Wundteams.7 Multidisziplinäre Fachkräfte betreuen Patient:innen, wobei feste Bezugspersonen die Qualität sichern.8 Ein besonderer Schwerpunkt liegt auf pflegerischen Weiterbildungen und ärztlichen Zusatzqualifikationen.9
Seit den 2000er-Jahren organisieren Wundnetze in Deutschland die Versorgung chronischer Wunden interdisziplinär und regional.Ursprünglich von engagierten Einzelpersonen aus unterschiedlichen Fachrichtungen gegründet, sind sie mittlerweile institutionalisierte Plattformen mit klaren Standards, definierten Rollen und Koordinatoren. Hauptaufgaben sind Fortbildungen, Erfahrungsaustausch, Versorgungsabsprachen und regelmäßige Dokumentation.
Versorgungsoptimierung in Österreich
Seit den 2010er-Jahren lässt sich in Österreich eine zunehmende Professionalisierung der Wundversorgung beobachten, maßgeblich initiiert durch pflegerische Fachgruppen. Im Jahr 2015 initiierten die Stadt Wien und die damalige Wiener Gebietskrankenkasse ein gemeinsames Projekt zur Verbesserung der Versorgung von chronischen Wundpatient:innen. Interviews mit verschiedenen Akteur:innen im Gesundheitssystem zeigten: Die aktuelle Versorgung ist unzureichend, teuer und schlecht koordiniert. Hauptprobleme waren fehlende Abstimmung zwischen den Versorgungsbereichen, mangelhafte Kommunikation, unzureichende Spezialisierung und Weiterbildung, verspätete Ursachenerkennung sowie eine ungenügende Vergütung aufwendiger Behandlungen.
Im ersten Schritt wurde ein spezialisiertes, extramurales Wundzentrum als chirurgische Gruppenpraxis eingerichtet, welches als Expertisezentrum konzipiert ist und zentrale Funktionen innerhalb eines regionalen Versorgungsnetzwerks übernehmen soll. Es dient der Entlastung der Spitalsambulanzen und bietet Patient:innen eine feste Anlaufstelle für eine kontinuierliche Betreuung.
Zeitgleich wurden erste Netzwerktreffen initiiert, um Ärzt:innen, Pflegefachkräfte sowie Organisationen einer Versorgungsregion miteinander zu vernetzen und den fachlichen Austausch zu fördern. Das Wiener Wundnetz erstreckt sich mittlerweile über alle drei Versorgungsregionen Wiens und wird kontinuierlich erweitert. Zahlreiche Akteur:innen arbeiten eng im Verbund zusammen, wodurch sich das Konzept zu einer fest etablierten Kooperationsstruktur entwickelt hat.
Die Auswertungen der Statistik Austria belegen einen Erfolg der Bemühungen in einem kontinuierlichen Rückgang der Krankenhausaufenthalte von chronischen Wundpatient:innen in den vergangenen zehn Jahren. In Wien reduzierte sich die Anzahl der Fälle von Diabetes mellitus mit Gefäß- oder Mehrfachkomplikationen um etwa ein Drittel, bei der peripheren arteriellen Verschlusskrankheit wurden sogar noch deutlichere Rückgänge verzeichnet.
Fazit
Die Behandlung chronischer Wunden stellt nicht nur eine medizinische Aufgabe dar, sondern erfordert auch die Bewältigung komplexer organisatorischer Herausforderungen. Eine effektive interdisziplinäre und interprofessionelle Zusammenarbeit auf Augenhöhe bildet die Grundlage für fachgerechte und kontinuierliche Behandlungsprozesse.
Literatur:
1 Dissemond J et al.: Definitionen für die Wundbehandlung. Hautarzt 2016; 67(3): 265-6 2 Gottrup F: A specialized wound-healing center concept: importance of a multidisciplinary department structure and surgical treatment facilities in the treatment of chronic wounds. Am J Surg 2004; 187(5A): 38S-43S 3 Dutton M et al.: The role of the wound care nurse: an integrative review. Br J Community Nurs 2014; Mar: Suppl: S39-40, S42-7 4 Galazka AM: Professional project for wound healing clinicians. Sociol Health Illn 2021; 43(1): 99-115 5 Bundesministerium für Arbeit, Soziales, Gesundheit, Pflege und Konsumentenschutz o.J. [Online]6 Kerr J et al.: Effectiveness of implementation strategies for venous leg ulcer guidelines: A systematic review. J Tissue Viability 2020; 29(3): 161-8 7 Gottrup F: Organization of wound healing services: the Danish experience and the importance of surgery. Wound Repair Regen 2003; 11(6): 452-7 8 Gottrup F: A specialized wound-healing center concept: importance of a multidisciplinary department structure and surgical treatment facilities in the treatment of chronic wounds. American J Surg 2004; 187(5A): 38S-43S 9 Gottrup F: Education in wound management in Europe with a special focus on the danish model. Adv Wound Care 2012; 1(3): 133-7
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Juveniles Polymyositis/Sklerodermie-Overlap-Syndrom
Die Komplexität von Kollagenosen und Autoimmunerkrankungen stellt oft eine diagnostische und therapeutische Herausforderung dar, da viele Patient:innen nicht nur einer einzigen Entität ...
Funktionalisierung bakterieller Nanocellulose
Chronische Wunden unterschiedlicher Ätiologie, etwa bei arterieller und venöser Insuffizienz oder Diabetes mellitus, prägen die tägliche Wundversorgung.Neben chronischen Wunden verlangen ...