Sag mir, wo die Pilze sind
Autorinnen:
Dr. rer. nat. Ivana Indikova
Univ.-Prof. Dr. Angelika Stary
Pilzambulatorium Schlösselgasse, Wien
E-Mail: angelika.stary@meduniwien.ac.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Epidemiologie der Vertreter der Dermatophyten, die für das Auftreten von massiven Epidermomykosen bei Kindern und Erwachsenen verantwortlich sind, hat sich in den letzten zehn Jahren verändert. Dies betrifft vor allem Mykosen, die durch Trichophyton tonsurans und durch asiatische Stämme von Trichophyton indotineae hervorgerufen werden.
Keypoints
-
In den letzten Jahren wurde ein massiver Anstieg von Infektionen mit Trichophyton tonsurans registriert. Ein gehäuftes Auftreten wird seit einiger Zeit vermehrt nach Friseurbesuchen beobachtet.
-
Trichophyton indotineae, der Erreger einer großflächigen Hautmykose, hat sich während der letzten Jahre weltweit verbreitet. Auffallend ist für diesen Erreger der Nachweis einer häufigen Resistenz gegen Terbinafin.
-
Die molekulare Diagnostik ist schnell, sensitiv und spezifisch trotz antimykotischer Therapie und erweitert die Möglichkeiten der Diagnostik auch neuer Erreger in der Mykologie.
-
Die klassische Diagnostik mittels Kultivierung ist nach wie vor wichtig, insbesondere um die Sensitivität von Antimykotika zu testen.
Trichophyton tonsurans
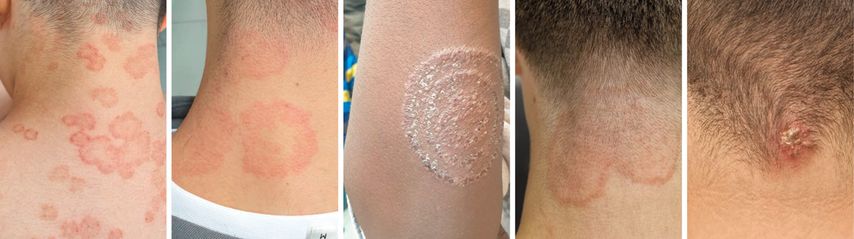
Trichophyton (T.) tonsurans ist ein anthropophiler, humanpathogener Dermatophyt, der vor allem Kinder und junge Erwachsene infiziert. Er verursacht eine sich schnell ausbreitende Infektion der Haut, vor allem im Bereich von Nacken, Schultern und Armen (Abb.1). Der Dermatophyt löst neben Tinea corporis auch häufig Tinea capitis aus. Klinisch manifestiert sich die Mykose durch Hautläsionen mit scharf abgegrenztem, leicht erhabenem Rand. Gelegentlich kann es zu einer starken Entzündungsreaktion der Haut mit Ödemen und kleinen Abszessen kommen.
T. tonsurans ist generell als Ringerpilz bzw. Mattenpilz bekannt, da er als Erreger der Tinea gladiatorum von Kampfsportlern gilt. Die Übertragung erfolgt durch direkten Kontakt oder durch Kontakt mit einer infizierten Oberfläche (z.B. im Fitnessstudio). Am häufigsten wird T. tonsurans als Ursache einer Tinea capitis vom nordamerikanischen Kontinent berichtet, insbesondere aus den südlichen und sozial schwächeren Teilen der USA.
In den letzten Jahren häufen sich die Nachrichten aus ganz Mitteleuropa über zahlreiche mykotische Infektionen an Kopf, Gesicht und Nacken im Zusammenhang mit Friseurbesuchen (Abb.1). Es wird über einen Zusammenhang mit der Zunahme von sogenannten Barbershops spekuliert, die nicht alle den gleichen hygienischen Anforderungen und Kontrollen unterliegen wie reguläre Friseurbetriebe.
Diagnostik des T. tonsurans
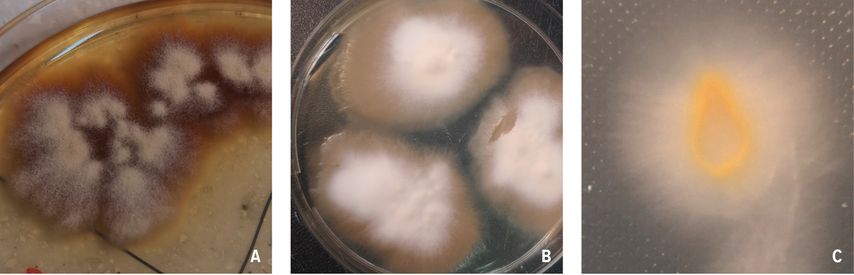
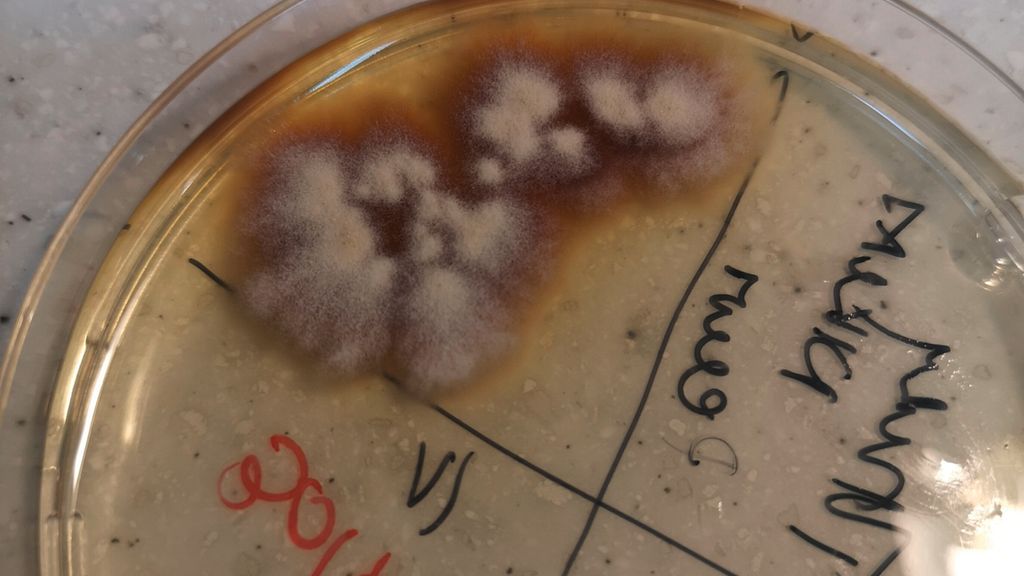
Die mikrobiologische Diagnose von T. tonsurans basiert, wie auch die anderer Dermatophyten, auf dem makro- und mikroskopischen Bild der kultivierten Pilzspezies. Eine gezüchtete Kultur von T. tonsurans ist weißlich bis dunkelorange und produziert innerhalb von zwei Wochen reichlich Mikrokonidien (Abb. 2A). Das besondere Merkmal ist der „Verlust“ der Füllung der Hyphen. Das getestete Resistenzprofil deutet auf Terbinafin oder Itraconazol als Mittel der Wahl hin. Fluconazol scheint eine geringe Wirkung auf den Erreger zu haben.
Bei Bedarf können auch die diagnostischen Möglichkeiten von T. tonsurans durch molekularbiologische Nachweisverfahren (Multiplex-Real-Time-PCR-Technik) erweitert werden, die in den Pilzambulatorien zur Verfügung stehen. Die Ergebnisse ermöglichen eine spezifische, sensitive und rasche Diagnostik und liegen in der Regel innerhalb von 24 Stunden nach der Entnahme des Patient:innenmaterials vor. Die Multiplex-Real-Time-PCR ist in der Lage, bis zu 12 verschiedene Arten von Dermatophyten in einer einzigen Reaktion zu erkennen. Der große Vorteil dieser Technik ist der Nachweis von wachstumsunfähigen Pilzelementen auch unter einer laufenden Therapie.
Stellenwert des T. tonsurans bei Tinea capitis – Daten der Pilzambulatorien
In den Pilzambulatorien Wiens wurde über einen langen Zeitraum das Auftreten von verschiedenen mykotischen Infektionen evaluiert und eine Zunahme von T. tonsurans festgestellt, bereits lange bevor dies in den Medien thematisiert wurde. Im Zeitraum der letzten zehn Jahre (2014–2024) wurden die Ergebnisse der Dermatophytenidentifizierung von insgesamt 3138 positiven Patient:innenproben vom Haarbereich und von der unbehaarten Haut verglichen, wobei der Schwerpunkt der Häufigkeit auf Microsporum (M.) canis („zoophil“) gefolgt von T. tonsurans („anthropophil“) (Abb. 2A, 2C) lag. Die meisten identifizierten Infektionen waren durch M. canis verursacht (n=1252; 39,9%). T. tonsurans war für 683 Infektionen (21,8%) verantwortlich, während andere Dermatophyten in 1203 Proben (38,3%) nachgewiesen wurden.
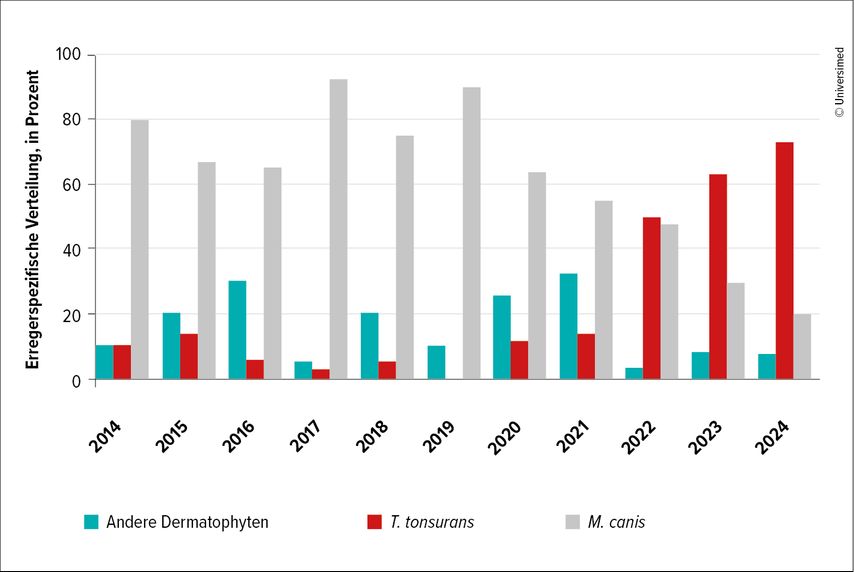
Bei der Tinea capitis ist der Zuwachs der Infektionen sogar noch deutlicher. Die Zahl der Proben, die positiv auf T. tonsurans getestet wurden, ist zwischen 2014 und 2024 um 52% gestiegen (Abb. 3). Bei den meisten Patient:innen waren Hautveränderungen auch im Bereich der Regio nuchalis, temporalis oder mentalis zu beobachten. Die Anamnese wies oftmals auf einen Friseurbesuch in einem Barbershop drei bis vier Wochen vor Auftreten der ersten klinischen Auffälligkeiten hin. Oft war zu hören, dass auch ein weiteres Familienmitglied betroffen war. Die betroffenen Patient:innen hatten die Läsionen an den Armen oder anderen Körperstellen entwickelt. Dies steht in direktem Zusammenhang mit der Zunahme von Tinea-corporis-Infektionen. Zwischen 2014 und 2024 ist die Erkrankungszahl um 49,8% gestiegen.
Der Vergleich der Ergebnisse der Evaluierung der nachgewiesenen Pilzspezies bei Tinea capitis zwischen 2014 und 2024 wies einen prozentuellen Rückgang der Infektionsrate von M. canis bei Tinea capitis von 80% auf 20% und bei Tinea corporis von 60% auf 10% auf. Im Gegensatz dazu nahm die Infektionsrate von T. tonsurans zwischen 2014 und 2024 von 8% auf fast 70% für Tinea capitis und Tinea corporis zu. Dieser Anstieg fand insbesondere in den letzten drei Jahren statt.
Die erhobenen Daten veranschaulichen den raschen Wandel in der Epidemiologie der für Tinea capitis und Tinea corporis verantwortlichen Dermatophyten, der sich in der Anamnese widerspiegelt.
In den ersten Jahren gaben die meisten T.-tonsurans-positiven Patient:innen an, sich vermutlich im Rahmen des Kampf-sportes infiziert zu haben. Obwohl die Inzidenz von Infektionen durch Kontaktsportarten weiterhin ähnlich hoch ist, traten während der letzten Jahre mindestens 50% der verbleibenden Fälle definierten Ursprungs nach einem „Barber-Besuch“ auf.
Trichophyton indotineae
Eine der neueren Arten der Gattung Trichophyton, die seit Kurzem auch in Europa beobachtet wird, stammt ursprünglich aus Südasien. Berichte über schwere Dermatomykosen, die durch sie verursacht werden, tauchten zu Beginn des neuen Jahrtausends auf.
T. indotineae, wie dieser Dermatophyt in der aktuellen Taxonomie genannt wird, ist Teil des T.-mentagrophytes/interdigitale-Komplexes und wurde in Publikationen oft unter dem Begriff T. mentagrophytes Genotyp VIII erwähnt. Interessanterweise gehört er phylogenetisch zu den zoophilen Mitgliedern dieser Art und ist bisher der einzige zoophile Erreger, der von Mensch zu Mensch übertragen werden kann. Er stammt vom indischen Subkontinent, ist aber auch in Pakistan und Afghanistan weit verbreitet. In den letzten zehn Jahren verbreitete sich die Mykose weltweit, vor allem in den USA und Europa.
Diagnostik von T. indotineae
Die Diagnose von T. indotineae ist schwierig und erfordert einen spezialisierten Experten. Dieser schnell wachsende Dermatophyt bildet flache Kolonien von weißlicher bis elfenbeinfarbener Farbe, manchmal mit pudriger oder gipsartiger Oberfläche. Die Ränder der Kolonien sind strahlenförmig und von reinweißer Farbe. Die Rückseite der Kolonie ist gold- bis beigefarben, in älteren Kolonien sogar bräunlich (Abb. 2B).
Mikroskopisch ist T. indotineae den anderen Stämmen des T.-mentagrophytes/interdigitale-Komplexes sehr ähnlich. Die reichlich vorhandenen runden Mikrokonidien sind an verzweigten Konidiophoren angeordnet, meist in trauben- oder baumähnlichen Formen. Zigarrenförmige Makrokonidien sind sehr häufig, und spiralförmige Hyphen sind in älteren Kolonien reichlich vorhanden. Im Gegensatz zu den meisten Stämmen der T.-mentagrophytes/interdigitale-Gruppe produziert T. indotineae relativ große, kugelförmige und leicht deformierte Chlamydosporen.
Auch die molekularbiologische Diagnose ist schwierig. Die meisten Systeme ordnen T. indotineae korrekt in die T.-mentagrophytes-Gruppe ein, aber eine genotypische Identifizierung ist noch nicht möglich. Die derzeitige Zuordnung zu T. indotineae basierte auf einer molekularen Identifizierung mittels Sequenzierung der „Internal transcribed spacer“(ITS)-Region der fungalen rDNA.
Epidemiologie von T. indotineae
Die häufigste Übertragung von T. indotineae erfolgt auf direktem Wege durch Körperkontakt. Auch kontaminierte Bett- und Körperwäsche sowie unbelebte Oberflächen des Wohnbereichs und des Bades stellen ein Reservoir der Pilzspezies dar und bieten die Möglichkeit einer indirekten Übertragung.
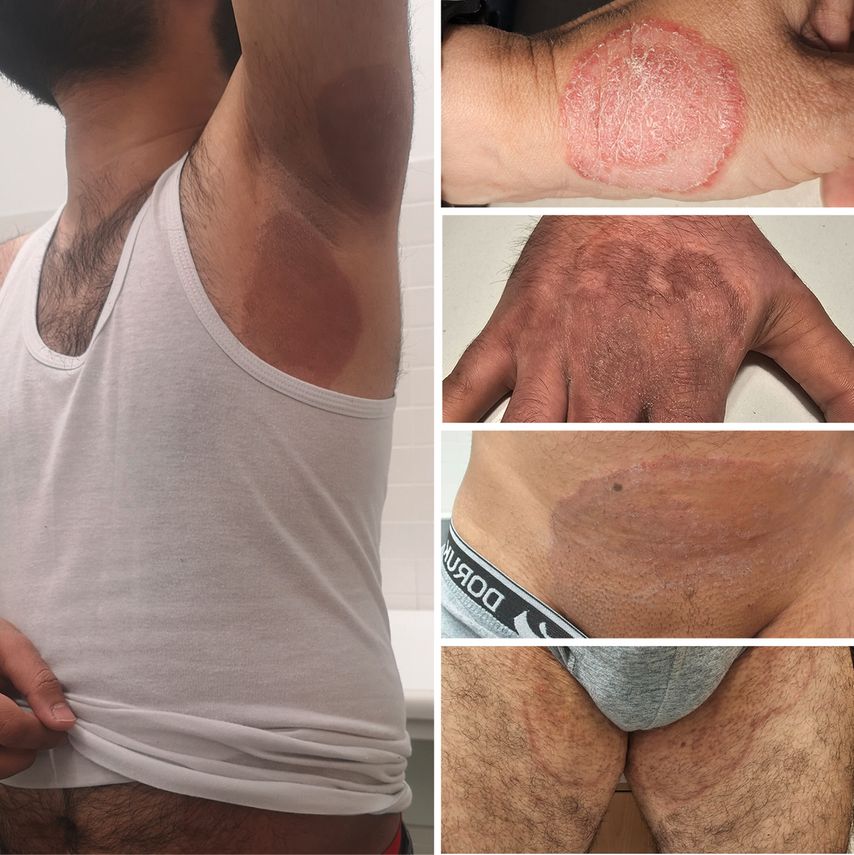
Die Infektion wird häufig in engem Zusammenhang mit sexuellen Kontakten gemeldet. Dies hängt hauptsächlich mit dem bevorzugten Ort der Infektion zusammen. T. indotineae infiziert vor allem die Hautfalten im Bereich der Leisten und Gesäßmuskeln (Abb. 4). Die Mykose verbreitet sich rasch auf dem ganzen Körper, oft durch Autoinokulation, was zu schweren großflächigen Dermatomykosen führt. Durch stark juckende Effloreszenzen nimmt das Ausmaß der Tinea corporis sehr rasch zu. Aufgrund des entzündlich-ekzematösen Charakters ist sie klinisch schwer als Pilzinfektion zu diagnostizieren.
Für die meisten Patient:innen ist eine wirksame Therapie entscheidend. Diese basiert auf einer korrekten Diagnose. Bei vielen Patient:innen verschlimmert sich die Epidermomykose infolge einer übermäßigen und unnötigen Anwendung von Kortikosteroiden erheblich. Aber auch oral verabreichte Antimykotika sind oft nicht ausreichend. Viele Stämme von T. indotineae zeigen eine reduzierte Sensitivität gegenüber Terbinafin, dem bevorzugten Antimykotikum. Fluconazol zeigt ebenfalls oft eine geringe klinische Wirkung. Erhöhte Dosen von Itraconazol führen in der Regel zu guten Therapieerfolgen, wenn sie ausreichend lange verabreicht werden, um Rezidive zu verhindern.
T. indotineae in Österreich – Daten der Pilzambulatorien
T. indotineae wurde zum ersten Mal im Sommer 2022 im Pilzambulatorium in Wien isoliert. Eine junge Dame mit ausgedehnter Tinea corporis wurde an das Ambulatorium überwiesen. Die Kultivierung bestätigte eine Pilzinfektion, und der Dermatophyt wurde als Mitglied des T.-mentagrophytes/interdigitale-Komplexes mit verminderter Empfindlichkeit gegenüber Terbinafin identifiziert. Die anschließende Bestätigung von T. indotineae erfolgte durch Sequenzierung der ITS-Region der rDNA.
Seitdem ist T. indotineae bei mehr als 20 Patient:innen mit ausgedehnter Mykose identifiziert worden. Sie stammten nahezu alle aus dem indischen Raum oder die Betroffenen hatten enge Kontakte zu Südasien. Ende des Jahres 2024 wurde T. indotineae bei einem männlichen Patienten österreichischer Herkunft diagnostiziert, der sich während eines Aufenthalts in Dubai infiziert hatte.
Schlusswort
Migration und Reiseverkehr veränderten das mykologische Artenspektrum während der letzten Jahre. Die klinische Dermatologie muss sich mit neuen Infektionsquellen in der Mykologie und geänderten Lebensformen auseinandersetzen und diese in den anamnestischen und diagnostischen Ablauf einbeziehen. Eine exakte Identifizierung der Erreger und die genaue Austestung der antimykotischen Sensitivität bleiben für die richtige Therapiewahl weiterhin eine Herausforderung im klinischen Alltag in der Dermatologie.
Literatur:
bei den Verfasserinnen
Das könnte Sie auch interessieren:
Kombinationstherapie mit plättchenreichem Plasma und Hyaluronsäure
Hochwertiges autologes plättchenreiches Plasma (PRP) verfügt von Natur aus über einen komplex zusammengesetzten Cocktail aus zahlreichen bioaktiven Substanzen. Gegenüber dem Vollblut ...
Wundmanagement im ambulanten Bereich
Die Behandlung von Patient:innen mit chronischen Wunden erfolgt heutzutage in vielen unterschiedlichen Bereichen der Medizin. Grundlegend ist eine Zusammenarbeit unterschiedlicher ...
Mikrobiologische Diagnostik von Wundinfektionen
Die mikrobiologische Diagnostik von Wundinfektionen kann – richtig eingesetzt – ein essenzieller Bestandteil der klinischen Entscheidungsfindung im Rahmen der Behandlung von ...