Umsetzung der HS-Leitlinien im Praxisalltag
Autorin:
OÄ Dr. Theresa Stockinger
Leitung der Dermatochirurgischen Ambulanz und Wundambulanz
Wiener Gesundheitsverbund
Klinik Landstraße
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Hidradenitis suppurativa ist eine chronisch-entzündliche Erkrankung mit besonders starker Beeinträchtigung der Lebensqualität, früh auftretenden Komorbiditäten und nach wie vor langer Dauer bis zur Diagnosestellung. 2024 wurden die neuen S2k-Leitlinien publiziert.
Keypoints
-
Eine frühzeitige Diagnosestellung einer Hidradenitis suppurativa ist essenziell für den weiteren Verlauf.
-
An Komorbiditäten sollte auch bei jungen Patienten gedacht werden.
-
Eine effektive Therapie sollte bei bestehender Indikation möglichst früh eingeleitet und regelmäßig überprüft werden. Häufig ist auch eine Kombination aus systemischer und chirurgischer Therapie notwendig.
Die neuen S2k-Leitlinien sollen vermehrt Aufmerksamkeit für diese Krankheit schaffen und bringen einige Neuerungen, welche die Diagnostik erleichtern und die Therapiemöglichkeiten erweitern. Das Ziel ist, schwere Verläufe und ausgeprägte Gewebezerstörung zu verhindern. Im Folgenden sollen die für den Praxisalltag wichtigsten Punkte hervorgehoben werden.1
Diagnostik
Die Diagnose einer Hidradenitis suppurativa (HS) wird anhand typischer Hautveränderungen (entzündliche Knoten, Abszesse, Fisteln, Vernarbungen) in den inversen Arealen gestellt. Rezidive solcher Läsionen in den letzten 6 Monaten mit mindestens 2 Läsionen an den Prädilektionsstellen verweisen mit einer Genauigkeit von 97% auf das Vorliegen einer HS.2
Komorbiditäten
Patienten mit HS können bereits frühzeitig multiple Komorbiditäten entwickeln. Diese sollten möglichst früh erkannt bzw. behandelt werden und sind auch bei der Wahl des Behandlungsansatzes zu berücksichtigen. Die häufigsten Komorbiditäten sind kardiovaskuläre Erkrankungen, Diabetes mellitus und andere endokrinologische Erkrankungen, Spondyloarthritiden, Alkohol- und Nikotinabusus, Psoriasis, psychiatrische Erkrankungen sowie entzündliche Darmerkrankungen (Tab.1).
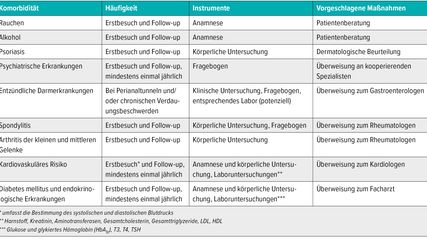
Tab. 1:Wichtigste Komorbiditäten, auf die bei HS/AI zu achten ist, Instrumente und Häufigkeit des Screenings sowie Empfehlungsgrad (modifiziert nach Zouboulis CC et al. 2024)1
Einteilung und Schweregrad- Klassifikation
Die neuen Leitlinien unterscheiden nun zwischen einer entzündlichen HS (vorwiegend inflammatorische Läsionen, wie entzündliche Knoten, Abszesse und sezernierende Fisteln) und einer nichtentzündlichen HS (vorwiegend Gewebezerstörung mit Vernarbungen und nichtsezernierenden Fistelgängen), welche in erster Linie nach Durchführung einer effektiven anti-inflammatorischen Systemtherapie auftritt. Die entzündliche HS soll ab dem moderaten Stadium mit einer antiinflammatorischen Systemtherapie behandelt werden, die nichtentzündliche HS stellt die Domäne der chirurgischen Therapie dar.
Zur Einteilung der HS-Schweregrade wird der neue International Hidradenitis Suppurativa Severity Score (IHS4) herangezogen. Hier werden entzündliche Knoten (1 Punkt), Abszesse (2 Punkte) und Fisteln (4 Punkte) gezählt und die Punktwerte addiert. Ab einem IHS4 von 4 Punkten handelt es sich um eine moderat-schwere HS. Die Hurley-Einteilung wird nur mehr zur Bestimmung einer Operationsindikation herangezogen. Bei Hurley I bestehen einzelne Abszesse ohne Fistelgänge und Vernarbungen, im Stadium II finden sich ein oder mehrere weit auseinanderliegende Abszesse mit Fistel-gängen und Narbenbildung und im Hurley-Stadium III zeigt sich ein flächiger Befall mit Abszessen, konfluierenden Fistelgängen und Narbenzügen.
Therapie
Im Therapiealgorithmus (Abb.1A+B) der entzündlichen HS wird eine milde Form mit topischer Clindamycin-1-%-Lösung (max. 3 Monate) oder mit Resorcinolcreme behandelt. Intraläsionale Glukokortikoide eignen sich besonders gut für einzelne entzündliche Knoten. Weiters sollten eine Lifestylemodifikation mit Nikotinkarenz sowie eine Gewichtsnormalisierung erfolgen, Triggerfaktoren sollten gemieden werden, und es kann eine IPL/Laserenthaarung als kausaler Präventionsansatz erwogen werden.
Abb. 1A: Algorithmus der Therapie der HS/AI. Therapie der aktiven (entzündlichen) HS (modifiziert nach Zouboulis CC et al. 2024)1
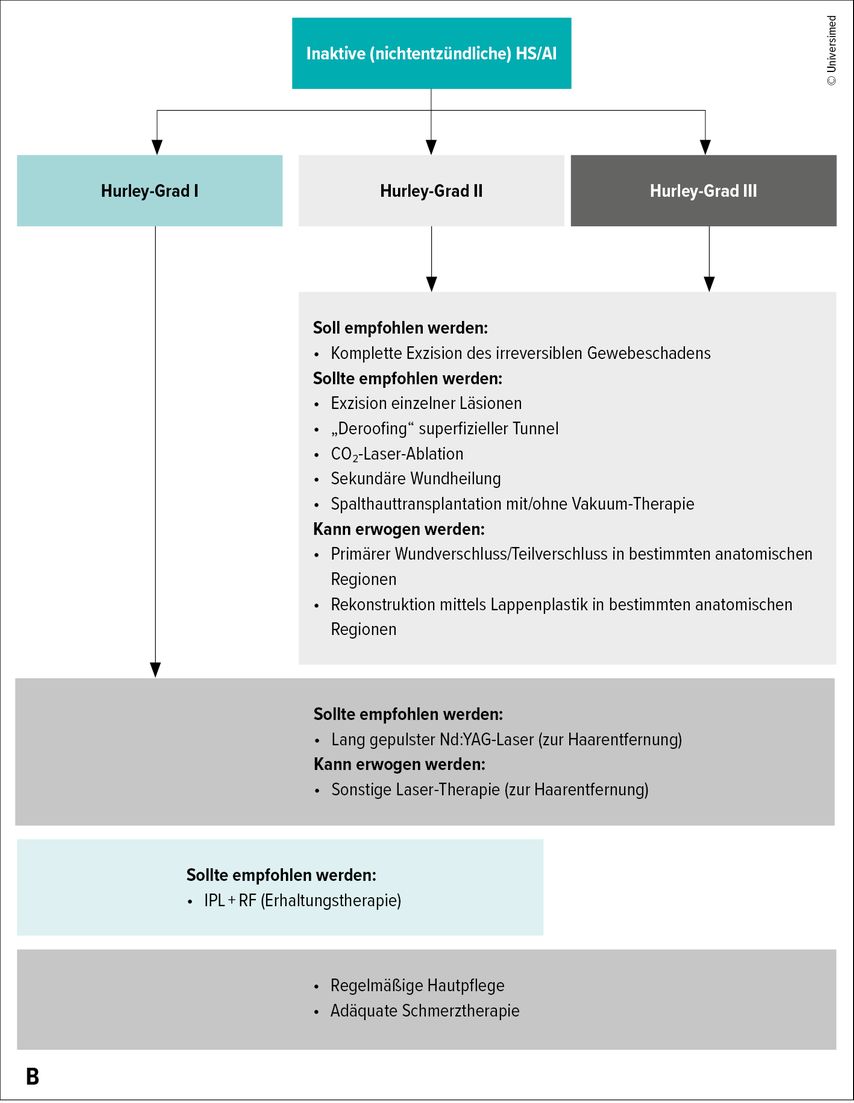
Abb. 1B: Algorithmus der Therapie der HS/AI. Therapie der inaktiven (nichtentzündlichen) HS (modifiziert nach Zouboulis CC et al. 2024)1
Es wird vermutet, dass bei der Behandlung der HS ein therapeutisches Fenster besteht, in dem eine suffiziente Behandlung den Krankheitsverlauf bzw. -progress möglicherweise beeinflussen kann.3 In den neuen Leitlinien ist nun eine frühzeitige Systemtherapie ab einem moderaten entzündlichen HS-Stadium mit einem IHS4 von 4 Punkten möglich.
Bei entzündlichen HS-Formen sollte ab dem moderaten Stadium eine Systemtherapie mit Doxycyclin 2x100mg/d für bis zu 12 Wochen eingeleitet werden. Diese hat sich in der Literatur als gleichwertig gegenüber einer Clindamycin/RifoldinTherapie präsentiert. Die Therapiedauer richtet sich nach dem klinischen Ansprechen, spätestens nach 3 Monaten sollte eine Therapieevaluierung durchgeführt werden und bei ausbleibender Besserung oder Kontraindikationen eine Umstellung auf ein Biologikum erfolgen. Zurzeit sind die Biologika Adalimumab, Secukinumab und Bimekizumab für die Therapie der HS zugelassen.
Adalimumab ist ein TNF-alpha-Inhibitor und wurde 2016 zur Behandlung der moderaten bis schweren HS ab dem 12. Lebensjahr zugelassen. Die Therapie ist bei unzureichendem Ansprechen bzw. Kontraindikation auf eine konventionelle systemische HS-Therapie empfohlen. Die zugelassene Dosierung für HS ist höher als für andere dermatologische Erkrankungen:
Für Erwachsene: Adalimumab 160mg am ersten Tag, 80mg am 15. Tag, ab dem 29. Tag 40mg pro Woche oder 80mg alle 2 Wochen.
Patienten ≤12 Jahren alt und ≤30kg: 80mg Woche 0, gefolgt von 40mg alle 2 Wochen ab Woche 1. Bei ausbleibender Wirkung kann Adalimumab in einer Dosis von 40mg/Woche oder 80mg alle 2 Wochen verabreicht werden.
Bei Patienten, die nach 12 Wochen nur ein partielles Ansprechen erreicht haben, sollte eine Fortsetzung der Behandlung für zumindest weitere 3 Monate erfolgen, da gezeigt wurde, dass 73% der Patienten mit partiellem Ansprechen im Verlauf noch ein Ansprechen im Sinne einer Hidradenitis Suppurativa Clinical Response (HiSCR), eine 50%ige Reduktion der entzündlichen Knoten und Abszesse, erreichten.
Bei Patienten mit partiellem Ansprechen oder Abnahme des Ansprechens auf Adalimumab mit der Zeit kann eine kurzfristige Therapieintensivierung (80mg/Woche subkutan) zu signifikanter Wirkungszunahme führen.
Antibiotika sowie chirurgische Eingriffe können mit der Adalimumab-Therapie ohne Unterbrechung kombiniert werden.
Secukinumab, ein Antikörper gegen Interleukin(IL)-17A, wurde 2023 zur Behandlung erwachsener Patienten mit mittelschwerer bis schwerer aktiver HS, die auf eine konventionelle systemische HS-Therapie unzureichend angesprochen haben, bzw. bei Kontraindikationen zugelassen. Die zugelassene Dosierung für HS ist: Secukinumab 300mg in den Wochen 0, 1, 2, 3 und 4, gefolgt von monatlichen Erhaltungsdosen. Basierend auf dem klinischen Ansprechen kann die Erhaltungsdosis auf 300mg alle 2 Wochen erhöht werden.
Bimekizumab, ein IL-17A- und -17F-Inhibitor, wurde 2024, nach Publikation der Leitlinien, als drittes Biologikum für die Therapie erwachsener HS-Patienten, die auf eine konventionelle systemische HS-Therapie unzureichend angesprochen haben, bzw. bei Kontraindikationen zugelassen. Die zugelassene Dosierung für HS ist: 320mg alle 2 Wochen bis Woche 16, danach alle 4 Wochen.
Die Leitlinien empfehlen bei Patientinnen mit HS und einem polyzystischen Ovarsyndrom eine antiandrogene Therapie (jedoch nicht als Monotherapie). Die Datenlage diesbezüglich ist nicht zufriedenstellend, sodass die Therapie daher individuell gemeinsam mit einem Gynäkologen erfolgen sollte.
Häufig muss eine systemische entzündungshemmende Behandlung mit einer Operation kombiniert werden, um bei Patienten mit Hurley-Grad II–III nach Erreichen einer nichtentzündlichen Form durch die medikamentöse Behandlung die größtmögliche Wirksamkeit zu erzielen. Denn die HS-bedingte Gewebezerstörung (Fistelbildung und Vernarbung) spricht auf medikamentöse Therapien bisher nicht angemessen an. Im Hurley-Stadium II–III wird daher eine komplette Exzision des irreversiblen Gewebeschadens empfohlen. Eine Sekundärheilung des Operationsdefektes ist die Standardoption nach radikaler HS-en-bloc-Resektion. Die vollständige Abheilung der Wunde dauert durchschnittlich 2–3 Monate. Der Vorteil der Sekundärheilung liegt in der kürzeren stationären Aufenthaltszeit, guten kosmetischen Ergebnissen und einer Vermeidung eines zweiten operativen Eingriffes sowie eines zusätzlichen Defektes durch eine Transplantatentnahme. Wichtig ist, eine Ruhigstellung der Wunde zu vermeiden, um eine Bewegungseinschränkung durch Narbenzüge zu verhindern.
Eine sekundäre Deckung des Hautdefektes mittels Spalthauttransplantat nach ausreichender Wundgranulation kann erwogen werden. Ein primärer Wundverschluss oder Lappenplastiken sollten bis auf Einzelfälle vermieden werden.
Eine Abszessinzision und -drainage kann bei akut schmerzhaften, fluktuierenden Läsionen zu einer Linderung führen, ist jedoch aufgrund der hohen Rezidivrate keine langfristige Option. Die partielle Exzision von Knoten oder Fisteln (mit oder ohne Primärverschluss), ein Deroofing oder eine CO2-Laser-Ablation können bei einzelnen Läsionen im Hurley-Stadium II erfolgen, haben jedoch ein erhöhtes Rezidivrisiko.
Insgesamt sind eine frühe Diagnosestellung und Therapieeinleitung sowie -evaluierung bei HS essenziell. Die Therapie soll entsprechend dem HS-Therapiealgorithmus erfolgen. Weitere wichtige Maßnahmen sind das regelmäßige Screening und die Therapie von Komorbiditäten sowie eine Lifestylemodifikation.
Literatur:
1 Zouboulis CC et al.: S2k-Leitlinie zur Therapie der Hidradenitis suppurativa/Acne inversa. Version 6.0. Überarbeitung von 5/2024. ( https://register.awmf.org/assets/guidelines/013-012l_S2k_Therapie-Hidradenitis-suppurativa-Acne-inversa_2024-08.pdf , zuletzt aufgerufen am 21.7.2025) 2 Vinding GR et al.: The prevalence of inverse recurrent suppuration: a population-based study of possible hidradenitis suppurativa. Br J Dermatol 2014; 170(4): 884-9 3 Marzano AV et al.: Evidence for a ‚window of opportunity‘ in hidradenitis suppurativa treated with adalimumab: a retrospective, real-life multicentre cohort study. Br J Dermatol 2021; 184(1): 133-40
Das könnte Sie auch interessieren:
Kombinationstherapie mit plättchenreichem Plasma und Hyaluronsäure
Hochwertiges autologes plättchenreiches Plasma (PRP) verfügt von Natur aus über einen komplex zusammengesetzten Cocktail aus zahlreichen bioaktiven Substanzen. Gegenüber dem Vollblut ...
Wundmanagement im ambulanten Bereich
Die Behandlung von Patient:innen mit chronischen Wunden erfolgt heutzutage in vielen unterschiedlichen Bereichen der Medizin. Grundlegend ist eine Zusammenarbeit unterschiedlicher ...
Mikrobiologische Diagnostik von Wundinfektionen
Die mikrobiologische Diagnostik von Wundinfektionen kann – richtig eingesetzt – ein essenzieller Bestandteil der klinischen Entscheidungsfindung im Rahmen der Behandlung von ...