Ulcus cruris venosum – how I treat it
Autor:
OA Dr. Alfred Obermayer
Institut für funktionelle Phlebochirurgie, Praxis für Phlebologie, Melk
E-Mail: obermayer@focusvena.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Weg zur Heilung beginnt mit der Quelle. In unserer phlebologischen Praxis verfolgen wir ein konsequentes Regime: kausale Diagnostik (Sourcing) und Therapie (gezielte Refluxausschaltung), Vermeiden exogener Störfaktoren, Kompression und in schweren Fällen zusätzlich Ulkuschirurgie mit Shaving, Fasziektomie, Fasziotomie und Mesh.
Keypoints
-
Anamnestisch findet sich oft ein Bagatelltrauma im Bereich des betroffenen Hautareals mit progredienter Wund-heilungsstörung.
-
Kausale Therapie durch Ausschalten der lokoregional venösen Hypertension
-
Ein häufiger Grund für stagnierende Ulzera ist die Entwicklung eines allergischen Kontaktekzems, da das Immunsystem auf eine Lokaltherapie – eine subkutane Applikation meist körperfremder Substanzen – mit einer Abwehrreaktion reagiert.
Einleitung
Die Behandlung des Ulcus cruris venosum (UCV) gehört zu den anspruchsvollsten Aufgaben der phlebologischen Praxis. Trotz weitverbreiteten Wundmanagements und Kompressionstherapie bleiben viele Ulzera therapieresistent.
Die Prävalenz chronischer Ulzera in der Bevölkerung steigt mit dem Alter und liegt bei etwa 1–3% der über 60-Jährigen. Trotz seiner Häufigkeit wird das venöse Ulkus nach wie vor – ohne systematische Klärung der Ätiologie – zu oft nur lokal behandelt.
Ursache des UCV: über die Stauungsdermatose zum Ulkus
Der gravitationsassoziierte hydrostatische Druck in den Venen des Fußes beträgt im Stehen in Abhängigkeit von der Körpergröße etwa 85–100mmHg. Kann in den abschüssigen Körperpartien trotz Aktivierung der Muskelpumpe dieser Druck nicht reduziert werden, liegt eine chronisch venöse Insuffizienz (CVI) vor: „ambulatorisch venöse Hypertension“.
Lokoregional venöse Hypertension
Klinisch führt die CVI entsprechend der CEAP-Klassifikation in den abschüssigen Körperpartien zum Ödem (C3) und beeinträchtigt letztlich durch eine subkutane Refluxstrecke lokal die Mikrozirkulation der Haut:
Der distale Unterschenkel, aber auch der Fußrücken bis hin zu den Zehen entwickelt eine Stauungsdermatose: Zur Schwellung (C3) gesellen sich Überwärmung, Rötung, Hautirritation mit Hyperkeratose, Hyperpigmentierung (C4a), Atrophie blanche (C4b), Corona phlebectatica paraplantaris (C4c) mit Dermato-lipofibrose/-sklerose/-kalzinose, woraus das UCV (C6) resultiert.
„Herr Doktor, es hat ganz klein begonnen!“
Anamnestisch findet sich typischerweise ein Bagatelltrauma im Bereich des betroffenen Hautareals mit progredienter Wundheilungsstörung.
Ödem: Die interstitielle Flüssigkeitsansammlung übt Druck auf die Haut aus und wird im Ulkus als Exsudat wahrgenommen.
Züchten von Anaerobiern durch Okklusion
Das exsudatreiche Ulkus ist ein perfekter Boden für Bakterien aller Art, speziell ist der vergrünende Feuchtkeim Pseudomonas aeruginosa häufig Stammgast. Gut gemeinte Okklusivverbände fördern durch Sauerstoffabschluss das Wachstum der fäkulent riechenden Anaerobier. Entscheidend ist, das Ulkus nicht nur lokal zu behandeln, sondern dessen Ursache konsequent zu analysieren.
Sourcing – Suche nach dem ursächlichen Druck mittels Duplex
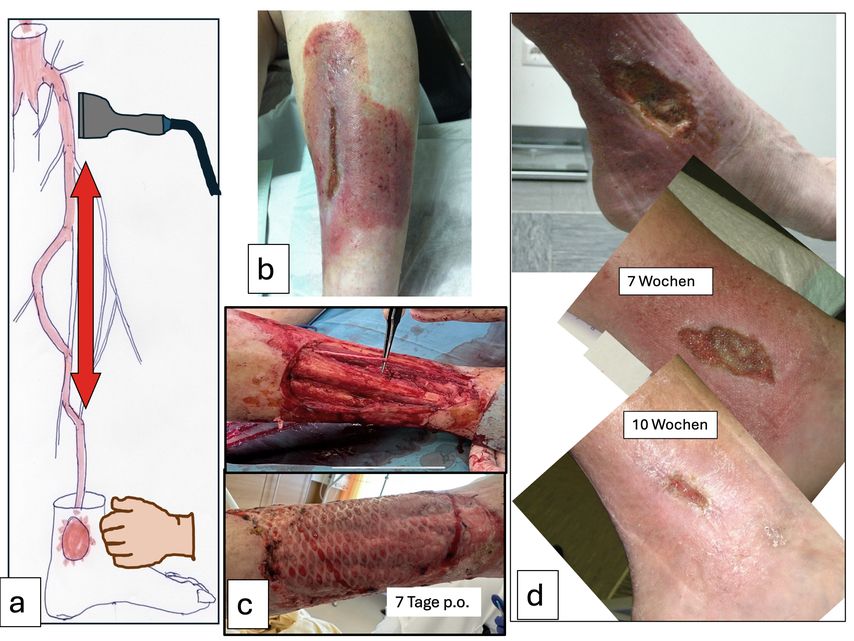
Mit dem Ultraschall kann man den Druck nicht messen, aber mit einem kleinen Trick genau erkennen, wo er herkommt. Diese Erkenntnis ist wichtig. Im Stehen oder zumindest im Sitzen wird durch manuelle Kompression des Ulkusareals der Blutstau im Gewebe in die größeren Venen der Umgebung gedrückt. Beim Loslassen füllen sich die Kapillaren sofort wieder durch Zurücksinken der Blutsäule. Dieses Phänomen der auf- und abschwingenden Blutsäule imponiert im Duplex als Farbumschlag: „swinging blood column“. Das provozierte Pendeln der verantwortlichen Blutsäule lässt sich beliebig oft wiederholen, um mittels Duplex die venöse Drucksäule bis zur Quelle, z.B. eine insuffiziente Perforansvene, V. saphena magna (VSM)/V. saphena parva (VSP), zu verfolgen.
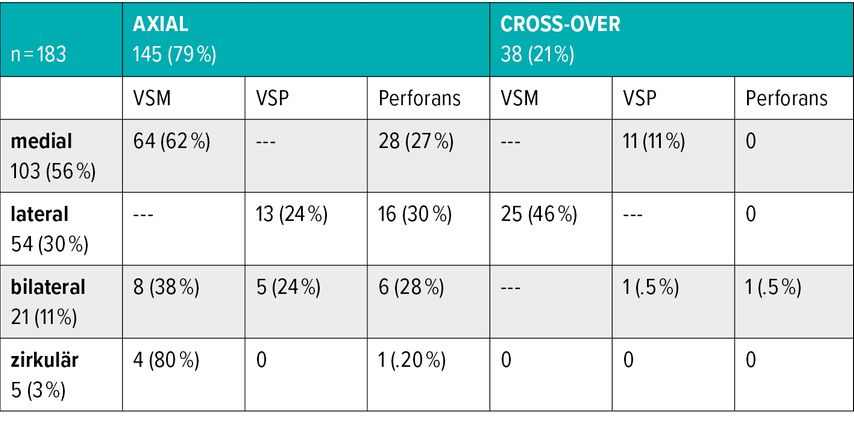
Varizen (C2) waren in unserer Studie mit 183 UCV-Patienten bei 80,3% sichtbar, bei 19,7% nicht sichtbar, anders ausgedrückt fehlen bei jedem 5. UCV-Patienten sichtbare Krampfadern.
Ulkuslokalisation entspricht oft nicht der anatomisch erwarteten Quelle
Die medial gelegene insuffiziente VSM ist in 64% ursächlich für medial gelegene Ulzera (axialer Typ). Wider Erwarten werden 46% der lateral gelegenen Ulzera aus der VSM und 11% der medialen Ulzera aus der VSP refluxiv unterhalten („Crossover-Typ“). Die weitverbreitete Ansicht, laterale Ulzera seien arteriell, mediale venös bedingt, ist unrichtig.
Bei Postthrombotikern ist das Erkennen der epifaszialen Refluxstrecke von besonderer Bedeutung. Das insuffiziente, tiefe Venensystem kann bei diesen Patienten leider nicht saniert werden, hier ist adjuvant eine lebenslängliche Kompressionstherapie angeraten.
Im Falle eines UCV mit zusätzlich herabgesetzter arterieller Durchblutung („Ulcus cruris mixtum“) kann mit Sourcing der eindeutige Nachweis der venösen Genese erbracht werden.
Gezielte Ausschaltung der Drucksäule
Das von uns angewendete Spektrum der gezielten Refluxausschaltung beinhaltet die schallgezielte Schaumsklerotherapie, endoluminal thermische Verfahren wie LASER und Radiofrequenzwellen (RF), extrakorporal angewendeten hochintensiv fokussierten Ultraschall (HIFU, SONOVEIN) sowie Crossektomie, Perforantenligatur, Stripping und Seitenastexhairese.
Kompressionstherapie
Obligat wird komprimiert: unnachgiebiger Zinkleimverband mit Kurzzugbandage („Fischerverband“), Kompressionsstrumpf, Wraps etc. Dem erhöhten Gewebedruck mittels Kompression entgegenzuwirken ist in den gängigen Leitlinien als „1a“-Empfehlung abgebildet.
Vermeidung äußerer Störfaktoren: Kontaktsensibilisierung
Ein wesentlicher, oft übersehener Grund für stagnierende Ulzera ist die Entwicklung eines allergischen Kontaktekzems. Jede Lokaltherapie eines Ulkus entspricht einer subkutanen Applikation von zumeist körperfremden Substanzen, auf welche unser Immunsystem nach entsprechender Sensibilisierung mit einer Abwehrreaktion reagiert. Trotz der sicher gut gemeinten Absicht vom Wundmanagement, helfen zu wollen, kann eine Immunreaktion auf körperfremde Substanzen folgen. Im UCV gesellt sich zur CVI die zusätzliche Front der immunologischen Abwehrreaktion, wodurch sich das typische klinische Bild eines UCV verändert: Zunehmendes Exsudat, Rötung, Überwärmung, Schmerz werden häufig unter der Annahme eines Erysipels antibiotisch behandelt, obwohl relevante Entzündungszeichen (Leukozyten, CRP) und Fieber fehlen. Eine geradlinige begrenzte Rötung in der Größe der Wundauflage sollte die Alarmglocken läuten lassen (Abb.1).
Abb. 1: Typische Impressionen. a) Sourcing: in diesem Fall Sourcing-positives Magnaulkus, b) Kontaktsensibilisierung: deutlich erkennbare Form der auslösenden Wundauflage, c) Ulkuschirurgie: laterale Fasziektomie, postoperatives Ergebnis 7. Tag p.o., d) Konversion: nach schallgezielter Schaumsklerosierung reaktionslose Abheilung mittels Kruste
Unser Immunsystem bekämpft körperfremde Substanzen, obwohl diese
-
helfen sollen,
-
von Experten verordnet wurden,
-
neu am Markt sind,
-
sehr teuer und chefarztpflichtig sind.
Jegliche Art der Lokaltherapie verfügt wissenschaftlich nur über „low“ oder „no evidence“. Trotzdem erfreut sie sich beim Wundmanagement großer Beliebtheit.
Inerte Lokaltherapie: Weniger ist mehr
Sterile Gaze aus Zellulose wird – auch subkutan appliziert – vom Körper nicht resorbiert, es erfolgt auch keine Immunreaktion. Angestrebt wird eine natürliche Heilung unter Bildung einer Kruste.
„Eine fehlende Kruste kann man nicht kaufen, die muss man sich verdienen.“
Kruste als Zeichen der Konversion
Das Ausschalten der venösen Druckirritation und das Vermeiden irritativer Fremdsubstanzen im Ulkus machen aus der chronisch nicht heilenden Wunde eine akute, heilende Wunde über die Ausbildung einer physiologischen Kruste. Eine Kruste entspricht funktionell einem „dynamischen“ Okklusivverband, der sich immer wieder selbstständig öffnet, um vermehrtes Exsudat abzusondern, und fällt nach Heilung ab.
Aktive Bettruhe: Im Liegen heilt jedes UCV
In horizontaler Position ist der hydrostatische Druck schlagartig weg. Abendliche Ödeme, Nykturie und abgeschwollene Knöchel morgens werden vom Patienten wahrgenommen. Übungen im Liegen über Herzniveau führen zu einem raschen Abschwellen, erkennbar an der Faltenbildung der Haut und am Abtrocknen der Ulzeration. Ulkuschirurgie wird nur an komplett entstauten Beinen durchgeführt.
Ulkuschirurgie
Die Ergebnisse der Refluxausschaltung kombiniert mit Ulkuschirurgie mit Mesh in einer Sitzung sind sehr gut. Die alleinige Hauttransplantation ohne vorhergehende Ausschaltung der lokoregionalen venösen Hypertonie hat eine schlechte Prognose.
Fazit
-
Nicht sichtbar heißt nicht nicht vorhanden: Reflux auch ohne sichtbare Varizen muss mittels Duplex-Sourcing ausgeschlossen oder bestätigt werden.
-
„swinging blood column“: einfaches, reproduzierbares Zeichen im Duplex zur Diagnosestellung
-
Zielgenaue Therapie: Wenn die Quelle lokalisiert ist, kann eine gezielte, oft minimalinvasive Intervention Rezidive und Therapieversagen deutlich reduzieren.
-
CAVE: Kontaktsensibilisierung
-
Kompression
-
eventuell Operation
Nur durch ein individuelles, funktionell phlebologisches Vorgehen lässt sich Heilung erzielen und Rezidiven langfristig vorbeugen.
Quelle:
Referat auf Einladung der Österreichischen Gesellschaft für Gefäßchirurgie im Rahmen des 66. Österreichischen Chirurgiekongresses in Salzburg, 19. 6. 2025
Literatur:
● Obermayer A: The weightlessness in people. Revised and edited by Lattimer C, 2nd edition. Melk: Medilica-Verlag, 2019 ● Obermayer A et al.: Chronic venous leg ulcers benefit from surgery: long-term results from 173 legs. J Vasc Surg 2006; 44(3): 572-9 ● Obermayer A et al.: Active bed rest as accompanying therapy for successful surgical treatment of venous leg ulcers. Phlebologie 2007; 36: 303-8 ● Obermayer A: Venous reflux surgery promotes venous leg ulcer healing despite reduced ankle brachial pressure index. Int Angiol 2008; 27(3): 239-46 ● Obermayer A, Garzon K: Sourcing of superficial reflux in venous leg ulcers using duplex ultrasound. J Vasc Surg 2010; 52(5): 1255-61 ● Obermayer A et al.: Lateral fasciectomy sparing the superficial peroneal nerve with simultaneous mesh graft in non-healing lateral leg ulcers of diverse vascular origin. Eur J Vasc Endovasc Surg 2016; 52(2): 225-32
Das könnte Sie auch interessieren:
Klimaschutz und Dermatologie
Zu Beginn des 107. Kongresses der Schweizerischen Gesellschaft für Dermatologie und Venerologie (SGDV) in St. Gallen präsentierte ich einen kompakten Überblick zum Thema «Climate ...
Management und neue Therapieoptionen: ein Update
Mosaikwarzen gehören zu den besonders hartnäckigen Warzenformen und sprechen oft nur unzureichend auf Standardtherapien an. Innovative Verfahren wie die Mikrowellentherapie, ...
Der Nutzen und die Limiten der Therapie mit mesenchymalen Stammzellen
Neue Perspektiven in der Transplantationsmedizin, speziell in der «vascularized composite allotransplantation»: Aus Fettgewebe isolierte Stammzellen könnten einen bedeutenden Beitrag zur ...