STI und sexueller Missbrauch bei Kindern
Autorin:
Dr. Claudia Heller-Vitouch
Fachärztin für Haut- und Geschlechtskrankheiten,
Ärztliche Leiterin Pilzambulatorium Hietzing
stellvertretende Vorsitzende ÖGSTD
Regional Director of the European Branch of the International Union against Sexually Transmitted Infections (IUSTI Europe)
E-Mail: ordination@heller-vitouch.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Sexuell übertragbare Infektionen (STI) im Kindesalter stellen trotz ihrer Seltenheit ein bedeutsames interdisziplinäres Problem dar. Sie sind medizinisch, forensisch und psychologisch von hoher Relevanz, da ihr Nachweis – abhängig vom Erreger und vom Alter des Kindes – auf sexuellen Missbrauch hinweisen kann.
Keypoints
-
STI im Kindesalter sind selten, aber forensisch hoch relevant.
-
Gonokokken, Chlamydien, Trichomonaden und Syphilis sind nach dem Säuglings-alter starke Missbrauchsindikatoren.
-
Die Diagnostik sollte nur durch erfahrene Fachkräfte im interdisziplinären Team erfolgen.
-
Psychologische Begleitung ist essenziell, um Retraumatisierungen zu vermeiden.
-
Dokumentation und gesetzeskonforme Meldung sichern den Schutz des Kindes.
Die Herausforderung besteht darin, zwischen harmlosen, nichtsexuell übertragenen Infektionen und einem potenziellen Missbrauchsindikator zu unterscheiden. Neben der medizinischen Diagnostik müssen stets auch rechtliche und psychosoziale Aspekte berücksichtigt werden.
Epidemiologie und klinische Bedeutung
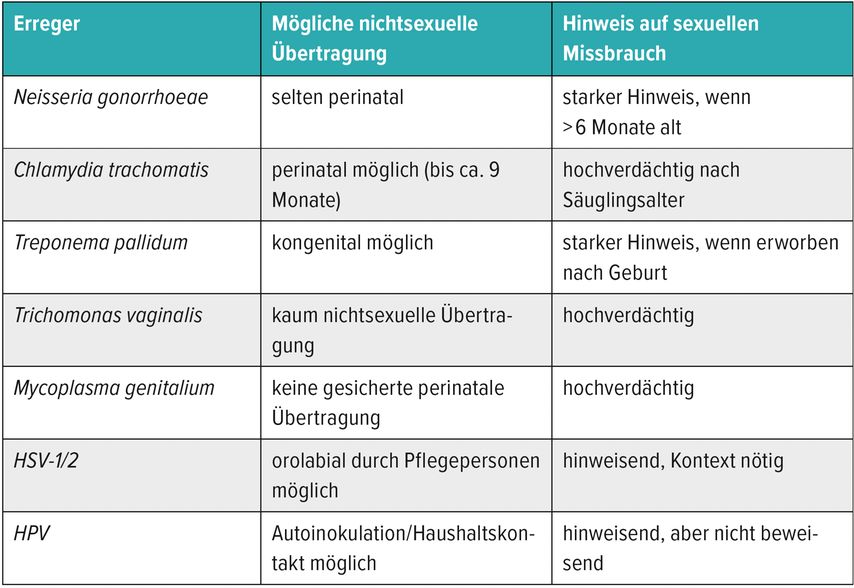
Die Prävalenz sexuell übertragbarer Erreger im Kindesalter liegt in Mitteleuropa unter 1%, wobei die Dunkelziffer aufgrund unerkannter oder nicht gemeldeter Fälle höher sein könnte. Gleichzeitig liegt die Prävalenz sexuellen Missbrauchs bei etwa 10% der Mädchen und 5% der Buben. Der Nachweis einer STI bei einem Kind hat daher immer diagnostische und forensische Relevanz. Besonders problematisch ist die Differenzierung zwischen perinatal erworbenen und später übertragenen Infektionen (Tab.1). Während einige Erreger, wie HPV oder HSV, auch durch engen Haushaltskontakt oder Autoinokulation übertragen werden können, gilt eine Infektion mit Gonokokken, Chlamydien, Trichomonaden oder Mykoplasmen nach dem Säuglingsalter als hochgradig verdächtig für eine sexuelle Transmission.
Diagnostische Grundsätze
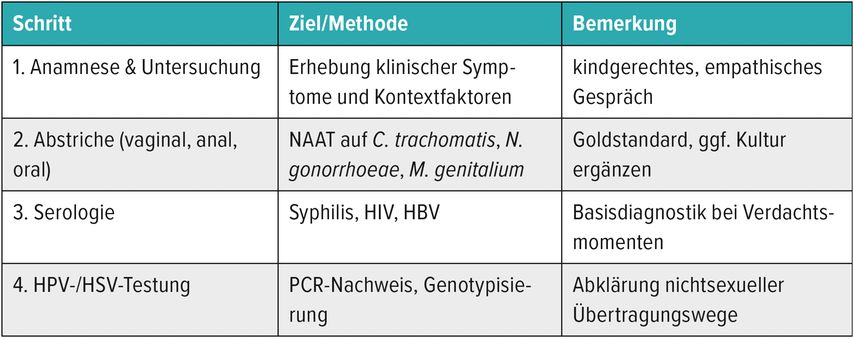
Die Abklärung eines STI-Verdachts bei Kindern muss behutsam, strukturiert und in enger Kooperation mehrerer Fachdisziplinen erfolgen (Tab.2). Neben einer gründlichen körperlichen Untersuchung stehen molekulare und serologische Testverfahren im Vordergrund. Die „nucleic acid amplification tests“ (NAAT) gelten als Goldstandard für den Nachweis von Chlamydien, Gonokokken und Mykoplasmen. Für eine forensisch verwertbare Diagnostik sind jedoch zusätzliche Kulturverfahren wichtig, da nur sie eine gerichtsverwertbare Isolierung ermöglichen.
Die Probenakquirierung sollte ausschließlich durch erfahrene Fachkräfte unter Einhaltung von Kindeswohl und Einverständnis erfolgen. Die Dokumentation umfasst stets die genaue Entnahmestelle, Uhrzeit, Laborverfahren und die Identität der untersuchenden Person.
Forensische Bewertung
Die Interpretation eines STI-Nachweises erfordert eine sorgfältige Abwägung aller Begleitumstände. Der Nachweis bestimmter Erreger nach dem Säuglingsalter – insbesondere Gonokokken, Chlamydien, Trichomonaden oder erworbene Syphilis – gilt als starker bis beweisender Hinweis auf sexuelle Gewalt. Dagegen kann der Nachweis von HPV oder HSV ohne weitere Befunde keine Schlussfolgerung auf Missbrauch zulassen. Für die forensische Beurteilung ist daher eine enge Zusammenarbeit zwischen medizinischen, psychologischen und juristischen Fachbereichen essenziell. Alle Untersuchungsergebnisse müssen klar, nachvollziehbar und neutral dokumentiert werden.
Psychologische und soziale Dimension
Kinder, die Opfer sexueller Gewalt werden, zeigen häufig psychische Traumafolgen wie Angststörungen, Schlafprobleme oder somatische Beschwerden. Die medizinische Untersuchung kann selbst retraumatisierend wirken, wenn sie nicht sensibel und kindgerecht durchgeführt wird. Empathische Gesprächsführung, die Anwesenheit einer vertrauten Bezugsperson sowie ein transparenter Ablauf sind daher unabdingbar. Psychologische Begleitung und gegebenenfalls Traumatherapie sind integrale Bestandteile der Nachsorge. Ein interdisziplinäres Netzwerk aus Dermatovenerologie, Pädiatrie, Psychologie, Rechtsmedizin und Sozialarbeit gewährleistet einen umfassenden Schutz des Kindes. Früherkennung und Behandlung von sexuellem Kindesmissbrauch führen zu besseren Ergebnissen für die betroffenen Kinder. Wird sexueller Missbrauch fälschlicherweise diagnostiziert, hat dies ebenfalls schwerwiegende Folgen für das Kind, die Familie und die beschuldigte Person.
Therapie und Prävention
Die Therapie richtet sich nach den jeweiligen Erregern und orientiert sich an internationalen Leitlinien (ÖGSTD, WHO, CDC). Eine altersgerechte Dosierung und eine gute Compliance sind entscheidend. Nach Abschluss der Behandlung sollten Kontrolluntersuchungen nach 2–4 Wochen erfolgen. Zusätzlich spielt die Prävention eine zentrale Rolle: Die HPV-Impfung ab dem 9. Lebensjahr ist ein effektives Mittel zur Reduktion anogenitaler HPV-Infektionen und wird in Österreich kostenfrei angeboten. Aufklärung und Schulung von Betreuungspersonen tragen wesentlich zur Früherkennung und Vermeidung weiterer Übergriffe bei.
Ethische und rechtliche Aspekte
In Österreich besteht eine gesetzliche Verpflichtung zur Meldung bei Verdacht auf Kindesmissbrauch (§ 54 Ärztegesetz). Ärztinnen und Ärzte müssen Befunde, die auf sexuelle Gewalt hindeuten, umgehend an die Kinder- und Jugendhilfe weiterleiten. Dabei ist es wichtig, den Vertrauensschutz des Kindes zu wahren und keine voreiligen Schlüsse zu ziehen. Jede Mitteilung sollte sachlich, dokumentiert und im Team abgestimmt erfolgen. Der Grundsatz lautet: Schutz des Kindes hat Vorrang vor ärztlicher Schweigepflicht.
Fazit
Der Nachweis sexuell übertragbarer Erreger bei Kindern ist ein seltener, aber hochsensibler Befund. Er erfordert ein multidisziplinäres Vorgehen, das medizinische, forensische und psychologische Aspekte gleichermaßen berücksichtigt. Ziel ist nicht nur die korrekte Diagnostik, sondern auch der Schutz und die Stabilisierung des betroffenen Kindes. Eine kindgerechte Untersuchung, eine sachliche Bewertung der Befunde und eine enge interdisziplinäre Zusammenarbeit sind die Grundlage für eine verantwortungsvolle und ethisch korrekte Vorgehensweise.
Literatur:
bei der Verfasserin
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Juveniles Polymyositis/Sklerodermie-Overlap-Syndrom
Die Komplexität von Kollagenosen und Autoimmunerkrankungen stellt oft eine diagnostische und therapeutische Herausforderung dar, da viele Patient:innen nicht nur einer einzigen Entität ...
Funktionalisierung bakterieller Nanocellulose
Chronische Wunden unterschiedlicher Ätiologie, etwa bei arterieller und venöser Insuffizienz oder Diabetes mellitus, prägen die tägliche Wundversorgung.Neben chronischen Wunden verlangen ...