Mehr als 100 Nävi? Die Zeit habe ich nicht!
Autor:
Dr. Christoph Müller, PhD
Universitätsklinik für Dermatologie
Medizinische Universität Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Personen mit einer Vielzahl pigmentierter Hautveränderungen, insbesondere bei Vorliegen atypischer Nävi, stellen eine besondere diagnostische Herausforderung dar, da es oft zeitaufwendig und schwierig ist, maligne Veränderungen frühzeitig allein durch klinische Untersuchung oder herkömmliche Dermatoskopie zu erkennen.
Keypoints
-
Personen mit zahlreichen (atypischen) Nävi stellen eine besondere diagnostische Herausforderung in der Hautkrebsfrüherkennung dar.
-
Digitale Dermatoskopie ermöglicht eine objektive und zeitlich vergleichende Beurteilung verdächtiger Hautläsionen – insbesondere bei Risikopatient:innen.
-
Moderne Ganzkörperfotografie-Systeme (2D/3D) verbessern die Dokumentation und Verlaufskontrolle, insbesondere bei hoher Nävusanzahl.
-
Künstliche Intelligenz und automatisierte Verfahren zeigen großes Potenzial zur Steigerung der diagnostischen Genauigkeit und Effizienz in der Melanomfrüherkennung.
Dieser Artikel beleuchtet die verschiedenen Ansätze der Patient:innenbetreuung mit ihren Vor- und Nachteilen, wobei der Schwerpunkt auf die neuesten Methoden gelegt wird. Vorweg ist zu sagen, dass nicht alle der nachfolgend genannten Techniken beide Problematiken (hohe Anzahl von Nävi und zunehmender Zeitdruck) zufriedenstellend lösen können.
Konventionelle Methoden
Eine Technik, die für die Begutachtung meist unbewusst, aber alltäglich angewendet wird, ist die Mustererkennung. In einem Bruchteil einer Sekunde lassen sich Objekte diagnostisch einordnen. Mit einem kurzen Blick auf eine Pigmentläsion kann zwischen einer gutartigen und bösartigen Veränderung differenziert werden. Gerade jedoch bei Personen mit sehr vielen Pigmentveränderungen stößt man hier schnell an Grenzen, da meist auch viele atypische Läsionen vorhanden sind, die klinisch und dermatoskopisch schwierig zu klassifizieren sind.
Digitale Dermatoskopie
Speziell für die Evaluierung solcher atypischen Pigmentveränderungen eignet sich die digitale Dermatoskopie. Diese stellt eine bewährte Methode zur Hautuntersuchung dar, insbesondere im Hinblick auf die frühzeitige Erkennung von Hautkrebs. Anders als bei der klassischen Dermatoskopie, verwendet die digitale Variante hochauflösende Kameras in Kombination mit einer speziellen Software, um detaillierte Aufnahmen von Hautläsionen zu erstellen. Diese Technologie liefert dem medizinischen Fachpersonal zusätzliche Informationen über die zeitliche Entwicklung von Hautveränderungen und ermöglicht eine objektivere Beurteilung, da die Bilder einfach gespeichert, vielfach vergrößert und mit früheren Aufnahmen mittels Maßstabs verglichen werden können.
Ein zentraler Vorteil der digitalen Dermatoskopie liegt in der Möglichkeit der Langzeitbeobachtung pigmentierter Hautveränderungen. Diese werden in regelmäßigen Abständen dokumentiert und über einen längeren Zeitraum hinweg verglichen, sodass selbst geringfügige Veränderungen frühzeitig erkannt werden können. Dies ist insbesondere bei Patient:innen mit einem erhöhten Hautkrebsrisiko – etwa aufgrund zahlreicher, insbesondere vieler atypischer Nävi oder familiärer Vorbelastung – von großer Bedeutung. Ein im Jahr 2022 publizierter Expertenkonsens1 empfiehlt den Einsatz digitaler Verlaufskontrollen vor allem bei Menschen mit mehr als 60 Nävi sowie bei genetisch vorbelasteten Personen – beispielsweise mit CDKN2A- oder MC1R-Mutationen. Auch bei Patient:innen mit bereits diagnostiziertem Melanom, hellem Hauttyp, roten Haaren oder nach einer Organtransplantation wird eine engmaschige Kontrolle empfohlen.
Zusätzlich eröffnet die digitale Dermatoskopie Perspektiven im Bereich der Teledermatologie: Die erfassten Bilddaten können an spezialisierte Dermatolog:innen zur Begutachtung übermittelt werden. Auf diese Weise lässt sich der Zugang zu qualitativ hochwertiger dermatologischer Versorgung verbessern, vor allem in strukturschwachen oder ländlichen Regionen.
Insgesamt erhöht diese Technik zwar die diagnostische Genauigkeit, erfordert jedoch einen höheren Zeitaufwand.
Ganzkörperfotografie
In den vergangenen Jahrzehnten haben technologische Fortschritte zur Entwicklung digitaler Aufnahmesysteme geführt, die nicht nur eine deutlich verbesserte Bildqualität, sondern auch eine erhebliche Erweiterung der Speicherkapazitäten ermöglichen. Diese Entwicklungen bildeten die Grundlage für moderne Systeme der Ganzkörperfotografie, die heute hochauflösende Bildaufnahmen und eine umfassende Dokumentation der Hautoberfläche erlauben.
In der Praxis bewährt sich eine sogenannte 2-Stufen-Diagnostik2: Zunächst erfolgt eine klinische und fotografische Ganzkörpererfassung, im Anschluss daran die gezielte digitale Dokumentation ausgewählter Läsionen. In der Regel werden die Aufnahmen in einem Abstand von sechs bis zwölf Monaten aktualisiert. Durch diesen strukturierten Ansatz lassen sich selbst minimale Veränderungen frühzeitig erkennen und die Anzahl unnötiger Exzisionen reduzieren.
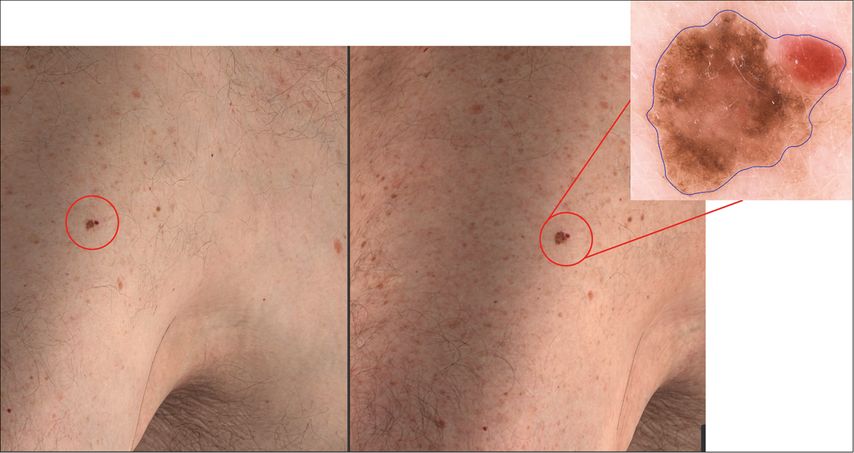
Seit einigen Jahren steht ein 3D-Ganzkörpersystem zur Verfügung, das durch 92 synchronisierte Kameras nahezu die gesamte Hautoberfläche in wenigen Sekunden erfassen kann. Dies ermöglicht eine detaillierte und präzise Hautüberwachung. Abbildung 1 zeigt als Beispiel eine Verlaufskontrolle mittels Ganzkörperfotografie, inklusive einer sich verändernden Pigmentläsion.
Abb. 1: Verlaufskontrolle mittels Ganzkörperfotografie. Links ist die Erstaufnahme, rechts die Aufnahme zwei Jahre später. Rechts oben: digital-dermatoskopische Aufnahme einer veränderten Läsion (Histologie: Tumordicke 0,2mm)
Die Ganzkörperfotografie hilft insbesondere bei der Erkennung neuer Hautveränderungen sowie der langfristigen Kontrolle bereits bekannter Läsionen. Nach aktuellen deutschsprachigen Leitlinien3 profitieren vor allem Risikopatient:innen von dieser Technik – etwa Personen mit genetischer Prädisposition, familiärer oder persönlicher Melanomvorgeschichte oder einer hohen Anzahl von Nävi (über 100).
Rezente Veröffentlichungen aus Australien4 konnten jedoch bislang keine Verbesserung der Detektionsrate an Melanomen mithilfe der 3D-Ganzkörperfotografie darstellen beziehungsweise zeigten eine höhere Rate an insgesamt durchgeführten Exzisionen. Fraglich bleibt hier, ob sich diese Ergebnisse auch auf andere Länder mit einer niedrigeren Melanominzidenz übertragen lassen.
Nicht zuletzt dürfen mögliche Bedenken in Bezug auf Datenschutz und die vertrauliche Behandlung der Bildaufnahmen nicht außer Acht gelassen werden.
Künstliche Intelligenz
Wie in vielen anderen Lebensbereichen gewinnt auch in der Dermatologie der Einsatz künstlicher Intelligenz (KI) zunehmend an Bedeutung – insbesondere, da der bildbasierte Vergleich zu den Stärken dieser Technologie zählt. Im Kontext der Ganzkörperfotografie kann KI dazu beitragen, Hautläsionen von gesunder Haut zu unterscheiden, diese bestimmten Diagnosen zuzuordnen und Veränderungen im Zeitverlauf zu erkennen. Moderne Systeme ermöglichen bereits eine Echtzeitanalyse digitaler dermatoskopischer Aufnahmen.
Zwei aktuelle Studien unterstreichen das Potenzial automatisierter Verfahren zur Verbesserung der Melanomfrüherkennung. Rutjes et al. zeigen, dass die Kombination aus automatisierter Risikobewertung von Hautläsionen und der Analyse von Veränderungen im Zeitverlauf die diagnostische Genauigkeit bei der Melanomdetektion signifikant erhöht.5 Die retrospektive Studie belegt, dass dieser kombinierte Ansatz eine frühere und verlässlichere Erkennung ermöglicht. Ergänzend dazu untersuchten Marchetti et al. den Einsatz der 3D-Ganzkörperfotografie in Verbindung mit automatisierten Erkennungsalgorithmen.6 Ihre Ergebnisse deuten darauf hin, dass 3D-Hautbildgebung eine präzisere Erfassung der Körperoberfläche erlaubt und als Grundlage für eine effektive KI-gestützte Melanomdiagnostik dient. Beide Studien bestätigen somit den klinischen Mehrwert automatisierter Systeme in der dermatologischen Bildgebung.
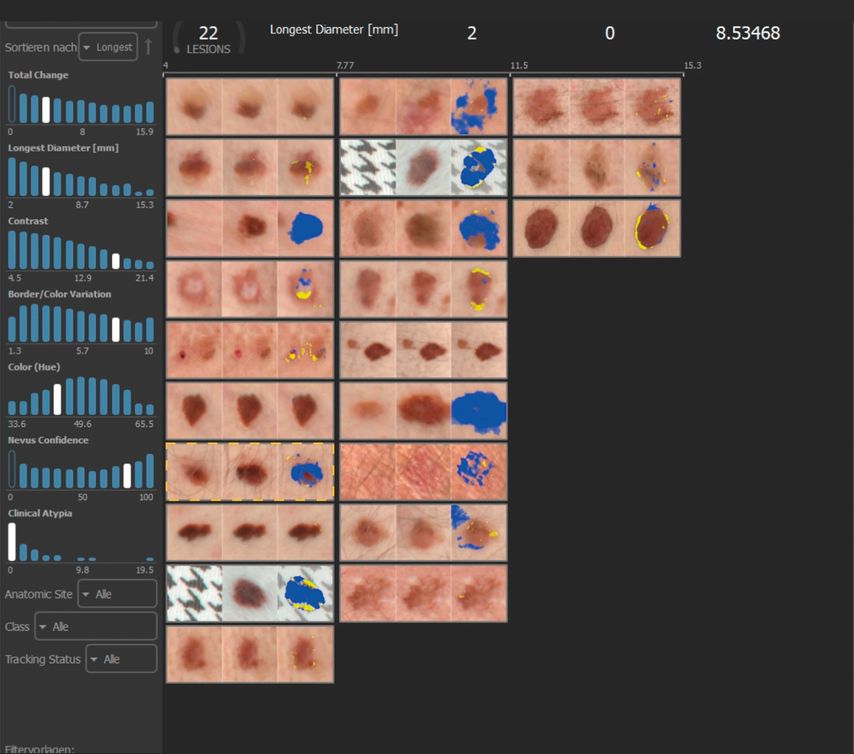
Mithilfe von KI kann bei Personen mit zahlreichen Nävi die Auswahl relevanter Läsionen durch manuell einstellbare Kriterien deutlich eingegrenzt werden. Wie in Abbildung 2 dargestellt, lässt sich die Anzahl potenziell auffälliger Läsionen auf wenige reduzieren. Zudem ermöglicht die KI eine schnelle Visualisierung von Veränderungen der Läsionen. Allerdings fehlen derzeit noch Studiendaten, die klar definieren, welche Kriterien für eine solche Auswahl herangezogen werden sollten.
Abb. 2: Auswertung von zwei Ganzkörperaufnahmen mittels künstlicher Intelligenz. Das linke Kästchen zeigt jeweils die Nahdarstellung einer Läsion aus der ersten Ganzkörperaufnahme, das mittlere Kästchen die Folgeaufnahme und das rechte Kästchen die zeitliche Veränderung (blau = Zunahme, gelb = Abnahme)
Ausblick
Kürzlich ist ein neues Gerät auf den Markt gekommen, das die Durchführung einer Ganzkörperfotografie sowie die Aufnahme digitaler dermatoskopischer Bilder automatisiert ermöglicht. Erste Studien zeigten eine mit der manuellen digitalen Dermatoskopie vergleichbare Bildqualität. Angesichts der teils monatelangen Wartezeiten für dermatologische Konsultationen könnten auf diese Weise wertvolle ärztliche Ressourcen eingespart und gleichzeitig mehr Patient:innen der Zugang zu einer hochwertigen Hautkrebsvorsorge ermöglicht werden. Vergleichsdaten zur herkömmlichen 2D- oder 3D-Ganzkörperfotografie liegen derzeit noch nicht vor. Die Integration von KI in solche automatisierten Systeme könnte zusätzlich zu einer weiteren Zeitersparnis führen.
Literatur:
1 Russo T et al.: Indications for digital monitoring of patients with multiple nevi: recommendations from the International Dermoscopy Society. Dermatol Pract Concept 2022; 12(4): e2022182 2 Malvehy J, Puig S: Follow-up of melanocytic skin lesions with digital total-body photography and digital dermoscopy: a two-step method. Clin Dermatol 2002; 20(3): 297-304 3 Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Diagnostik, Therapie und Nachsorge des Melanoms, Langversion 3.3, 2020, AWMF Registernummer: 032/024OL, www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/Melanom/Melanom_Version_3/LL_Melanom_Langversion_3.3.pdf (zuletzt abgerufen am: 8.7.2025) 4 Soyer HP et al.: 3D total-body photography in patients at high risk for melanoma: a randomized clinical trial. JAMA Dermatol 2025; 161(5): 472-81 5 Rutjes C et al.: Combining automated lesion risk and change assessment improves melanoma detection: a retrospective accuracy study. J Invest Dermatol 2025; 145(3): 703-706.e1 6 Marchetti A et al.: 3D whole-body skin imaging for automated melanoma detection. J Eur Acad Dermatol Venereol 2023; 37(5): 945-50
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Juveniles Polymyositis/Sklerodermie-Overlap-Syndrom
Die Komplexität von Kollagenosen und Autoimmunerkrankungen stellt oft eine diagnostische und therapeutische Herausforderung dar, da viele Patient:innen nicht nur einer einzigen Entität ...
Funktionalisierung bakterieller Nanocellulose
Chronische Wunden unterschiedlicher Ätiologie, etwa bei arterieller und venöser Insuffizienz oder Diabetes mellitus, prägen die tägliche Wundversorgung.Neben chronischen Wunden verlangen ...