_Maximilian%20Hartl.jpg)
Schlafvideoendoskopie zur Abklärung schlafbezogener Atmungsstörungen
Autor:
OA Dr. Maximilian Hartl
Abteilung für Hals-Nasen-Ohren-Heilkunde, Kopf- und Halschirurgie
Barmherzige Schwestern Ordensklinikum Linz
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Therapie schlafbezogener Atmungsstörungen wie der obstruktiven Schlafapnoe (OSA) oder der Rhonchopathie ist oft schwierig und herausfordernd. Meist gibt es mehrere Therapieoptionen, die individuell für jeden Patienten und v.a. im interdisziplinären Setting eingegrenzt und diskutiert werden müssen. In diesen Fällen liefert die Schlafvideoendoskopie wertvolle Informationen für die Therapiewahl.
Keypoints
-
Die DISE ist ein topografisches Verfahren, das dynamische Vorgänge während des Schlafes erkennen lässt.
-
Obwohl aufgrund der Länge der Untersuchung in der DISE nur Leichtschlafphasen (N1/N2) und keine REM- oder Tiefschlafphasen (N3) erreicht werden, kann die Untersuchung Aufschlüsse über Ort, Art und Grad von Obstruktionen bringen.
-
Ein streng strukturiertes Vorgehen ermöglicht gut reproduzierbare Ergebnisse, was insbesondere vor chirurgischen Eingriffen die Therapieerfolgswahrscheinlichkeit erhöht.
-
Mit Klassifikationssystemen lassen sich Befunde objektiver darstellen. V.a. in Kombination mit dem HNO-Status und Poly(somno)grafien lassen sich chirurgische und konservative Therapieoptionen abklären.
Bereits in den späten 1970er-Jahren wurde von Borowiecki et al. erkannt, dass das Verstehen von Entstehung, Art und Ort von Obstruktionen das Erlangen wichtiger Informationen für die individuelle und optimale Therapie von Schlafapnoepatienten ermöglicht. Dafür wurden 10 Patienten eine Nacht lang endoskopisch beobachtet, was in Bezug auf Personal- und Zeitaufwand jedoch unpraktikabel erscheint.
1991 publizierten Croft und Pringel, dass durch die dynamische Beurteilung der oberen Atemwege im schlafähnlichem Zustand Vibrationen und Obstruktionen sowohl optisch als auch funktionell und akustisch festgestellt werden können. Hierdurch kamen sie zur Erkenntnis, dass damit nicht notwendige chirurgische Eingriffe verhindert werden können, und begründeten damit die breite Anwendung der Schlafvideoendoskopie („drug-induced sleep endoscopy“; DISE) in der Schlafmedizin. De Vito et al. veröffentlichten schließlich 2014 ein von einem Expertenkonsortium verfasstes Konsensus-Statement als Leitlinie zur Durchführung der DISE.
Aussagekraft der DISE
Mit der Schlafvideoendoskopie lässt sich eine Identifikation chirurgischer Therapiemöglichkeiten bei der OSA oder Rhonchopathie erreichen, insbesondere hinsichtlich möglicher Therapiealternativen zur PAP(„positive airway pressure“)- Therapie. Weiters dient sie zur Ursachenerforschung bei PAP-Versagen oder bei unzureichenden Ergebnissen nach chirurgischen Eingriffen oder konservativen Alternativen wie der Unterkieferprotrusionsschiene (UKPS). Außerdem ist sie bei der Abklärung einer möglichen Hypoglossusstimulation zwingend vorgeschrieben. In jedem Fall muss im Sinne einer Risikoabschätzung auch die Relevanz für etwaige dadurch festgestellte mögliche Therapiealternativen gegeben sein.
Kontraindikationen
Zu den absoluten Kontraindikationen gehören neben der Adipositas permagnaSchwangerschaften, ASA-Klassifikation 4 sowie bestehende Allergien auf bestimmte Sedativa.
Notwendiges Equipment
Der Patient muss während der gesamten Untersuchung entsprechend überwacht werden (Blutdruck, EKG, Pulsoxymeter). Außerdem können im Vergleich zur Bolusgabe durch die Verabreichung des Sedativums über eine TCI(„target controlled infusion“)-Pumpe Übersedierungen und damit möglicherweise einhergehende Atemdepressionen vermieden werden. Über Hirnstrommessung während der Untersuchung mittels Narcotrend® oder BIS™ lässt sich die Entropie als Wert der Sedierungstiefe messen, um so eine Übersedierung zu vermeiden.
Sedativa für die DISE
Die am häufigsten eingesetzen Sedativa sind Propofol und Midazolam. Propofol zeigt einen schnellen Wirkungseintritt, ist sehr gut steuerbar und zeigt ein kurze Wirkdauer. Allerdings kann Propofol insbesondere bei Bolusgabe zu Atemdepression und Hypotonie führen. Midazolam ist ein Benzodiazepin mit längerer Wirkdauer. Aufgrund von schlechter Steuerbarkeit und prolongierter Sedierung wird Midazolam meistens in Kombination mit Propofol eingesetzt und kaum als alleiniges Sedativum. Mit Dexmedetomidin lässt sich zwar eine dem physiologischen Schlaf am nächsten kommende Sedierung erreichen, allerdings zeigen sich ein langsamer Wirkungseintritt und oft eine für die DISE unzureichende Sedierung. Als neue Alternative bietet sich Remimazolam als Sedativum an. Es handelt sich um ein ultrakurz wirksames Benzodiazepin, das gut steuerbar ist und weniger Atemdepressionen im Vergleich zu Propofol zeigt. Außerdem ist es bei Überdosierung leicht antagonisierbar, was das Risiko eines Atemstillstandes deutlich verringert. Remimazolam scheint eine gute Alternative zu Propofol zu sein. Eindeutige Studien mit Bezug zur DISE fehlen allerdings noch.
Durchführung der DISE
Abb. 1: Die Endoskopie erfolgt mit einem flexiblen Endoskop. Sie wird über einen Monitor vergrößert dargestellt und aufgezeichnet
Abb. 2: Während der Untersuchung werden verschiedene Manöver wie Unterkieferprotrusion (Imitierung einer Unterkieferprotrusionsschiene) durchgeführt
Die Endoskopie erfolgt über die Nasenhaupthöhle mit einem flexiblen Endoskop und wird über einen Monitor vergrößert dargestellt und aufgezeichnet (Abb.1). Bei der Vorbereitung ist es wichtig, eine möglichst realitätsnahe, abgedunkelte und ruhige Umgebung zu schaffen. Topische Nasenanästhetika oder sedierende Prämedikationen sollen nach Möglichkeit vermieden werden. Jedenfalls soll keine zusätzliche Sauerstoffgabe vor und während der Untersuchung stattfinden.
Um möglichst realitätsnahe Ergebnisse zu bekommen, wird die Sedierung mithilfe der TCI-Pumpe im Gegensatz zur Bolusgabe empfohlen. Durch die kontinuierliche Sedativagabe über die TCI-Pumpe lassen sich während der Untersuchung unterschiedliche Sedierungstiefen vermeiden und somit akkurate Ergebnisse erzielen. Bolusgaben, insbesondere mit Propofol, können zu plötzlichen Sättigungsabfällen führen und kurzfristig die Beatmung der Patienten notwendig machen.
Die Untersuchung selbst muss strukturiert durchgeführt werden, um eine gute Reproduzierbarkeit erreichen zu können. Das Sedierungstiefen-Monitoring (BIS) soll zwischen 60 und 75 liegen. Jedenfalls soll die Sedierung so tief sein, dass auf leise Ansprache keine Reaktion mehr gezeigt wird.
Während der Untersuchung werden verschiedene Manöver, wie Kopfseitendrehung (Imitierung einer Seitenlage), Unterkieferprotrusion (Imitierung einer Unterkieferprotrusionsschiene; Abb.2) oder Verwendung von Guedeltuben zur Imitierung von chirurgischen Weichgaumenstraffungen durchgeführt, um den wahrscheinlichen Erfolg einzelner Therapie-alternativen erkennen zu können.
Klassifizierung der DISE
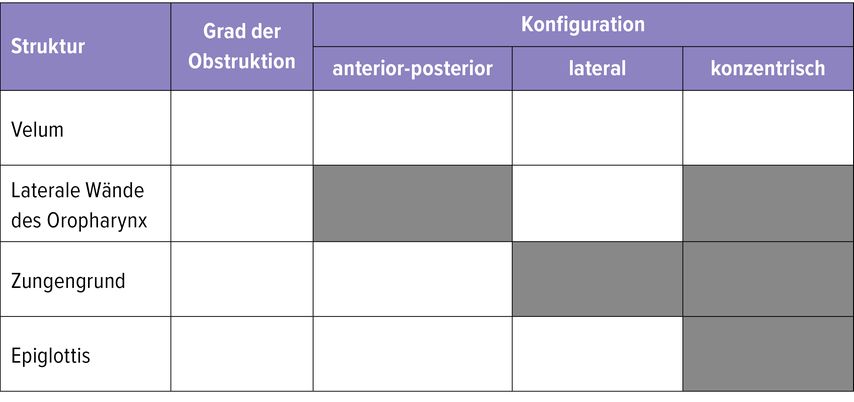
Um ein möglichst hohes Maß an Objektivität und Reproduzierbarkeit garantieren zu können, ist die Verwendung von Klassifikationssystemen obligat. Voraussetzung dabei ist, Aussagen über Level, Art und Grad der Obstruktionen treffen zu können. Unter vielen verschiedenen Systemen hat sich die VOTE-Klassifikation als einfaches und umfassend objektivierbares System bewährt. Es werden dabei 4 definierte Strukturen bzw. Level erfasst (Tab.1):
-
V: Velum (velopharyngeales Level)
-
O: Oropharynx (laterales Pharynx-Level)
-
T: „tongue“ (Zungengrund-Level)
-
E: Epiglottis
Für jede Ebene werden zwei Hauptparameter dokumentiert: Grad der Obstruktion (0–2) und Kollapsmuster bzw. Art der Obstruktion (a.p: anterior-posterior, konzentrisch, lateral). Graue Kästchen zeigen an, dass eine bestimmte Strukturkonfiguration nicht sichtbar ist (zum Beispiel die Seitenwände des Oropharynx in anterior-posteriorer Richtung).
Erkenntnisse zum Stellenwert der DISE
In erster Linie ist auf eine ausreichende Beobachtungszeit in den jeweiligen anatomischen Bezirken zu achten, da Untersuchungen gezeigt haben, dass zu kurze Beobachtungszeiten ungenaue oder falsche Ergebnisse produzieren. Es konnte in Bezug auf Kollapsmuster, Obstruktionsort oder Velumkonfiguration festgestellt werden, dass es durchschnittlich nach 10 Minuten Beobachtungszeit zu Änderungen diesbezüglich kommen kann.
Abdulla et al. konnten in einer Meta-analyse zeigen, dass durch eine korrekt durchgeführte DISE bei über 50% der Erwachsenen therapeutische Entscheidungen verändert oder angepasst wurden – im Vergleich zu Untersuchungen im Wachzustand. Weiters zeigten sich in 80% der Fälle ,,Multilevel-Obstruktionen‘‘. Besonders relevant sind diese Ergebnisse bei chirurgischer Planung, da hierbei multisegmentale und epiglottische Obstruktionen aufgedeckt werden können, die im Wachzustand oft unterschätzt werden. Unterschiedliche Sedierungstiefen können Kollapsmuster verändern, was die Notwendigkeit von strukturiertem Vorgehen unterstreicht.
Zusammenfassung
Die DISE ist ein topografisches Verfahren, das dynamische Vorgänge während des Schlafes erkennen lässt. Obwohl aufgrund der Dauer der Untersuchung in der DISE nur Leichtschlafphasen (N1/N2) und keine REM- oder Tiefschlafphasen (N3) erreicht werden, kann die Untersuchung Aufschlüsse über Ort, Art und Grad von Obstruktionen bringen. Ein streng strukturiertes Vorgehen erlaubt gut reproduzierbare Ergebnisse, was insbesondere vor chirurgischen Eingriffen die Therapieerfolgswahrscheinlichkeit erhöht.
Mit der Verwendung von Klassifikationssystemen wie der VOTE-Klassifikation lassen sich Befunde objektiver darstellen. Insbesondere in Kombination mit dem HNO-Status und Poly(somno)grafien lassen sich sowohl chirurgische als auch konservative Therapieoptionen abklären.
Literatur:
● Albdah AA et al.: The impact of drug-induced sleep endoscopy on therapeutic decisions in obstructive sleep apnea: a systematic review and meta-analysis. Cureus 2019; 11(10): e6041 ● Borowiecki B et al.: Fibro-optic study of pharyngeal airway during sleep in patients with hypersomnia obstructive sleep-apnea syndrome. Laryngoscope 1978; 88: 1310 ● Carrasco-Llatas M et al.: Drug-induced sleep endoscopy: technique, indications, tips and pitfalls. Healthcare 2019; 7(3): 93 ● Croft CB, Pringle M: Sleep nasendoscopy: a technique of assessment in snoring and obstructive sleep apnoea. Clin Otolaryngol Allied Sci 1991; 16(5): 504-9 ● De Vito A et al.: European position paper on drug-induced sleep endoscopy: 2017 Update. Clin Otolaryngol 2018; 43(6): 1541-52 ● Heo SJ et al.: Time-dependent changes in the obstruction pattern during drug-induced sleep endoscopy. Am J Otolaryngol 2014; 35(1): 42-7 ● Kezirian EJ et al.: Drug-induced sleep endoscopy: the VOTE classification. Eur Arch Otorhinolaryngol 2011; 268(8): 1233-6 ● Li PJ et al.: The role of drug-induced sleep endoscopy with positive airway pressure titration in the individualized treatment of obstructive sleep apnea: a report of three illustrative cases. Nat Sci Sleep 2025; 17: 1769-75
Das könnte Sie auch interessieren:
„Auf die nächste Generation warten besondere Herausforderungen“
Wir sprachen mit Prim. Univ.-Prof. Dr. Gerd Rasp, Universitätsklinik für Hals-Nasen-Ohren-Krankheiten am Uniklinikum Salzburg, über seine Ziele als Präsident der HNO-Gesellschaft, ...
Pollenallergie: was uns 2026 blüht
Umwelt- und Klimaveränderungen verschärfen die Allergiesituation deutlich. Umso wichtiger sind verlässliche Daten zum Pollenflug, gut informierte Patient:innen und Behandler:innen sowie ...
10 Jahre TORS am Ordensklinikum Linz: onkologische und funktionelle Ergebnisse
Die transorale roboterassistierte Chirurgie bietet bei kleinen bis mittelgroßen Tumoreingriffen und in speziellen anatomischen Regionen aufgrund der übersichtlichen Resektionstechnik und ...
_Maximilian%20Hartl.jpg)
%20durchgef%C3%BChrt.jpg)