Die Rolle der zytoreduktiven Prostatektomie im oligometastasierten Setting
Autor:
Univ.-Prof. Dr. Wolfgang Horninger
Universitätsklinik für Urologie
Medizinische Universität Innsbruck
E-Mail: wolfgang.horninger@i-med.ac.at
Der Terminus Oligometastasen wurde erstmals 1995 im „Journal of Clinical Oncology“ verwendet. In Bezug auf das Prostatakarzinom gibt es bis heute keine einheitlich gültige Definition. Sieht man in die EAU-Leitlinien, so erkennt man rasch, dass auf die operative Therapie des oligometastasierten Prostatakarzinoms (PCa) nicht wirklich eingegangen wird.
Keypoints
-
In den DGU-Leitlinien wird ein oligometastasiertes PCa als ein Tumor mit max. 4 Knochenmetastasen ohne viszerale Metastasen definiert.
-
Die zytoreduktive Tumorchirurgie soll, wie auch in anderen Entitäten, das Überleben verlängern und lokale Spätkomplikationen vermeiden.
-
Retrospektive Daten zeigen einen Vorteil für die RP gegenüber anderen Therapiemodalitäten.
-
Derzeit gibt es nach den DGU-Leitlinien keine hinreichende Evidenz für die RP im oligometastasierten Setting.
-
Für selektionierte Patienten kann die RP ein individueller Heilversuch sein.
Auf der Suche nach einer Definition des oligometastasierten Prostatakarzinoms wird man in den S3-Leitlinien der Deutschen Gesellschaft für Urologie (DGU) fündig: „Unter einem oligometastasierten Prostatakarzinom wird in dieser Leitlinie ein Tumor mit maximal 4 in konventioneller Bildgebung (Skelettszintigrafie, CT oder MRT) nachweisbaren Knochenmetastasen ohne viszerale Metastasen verstanden.“ Die Zahl 4 als Grenze wurde aus rein pragmatischen Gründen auf Basis der Definitionen in der LATITUDE-, CHAARTED-, STAMPEDE- und der HORRAD-Studie festgelegt. In diesen Studien wurde meist eine konventionelle Bildgebung (CT, Knochenscan) verwendet. Ob diese Definition auch für die derzeit verwendete Blidgebung (PSMA-PET/CT) Gültigkeit hat, ist fraglich und eher mit „Nein“ zu beantworten.
Chirurgische Tumorreduktion
Von einer zytoreduktiven Tumorchirurgie erhofft man sich eine Verlängerung des tumorspezifischen Überlebens als auch ein verbessertes Ansprechen auf eine systemische Therapie. Grund zu dieser Annahme sind die Ergebnisse von klinischen Studien bei anderen Tumoren, wie dem Ovarialkarzinom, dem malignen Gliom, dem Kolorektalkarzinom und dem Nierenzellkarzinom, die einen entsprechenden Benefit nach chirurgischer Tumorreduktion zeigten. Eine weitere Prämisse der zytoreduktiven Tumorchirurgie ist die Vermeidung von lokalen Spätkomplikationen bei einem möglichen lokalen Progress.
Datenlage: retrospektive Studien
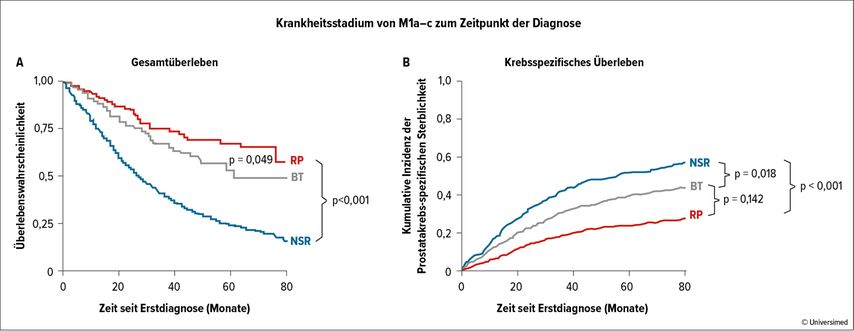
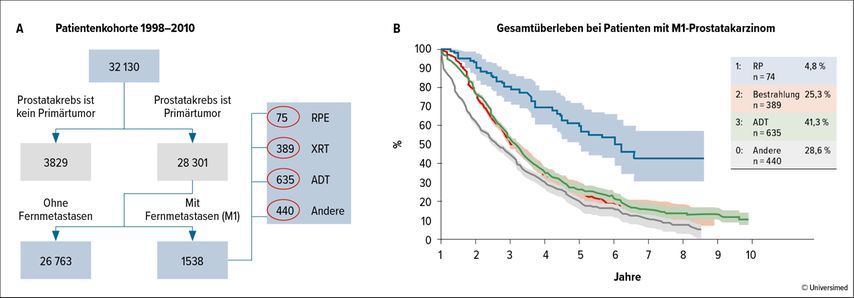
Culp et al. untersuchten 2014 auf Basis der SEER-Datenbank metastasierte PCa- Patienten (M1a–c), die entweder eine radikale Prostatektomie (RP), eine Brachytherapie (BT) oder keine chirurgische oder strahlentherapeutische Behandlung (NSR) erhielten. Bezüglich des Gesamtüberlebens als auch des karzinomspezifischen Überlebens zeigte sich ein Vorteil für die RP im Vergleich zu den anderen Therapiemodalitäten (Abb. 1). Ähnliche Ergebnisse zeigen die Daten aus dem Münchner Tumorregister aus den Jahren 1998–2010. Bei 74 von 1538 Patienten wurde eine operative Entfernung der Prostata bei initialer Metastasierung durchgeführt. Die Gruppe der operierten Patienten zeigte hierbei ein besseres 5-Jahres-Überleben mit 55% im Vergleich zu 21% in der Gruppe der Patienten, die nicht operiert wurde, p<0,01 (Abb. 2).
Abb. 1: Retrospektive Studie über den Benefit der Primärtumortherapie bei metastasiertem PCa (nach Culp et al., Eur Urol 2014)
Abb. 2: Rolle der radikalen Prostatektomie bei metastasiertem Prostatakrebs: Daten des Münchner Krebsregisters (nach Gratzke et al., Eur Urol 2014)
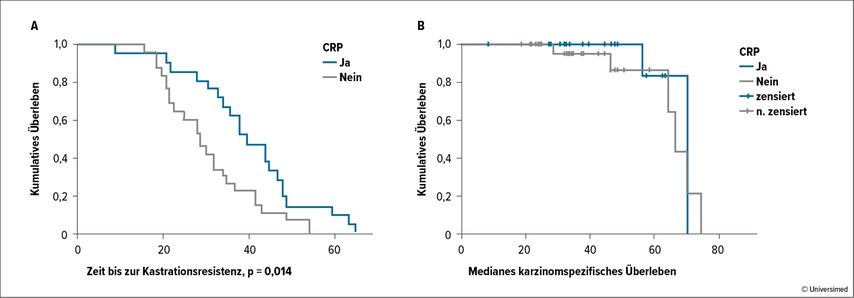
In einer Fallkontrollstudie evaluierten Heidenreich et al. 2015 die Machbarkeit einer zytoreduktiven RP bei Patienten mit geringer ossärer Metastasenlast (n=23, bildgebend resektabel, <3 Läsionen im Knochenscan, keine viszeralen Metastasen oder retroperitonealen Lymphknotenmetastasen, keine pelvinen Lymphknotenmetastasen >3cm, PSA <1,0ng/ml nach neoadjuvanter ADT). Die Vergleichsgruppe waren 38 PCa-Patienten, die eine ADT erhielten. Analysiert wurde u.a. die Zeit bis zur Kastrationsresistenz und das symptomfreie krebsspezifische Überleben. Die mediane Zeit bis zur Kastrationsresistenz betrug 40 vs. 29 Monate zugunsten der operierten Gruppe, in Bezug auf das mediane karzinomspezifische Überleben ergab sich kein klinisch signifikanter Unterschied (Abb. 3).
Abb. 3: Ergebnisse einer Machbarkeits- und Fallkontrollstudie: zytoreduktive radikale Prostatektomie bei Patienten mit PCa und geringvolumigen Skelettmetastasen (nach Heidenreich et al., J Urol 2015)
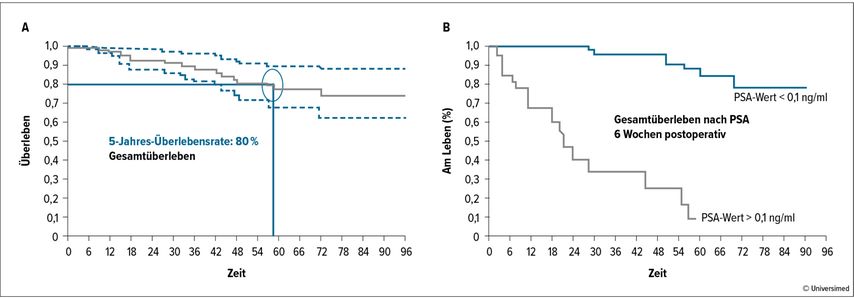
In einer 2018 erschienenen multizentrischen Nachfolgestudie wurden 113 Patienten mit identen Einschlusskriterien wie in der 2015 publizierten Studie in Hinblick auf Komplikationsraten, Gesamtüberleben und Gesamtüberleben in Abhängigkeit vom ersten postoperativen PSA 6 Wochen nach RP evaluiert (Abb. 4). In der Konklusion dieser Studie heben die Autoren eine sehr gute 5-Jahres-Überlebensrate von 80% sowie geringe operationsbedingte Komplikationsraten und ein gutes funktionelles Outcome hervor.
Abb. 4 : Zytoreduktive radikale Prostatektomie bei Männern mit Prostatakrebs und Skelettmetastasen (nach Heidenreich et al., Eur Urol Oncol 2018)
Datenlage: prospektive Studien
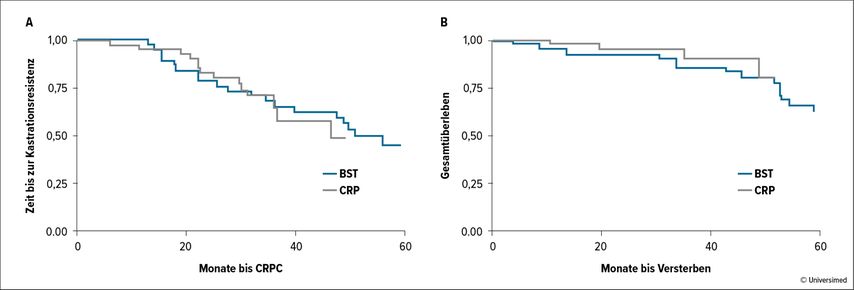
Steuber et al. untersuchten in einer prospektiven Fallkontrollstudie 2 Patientenkollektive: Gruppe 1 bestand aus 43 PCa-Patienten; die Daten wurden prospektiv aus der Martini-Klinik-Datenbank (n=11) und aus der ProMPT-Studie (n=32) erhoben. Bei allen Patienten wurde zwischen 2008 und 2015 eine zytoreduktive RP an der Martini-Klinik durchgeführt. Die Einschlusskriterien waren wie folgt: 1–3 Knochenmetastasen zum Zeitpunkt der Diagnose, asymptomatische Patienten, keine viszeralen Metastasen, der Tumor musste resektabel (cT3) sein, PSA <150ng/ml, keine Radiatio auf Knochenläsion(en). Die Daten der Kontrollgruppe (n=40) stammten aus dem Kopenhagener PCa-Zentrum, die Einschlusskriterien waren wie in Gruppe 1 – die Patienten erhielten lediglich eine ADT. Es wurden die Zeit bis zur Kastrationsresistenz, das Gesamtüberleben sowie die lokoregionären Spätkomplikationen erhoben. Die Ergebnisse zeigten eine Reduktion der Komplikationen durch die radikale Prostatektomie (7,0 vs. 35%, p<0,01), jedoch keinen klinisch signifikanten onkologischen Benefit (Abb. 5). Die deutsche sog. g-RAMPP-Studie, eine multizentrische, prospektive, randomisierte Studie, die Patienten mit bis zu 5 Knochenmetastasen untersuchte, wurde leider aufgrund der schleppenden Rekrutierung frühzeitig geschlossen. Zwei weitere prospektive, randomisierte Studien laufen. Erste Resultate werden erst in den kommenden Jahren erwartet. Zusammenfassend kann festgehalten werden, dass es einige retrospektive Studien, die einen Benefit für die zytoreduktive RP im oligometastatischen Stadium zeigen, gibt. Diese Studien sind aber aufgrund des hohen Verzerrungsrisikos (Bias) nur sehr beschränkt aussagekräftig: Nur die „besten“ Patienten und die, die auf eine Hormontherapie gut ansprachen, wurden operiert. Im Umkehrschluss können uns diese Daten aber Hinweise geben, welche Patienten möglicherweise von einer Operation profitieren. Es gibt keine prospektiven Studiendaten, die einen onkologischen Benefit zeigen. Somit ist nach den derzeit gültigen S3-Leitlinien der DGU die RP als Therapieoption im oligometastatischen Setting nicht hinreichend mit Evidenz belegt. Ein positiver Effekt auf mögliche Spätkomplikationen ist sehr wahrscheinlich. Für mich ist die zytoreduktive Prostatektomie im oligometastasierten Setting ein individueller Heilversuch für sehr selektionierte Patienten, die nur im multimodalen Setting Sinn macht.
Abb. 5: Prospektive Fallkontrollstudie: Einfluss der zytoreduktiven Prostatektomie auf die Prognose bei Prostatakrebspatienten mit geringvolumigen Knochenmetastasen (nach Steuber et al., Eur Urol 2017)
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Korrelation von Stoffwechselmetaboliten mit bildmorphologischen, genetischen und biologischen Markern bei Verdacht auf ein Prostatakarzinom
Das Prostata-spezifische Antigen (PSA), die multiparametrische Magnetresonanztomografie (mpMRT) der Prostata und seltener noch der Prostate-Cancer-Antigen-3-Test (PCA-3) haben sich als ...
Active Surveillance beim Low-Risk-PCa: was uns Studien wirklich lehren
Active Surveillance (AS) bei Prostatakarzinom gewinnt unter den Ärzt:innen zunehmend an Akzeptanz. Patienten wünschen sich vermehrt Informationen dazu, um qualifiziert entscheiden zu ...
Klassifikationssysteme für intraoperative Komplikationen in der Urologie
Intraoperative Komplikationen gehören zum chirurgischen Alltag, deren systematische Erfassung ist jedoch in der Urologie nach wie vor lückenhaft. Vorhandene Klassifikationssysteme werden ...