Algorithmus zur Augenlidrekonstruktion
Autor:innen:
Prof. Dr.med. Martin D. Haug
Dr.med. Loraine Kouba
Abteilung für Plastische, Rekonstruktive, Ästhetische und Handchirurgie
Universitätsspital Basel
E-Mail: martin.haug@usb.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Augenlidrekonstruktion sowohl am Ober- wie auch am Unterlid ist ein komplexer plastisch-chirurgischer Eingriff, nicht zuletzt auch wegen der unbedingten Notwendigkeit der Funktionserhaltung.
Keypoints
-
Suffiziente Kenntnis der Anatomie erforderlich
-
Defektanalyse und Erstellung eines defektangepassten funktionell-ästhetischen Rekonstruktionskonzeptes
-
Suffizientes postoperatives Management
-
Cave: Warnzeichen für ein retrobulbäres Hämatom (0,04%) erkennen und sofortige Revision auch im Verdachtsfall
Häufigste Ursache für Defekte in diesem Bereich ist die Entfernung von bösartigen Tumoren. Viel seltener sind kongenitale Fehlbildungen, Trauma, Bestrahlung, Verbrennung oder ästhetische Voroperation.
Die Anatomie am Lidapparat ist charakterisiert durch eine Vielzahl eng beieinanderliegender, unterschiedlicher Strukturen, die es zu erhalten oder aber zu rekonstruieren gilt. Die dezidierten Kenntnisse dieser Anatomie sowie der ästhetischen wie funktionellen Untereinheiten am Lidapparat stellen eine Grundvoraussetzung dar für die Erarbeitung eines individualisierten Konzeptes sowie die erfolgreiche Rekonstruktion an den Augenlidern.
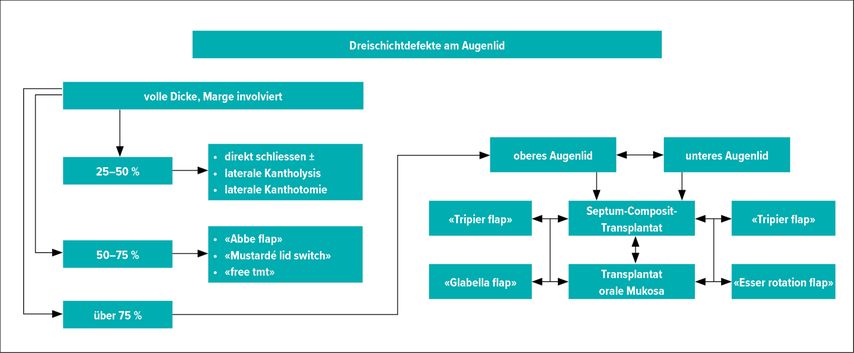
Abhängig von der Lokalisation und Ausdehnung des Defektes kommen ganz unterschiedliche rekonstruktive Verfahren zum Zuge.
Wir zeigen einen Algorithmus auf, der helfen soll, die unterschiedlichen Rekonstruktionstechniken mit dem jeweiligen Defektin Einklang zu bringen.
Topografie und funktionelle Anatomie des Lidapparates
Topografie
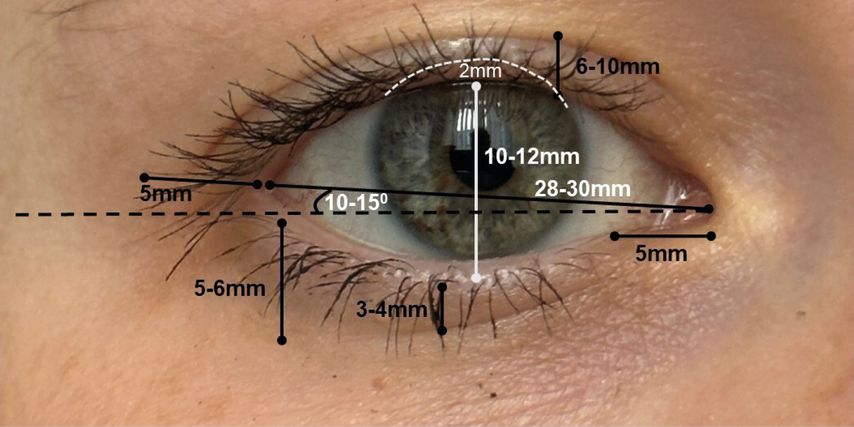
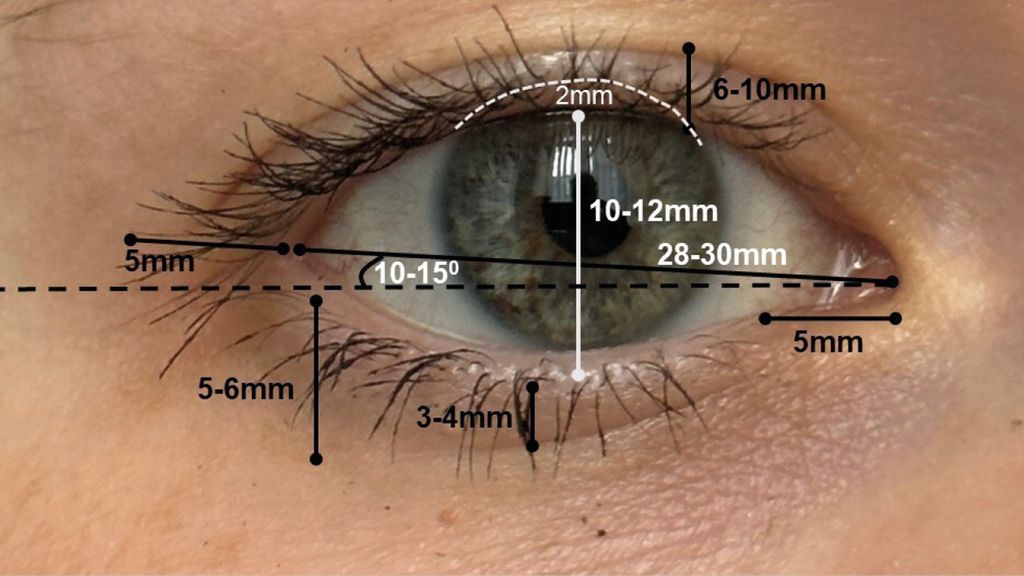
Wichtige Landmarken am Lidapparat sind die mediale Kommissur (MK) mit medialem Epikanthus (ME), die laterale Kommissur (LK) und der laterale Epikanthus (LE). ME und LE stellen die mediale und laterale Vereinigung des Ober- und Unterlids dar. Weiterhin findet sich am Oberlid die obere Umschlagsfalte (OUF), welche relevant ist in Bezug auf die Positionierung von Inzisionen respektive Narben (siehe Abb. 1).
In Zusammenhang mit den wichtigen topografischen Gegebenheiten an den Lidern ist die Kenntnis diverser Masse unerlässlich (siehe Abb. 1).
-
Abstand des Augeninnenwinkels zum Tränenpünktchen (5mm)
-
Abstand des Unterlidrandes zum Sulcus palpebralis inferior (medial 3–4mm und lateral 5–6mm)
-
Neigung der Lidachse (10–15°)
-
Palpebrale Breite (28–30mm)
-
Lidspaltenbreite (10–12mm) mit Bedeckung des Limbus superior um 2mm
-
Abstand der Oberlidkante zur Oberlidfalte (6–10mm)
-
Abstand des Tränenpünktchens zum Augeninnenwinkel (Epikanthus medialis, 5mm)
-
Abstand des Augenaussenwinkelszum Orbitarand (5mm)1,2
Funktionelle Anatomie
Die Haut der Lider ist die dünnste am menschlichen Körper, mit einer Dicke von 0,5–0,7mm. Die gute Wundheilung und die Bildung von günstigen Narben sind nicht zuletzt dieser Tatsache zu verdanken, wie auch der sehr guten Durchblutung der gesamten Region.
Direkt unter der Haut findet sich der Musculus orbicularis oculi, welcher sich zirkulär um das Auge herum ausbreitet. Es handelt sich hierbei um einen Muskel mit unterschiedlichen Anteilen, der Pars orbitalis, Pars praetarsalis und praeseptalis. Die orbitalen Anteile des M. orbicularis funktionieren als Wangenheber («cheek raiser»), die palpebralen Anteile als Lidstraffer («lid tightener»).
Das orbitale Septum als nächsttiefere Schicht verhindert einen Prolaps des orbitalen Fettgewebes und dient als Barriere (Infekt, Hämatom). Der Lidapparat wird durch das laterale und mediale palpebrale Ligament am Periost fixiert.
Schichten am Lid
Oberlid
-
anteriore Lamelle (Haut, M. orbicularis oculi)
-
posteriore Lamelle mit dem M. levator palpebrae superior. Müller’scher Muskel der kompakten Bindegewebsplatte, Tarsus und schliesslich Konjunktiva
Unterlid
-
anteriore Lamelle (Haut, M. orbicularis oculi)
-
posteriore Lamelle (Septum orbitale, Tarsus, Konjunktiva, kapsulopalpebrale Faszie)
Trotz der anatomisch gesehen zweiSchichten muss funktionell und hinsichtlich der Rekonstruktion ein dreischichtiger Bauder Lider (äusseres Lining, Stabilität, inneres Lining)antizipiert werden. Ein Defekt, welcher die vordere und hintere Lamelle betrifft, erfordert daher eine dreischichtige Rekonstruktion für ein optimales funktionelles Resultat.
Die Tränendrüse sitzt in der Fossa des Os frontalis und produziert die Tränenflüssigkeit zur Befeuchtung der Konjunktiva, welche entlang der Lidkante des Unterlides durch die wellenförmige Bewegung beim Lidschluss medialwärts befördert wird hin zum oberen und unteren Tränenpünktchen (Papilla lacrimalis) mit Abfluss über den Tränengang in die Nase.
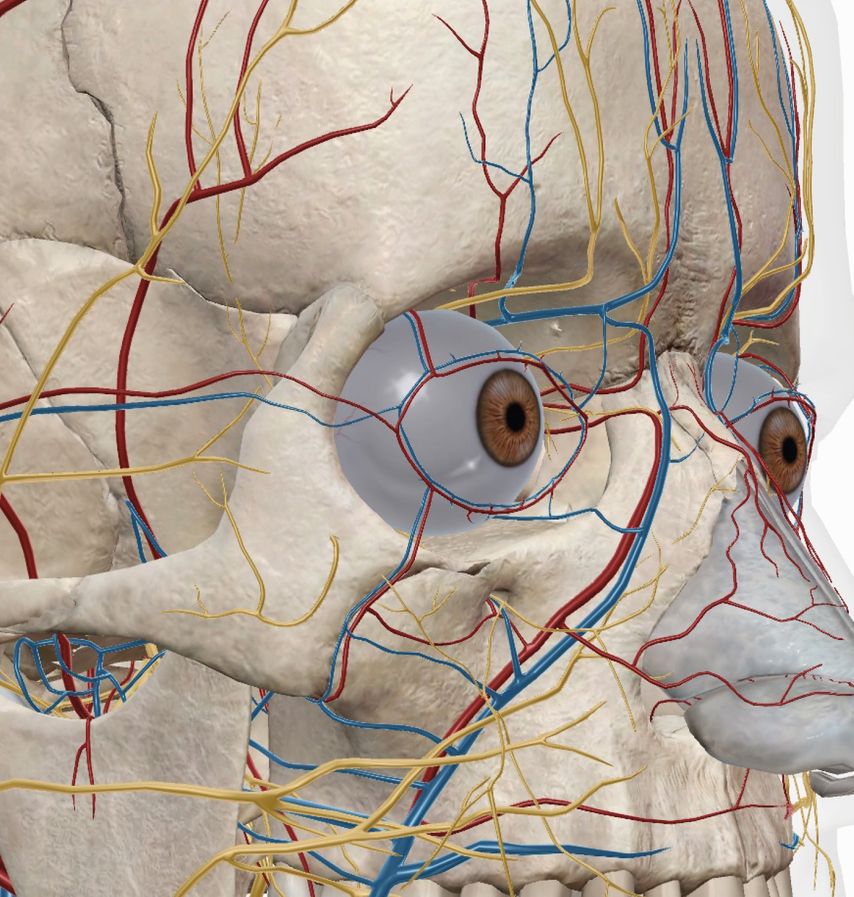
Die Durchblutung am Augenlid erfolgt über die A. palpebralis medialis superior et inferior und die A. palpebralis lateralis, die über eine obere und untere periphere Gefässarkade kommunizieren und die obere und untere marginale (Lidkanten-)Gefässarkade bilden. Gespeist wird dieses sehr gut vernetzte System aus der A. zygomaticoorbitalis lateral sowie medial aus der A. angularis und A. supratrochlearis (siehe Abb. 2).1,2
Abb. 2: Die Durchblutung am Augenlid erfolgt über die A. palpebralis medialis superior et inferior und die A. palpebralis lateralis
Rekonstruktive Prinzipien am Augenlid und Algorithmus
Das Ziel der Rekonstruktion ist
-
die korrekte Position insbesondere der Unterlidkante,
-
ein vollständiger Lidschluss,
-
ein ungestörtes Sichtfeld,
-
ein erhaltener Tränenfluss respektive Transport sowie
-
eine ästhetisch-ansprechende Erscheinung des rekonstruierten Lides.
Präoperativ erfolgen die exakte Analyse des Defektes in Bezug auf Lokalisation, Ausdehnung und Tiefe des Defektes sowie der Miteinbezug weiterer Strukturen wie Lidkante Ober- und Unterlid, medialer oder lateraler Epikanthus und Abflusswege des Tränensystems. Von Relevanz sind auch das Patientenalter (Laxizität der Lider) und der Zustand des kontralateralen Lides.
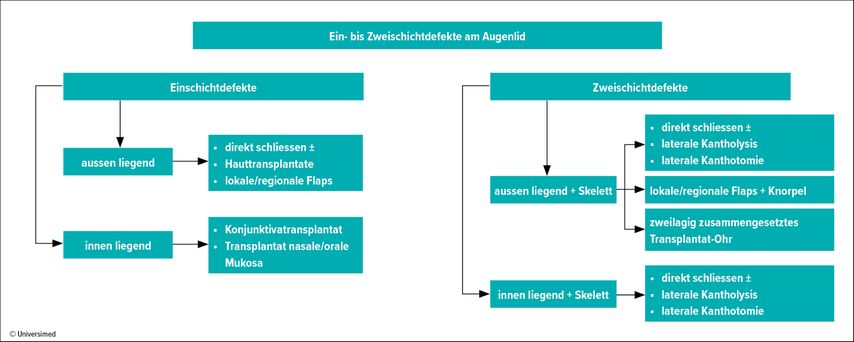
Abhängig von dem oben Genannten kommen ganz unterschiedliche rekonstruktive Verfahren zum Zuge. Diese folgen grundsätzlich dem Prinzip der funktionell ein-, zwei- oder dreischichtigen Rekonstruktion bei anatomisch ein- oder zweischichtigen Defekten. Das heisst:Liegt ein anatomisch zweischichtiger, also allschichtiger Defekt vor, so bedarf es für die Rekonstruktion eines dreischichtigen Konzepts mit der Herstellung des äusseren Linings (Haut), des inneren Linings (Konjunktiva) und der Schaffung einer ausreichenden Stabilität in Form einer mittleren Schicht.
Bei Miteinbezug des Tränenabflusssystems (Punctum lacrimale, Tränengang, Saccus lacrimalis), insbesondere bei tumorbedingten Defekten, sollte schon vor der Tumorresektion eine Schienung mitgeeignetem Punktionsset (Punktionskanüle mit Silikonschlauch) erfolgen, um hier eine Regeneration der Abflusssysteme zu ermöglichen.3,4
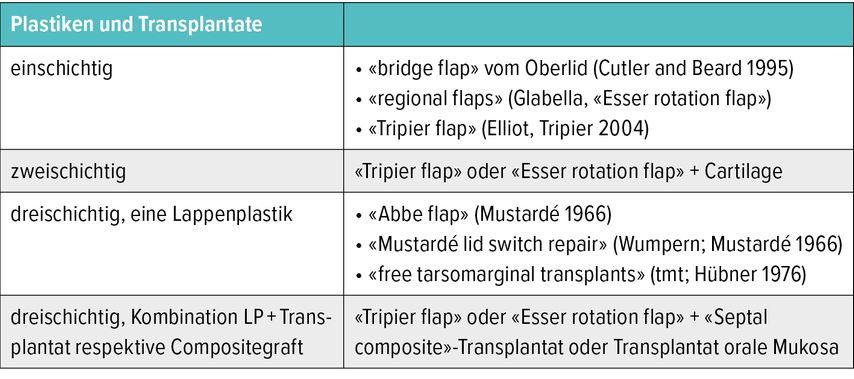
Eine Vielzahl von Lappenplastiken, Transplantaten sowie deren Kombination wurde beschrieben, in diesemBeitrag werden einige aufgeführt (Tab. 1).5–8
Die jeweiligen Algorithmen schlagen bei unterschiedlicher Defektkonstellation einen Entscheidungspfad vor, hinführend zu einer geeigneten Rekonstruktionstechnik.
Postoperatives Management
-
Sofortige konsequente Kühlung für 2–3 Tage
-
Oberkörperhochlagerung
-
Blutdruck
-
-Kontrolle
-
Befeuchtung der Konjunktiva
-
Antibiose oral bis Tag 3
Literatur:
1 Howard G et al.: Ophthalmology (4th ed.). Elsevier Health Sciences 2013: 1268 2 Fratila A et al.: Bildatlas Lidchirurgie. KVM – Der Medizinverlag 2014 3 Mustardé JC: [Reconstruction of the eyelid]. Minerva Chir 1967; 22(17): 933-42 4 Mustardé JC: New horizons in eyelid reconstruction. Int Ophtalmol Clin 1989 29(4): 237-46 5 Cutler NL, Beard C: A method for partial and total upper lid reconstruction. Am J Ophthalmol 1955; 39(1): 1-7 6 Elliot D, Britto JA: Tripier’s innervated myocutaneous flap 1889. Br J Plast Surg 2004; 57(6): 543-9 7 Mustardé JC: Repair and reconstruction in the orbital region. Williams & Wilkins 1966 8 Hübner H: [Closure of eyelid defects by transplantation of lid margin and tarsus (author’s transl)]. Klin Monbl Augenheilkd 1976; 168(05): 677-82
Das könnte Sie auch interessieren:
Filler sicher injizieren
Filler haben es zurzeit schwer. Gerade in der Laienpresse wird kritisch über sie berichtet (z.B. ARD/WDR: „Markt“ vom 16.10.2024). Dabei sind Filler – hier vor allem die ...
Narbenbehandlungen und Korrektureingriffe in der Praxis
Sowohl symptomatische und funktionell einschränkende Narben als auch ästhetisch störende und die Lebensqualität beeinträchtigende Vernarbungen machen eine differenzierte Narbentherapie ...
Optimierung des direkten Brauenliftings
Ein direkter Brauenlift bietet oft die präziseste und langfristigste Lösung, wenn es darum geht, eine abgesunkene Braue ästhetisch anzuheben. Gerade bei asymmetrischen oder künstlich ...