
Ernährung in der Psychiatrie als Therapieoption?
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Laut WHO gehören psychische Erkrankungen mit global 792 Millionen Betroffenen zu den häufigsten Erkrankungen unserer Zeit. Trotzdem verstehen wir psychische Erkrankungen heutzutage kaum besser als in den 1980er-Jahren und haben in den letzten Jahren kaum bedeutende psychopharmakologische Fortschritte verzeichnen können. Vor diesem Hintergrund entsteht ein immer stärkeres gesellschaftliches Bewusstsein, dass auch ein gesunder Lebensstil einschließlich einer gesunden Ernährung heilsame Einflüsse auf die psychische Gesundheit haben kann.
Keypoints
-
Im Darm lebende Bakterien (Darmmikrobiom) können über die Darm-Gehirn-Achse psychische Symptome beeinflussen.
-
Binnen weniger Tage kann das Darmmikrobiom durch eine Ernährungsumstellung verändert werden.
-
Als vorteilhaft zur Prävention und Behandlung von Depressionen gilt die mediterrane Diät, also eine Diät reich an Gemüse, Obst und ungesättigten Fettsäuren.
-
Ernährungsberatung sollte als biologischer Faktor ins biopsychosoziale Behandlungsmodell von PatientInnen mit psychischen Erkrankungen integriert werden.
Rückblick: Von Hippokrates zum Darmmikrobiom
Etwa 400 vor Christus gab Hippokrates von Kos Patienten, welche an der sogenannten „schwarzen Galle“ – dem damaligen Ausdruck für niedergeschlagene und gedrückte Stimmung – litten, sonderbare Ratschläge: Diese sollten eine große Vielfalt an Obst und Gemüse verzehren, auf harten Brettern schlafen und so oft wie möglich nackt durch die Wälder laufen.Heutzutage wissen wir, dass Hippokrates mit einigen seiner Lehren überraschend richtig lag. Unter anderem, weil wir im letzten Jahrzehnt eine bedeutend größere Einsicht in die Bakterien gewonnen haben, welche in und auf uns wohnen.
Der menschliche Gastrointestinaltrakt ist die Heimat einer immens vielfältigen Kollektion von Mikroorganismen. Das genetische Material der im Darm lebenden Bakterien, Viren, Protozoen, Pilzen und Archaeen wird als Darmmikrobiom bezeichnet. Auch nach neueren, konservativeren Schätzungen ist die Anzahl der Bakterien im menschlichen Körper mit 3,8x 1013 noch immer größer als die Anzahl menschlicher Zellen. Heutzutage ist es kostengünstig und in relativ kurzer Zeit möglich, durch Sequenzierungsmethoden die individuelle Mikrobiomzusammensetzung zu ermitteln.1 Das Mikrobiom dient zur Gesunderhaltung, unter anderem indem es Energie aus der Nahrung bereitstellt, das Immunsystem schult und die Darmbarriere schützt. Ebenso werden einige wichtige Vitamine (wie zum Beispiel Vitamin K, Vitamine der B-Gruppe wie Biotin, Cobalamin, Folsäure, Nikotinsäure, Pantothensäure, Thiamin), kurzkettige Fettsäuren und sogar Neurotransmitter wie Serotonin von Darmbakterien synthetisiert.2
Auch psychische Vorgänge könnten mit dem Darmmikrobiom in Zusammenhang stehen: So findet man Veränderungen der inneren bakteriellen Artenvielfalt bei PatientInnen mit psychischen Erkrankungen wie Depressionen oder Angsterkrankungen.
Darm-Gehirn- Achse: ein bidirektionales Kommunikationssystem
Laut Prognosen der WHO sollen schon dieses Jahr psychische Erkrankungen zu den weltweit häufigsten Erkrankungen zählen, für einige psychische Erkrankungen wie die Anorexia nervosa gibt es zudem keine zugelassenen und nachweislich wirksamen psychopharmakologischen Therapien. Zudem zeigen 15–30 Prozent der depressiven PatientInnen eine Therapieresistenz.3 Nur ein Drittel dieser PatientInnen erreicht eine Vollremission und viele der psychopharmakologischen Therapieansätze verursachen Nebenwirkungen, welche dazu führen, dass bis zu 50% der PatientInnen die medikamentöse Therapie vorzeitig beenden.4Das Darmmikrobiom und Interventionen, welche auf Veränderungen des Darmmikrobioms abzielen, haben sich deshalb in den letzten Jahren zu einem „hot topic“ in der psychiatrischen Forschung etabliert, mit dem Ziel, die biologischen Grundlagen für neue Therapieansätze zu schaffen. Pionierarbeiten unserer Arbeitsgruppe an der Medizinischen Universität Graz konnten zeigen, dass PatientInnen mit psychischen Erkrankungen wie Anorexia nervosa5 und bipolarer affektiver Störung6 Veränderungen des Darmmikrobioms aufweisen und dass Ernährung sowohl das Mikrobiom als auch die Darmbarriere beeinflussen und somit entzündliche Vorgänge beeinflussen kann.7
Die Diversität und die individuelle Zusammensetzung von Darmbakterien beeinflussen die Darm-Gehirn-Kommunikation über die sogenannte Mikrobiota-Darm-Gehirn-Achse (MDGA). Die MGDA bildet ein bidirektionales Kommunikationssystem zwischen Darm und Gehirn, welches Einfluss auf neuronale, immunologische und endokrine Prozesse nimmt (Abb. 1). Die innere Bakterienzusammensetzung gleicht einem biologischen „kollektiven Unbewussten“ und ist durch äußere und innere Einflüsse (Ernährung, Stress, Inflammation) dramatisch veränderbar.8 Ein Hauptakteur der Darm-Gehirn-Achse ist der sogenannte Vagusnerv, welcher sich als 10. Hirnnerv wie ein Stethoskop über alle inneren Organe legt. Er verbindet die Peripherie mit dem zentralen Nervensystem und ist essenziell für die Regulation von entzündlichen Vorgängen im Organismus.9
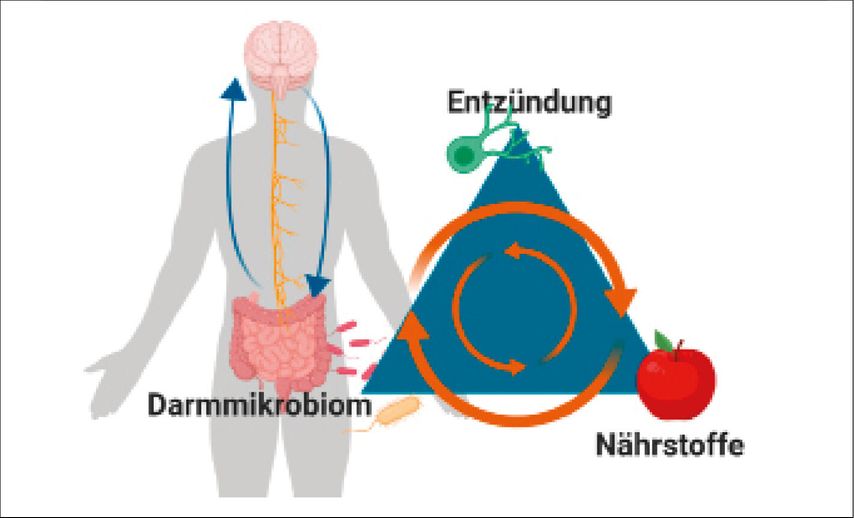
Abb. 1: Darm-Gehirn-Achse und Interaktion von Nährstoffen, Darmmikrobiom und Entzündung. (Grafik erstellt mit biorender.com)
Interessanterweise werden bei Stress und auch bei Depressionen häufig erhöhte Entzündungswerte gefunden, welche mit Veränderungen des Darmmikrobioms, der Darmbarriere und der Aktivität des Vagusnervs in Verbindung stehen. Wird der Vagusnerv im Tierexperiment durchtrennt, so können einige Probiotika (lebende Darmbakterien mit gesundheitsförderndem Effekt) nicht mehr wirken.10
Aus diesem Grunde wird eine Ernährungsweise, welche Entzündungen dämpft und antiinflammatorisch auf das Darmmikrobiom wirkt, bei psychischen Erkrankungen als potenzielle Intervention angesehen.
Mediterrane Diät – die Diät von Hippokrates
Ernährung hat einen bedeutsamen Einfluss auf das Darmmikrobiom. Nach einer Ernährungsumstellung sind bereits nach wenigen Tagen Veränderungen im Darmmikrobiom erkennbar. Damit der innere Bakterienkosmos funktioniert, sind die richtigen Nährstoffe essentiell. Diese werden jedoch häufig nur unzureichend zugeführt: Durch die Globalisierung und Industrialisierung haben sich der Lebensstil und die Lebensmittel drastisch verändert. Traditionelle Lebensweisen wurden in relativ kurzer Zeit durch einen von Fast Food, Fertigprodukten und mangelnder körperlicher Aktivität geprägten Lebensstil abgelöst. Dies wurde auch mit einer größeren Häufigkeit von Stress und Depressionen in Verbindung gebracht.11
Trotz einer fast unlimitierten Verfügbarkeit von Lebensmitteln in den Industrienationen werden häufig nährstoffarme, kalorienreiche und industriell erzeugte Lebensmittel konsumiert. Obwohl die Kalorienzufuhr dadurch beträchtlich ansteigt, fehlt es an Nährstoffen, sodass viele Menschen das Prädikat „überernährt und trotzdem mangelernährt“ erfüllen. Es fehlt besonders an den für das Nervensystem grundlegenden Nährstoffen wie Vitaminen aus dem B-Komplex (B1 und Pantothensäure), Folsäure, Zink und Magnesium.12,13 Auch ballaststoffreiche Nahrungsmittel wie Gemüse, Obst und Vollkornkost werden laut österreichischem Ernährungsbericht deutlich weniger häufig gegessen als empfohlen.13 Durch ein verändertes Darmmikrobiom leidet zudem auch die Kapazität der Nährstoffaufnahme über den Darm – der Teufelskreis ist somit komplett.
Die ältesten Menschen in Europa leben in Spanien und Italien. In diesen Ländern ist eine Ernährungsweise vorherrschend, die als „mediterrane Diät“ bezeichnet wird. Studien der letzten Jahre haben ergeben, dass eine mediterrane Diät nicht nur vor Herz-Kreislauf-Erkrankungen schützt, sondern auch mit besserer psychischer Gesundheit in Verbindung steht.14 Folgende Komponenten zeichnen eine mediterrane Diät aus: hohe Aufnahme von Gemüse, Obst, Früchten und Nüssen, Hülsenfrüchten, Vollkorn, Getreide, Fisch und ungesättigten Fettsäuren.15
Wenn man die mediterrane Diät in ihre einzelnen Bestandteile zerlegt, wird jedoch keine Einzelsubstanz offensichtlich, welche die positiven Effekte auf die psychische Gesundheit ausreichend erklärt.16 Während mit Einzelsubstanzen in Nahrungsergänzungsmitteln (bis auf Vitamin D und Omega 3) keine bedeutsame Verbesserung depressiver Symptome zu erreichen war, zeigte eine rezente Arbeit aus Frankreich, dass depressive Symptome von älteren ProbandInnen nach zwei Monaten einer gesunden Mischkost, reich an Polyphenolen, Ballaststoffen, ungesättigten Fettsäuren und Antioxidanzien, abnahmen.17 Eine randomisiert-kontrollierte Studie bei Depression zeigte ebenso eine Verbesserung der Symptome in der Ernährungs-Interventions-Gruppe.18
Ausblick
Derzeit befinden sich PsychiaterInnen, PharmakologInnen, MikrobiomexpertInnen, PsychologInnen und ErnährungswissenschafterInnen in unserer jungen, multidisziplinären Arbeitsgruppe. Gerade durch die interdisziplinäre Vernetzung können neue Sichtweisen erlangt werden und diese sowohl der Forschung als auch der PatientInnenversorgung zugutekommen.
Unsere gemeinsame Vision ist es durch solide Grundlagenforschung die neue Disziplin „Nutritional Psychiatry – Ernährungsmedizin in der Psychiatrie“ zu stärken und rezente Erkenntnisse in Ausbildung und Lehre zu verankern. Seit 2018 gibt es unser freies Wahlfach „Nutritional Psychiatry, Darmmikrobiom und Bauchhypnose“ an der Medizinischen Universität Graz, wo wir wichtige ernährungsmedizinische Erkenntnisse an Studierende weitergeben, um in Zukunft eine integrative ernährungsmedizinische Versorgung von PatientInnen mit psychischen Erkrankungen sicherzustellen. Damit sind wir die erste Universität in Europa, welche Ernährungsmedizin im Kontext psychischer Erkrankungen lehrt.
Viele positive Rückmeldungen unserer Studierenden sowie unsere rezente Auszeichnung mit dem „Hasiba-Preis für Lehre in der Medizin“ zeigen, dass wir mit diesem Thema am Puls der Zeit sind und diese wichtige Subdisziplin weiter erschlossen und universitär gelehrt werden muss. Aus diesem Grunde führen wir gerade weltweit eine Umfrage zum Thema „Nutritional Psychiatry“ mit bislang über 800 TeilnehmerInnen (PsychiaterInnen und PsychologInnen) durch, in der Fragen zum Ausbildungsstand und zum Thema Ernährungsinterventionen in der psychiatrischen Versorgung gestellt werden. Da diese Umfrage noch läuft, dürfen wir Sie herzlich einladen, teilzunehmen (den Link finden Sie in Abb. 2). Basierend auf den Antworten der TeilnehmerInnen wollen wir Lehrkonzepte für die Ausbildung von Studierenden sowie für die Facharztausbildung entwerfen.
Hatte Hippokrates also recht? Ja! Eine mediterrane Diät, wie sie damals schon im alten Griechenland üblich war, könnte gemeinsam mit körperlicher Bewegung dazu beitragen, sich vor psychischen Erkrankungen wie Depressionen zu schützen, und könnte im Sinne des biopsychosozialen Modells ergänzend zu Psychopharmaka und Psychotherapie als praktische Behandlungsform angewendet werden.
Autorin:
Priv.-Doz. DDr. Sabrina Mörkl
Leiterin der Arbeitsgruppe „Nutritional Psychiatry – Ernährungsmedizin in der Psychiatrie“
Univ.-Klinik für Psychiatrie und psychotherapeutische Medizin
LKH Universitätsklinikum Graz
E-Mail: sabrina.moerkl@medunigraz.at
Literatur:
1 Streit WR, Schmitz RA: Metagenomics–the key to the uncultured microbes. Curr Opinion Microbio 2004; 7: 492-8 2 Rowland I et al.: Gut microbiota functions: metabolism of nutrients and other food components. Europ J Nutrition 2018; 57: 1-24 3 Klesse C et al.: Evidenzbasierte Psychotherapie der Depression. Psychotherapeut 2010; 55: 247-63 4 Sansone RA, Sansone LA: Antidepressant adherence: are patients taking their medications? Innov Clin Neurosci 2012; 9: 41 5 Mörkl S et al.: Gut microbiota and body composition in anorexia nervosa inpatients in comparison to athletes, overweight, obese, and normal weight controls. Int J Eat Disord 2017; 50: 1421-31 6 Painold A et al.: A step ahead: Exploring the gut microbiota in inpatients with bipolar disorder during a depressive episode. Bipolar Disord 2019; 21: 40-9 7 Mörkl S et al.: Gut microbiota, dietary intakes and intestinal permeability reflected by serum zonulin in women. Eur J Nutr 2018; 57: 2985-97 8 Cryan JF, O’Mahony S: The microbiome–gut–brain axis: from bowel to behavior. Neurogastroenterology & Motility 2011; 23: 187-92 9 Fulling C et al.: Gut microbe to brain signaling: what happens in vagus. Neuron 2019; 101: 998-1002 10 Bravo JA et al.: Ingestion of lactobacillus strain regulates emotional behavior and central GABA receptor expression in a mouse via the vagus nerve. PNAS 2011; 108: 16050-5 11 Logan AC, Jacka FN: Nutritional psychiatry research: an emerging discipline and its intersection with global urbanization, environmental challenges and the evolutionary mismatch. J physiological anthropology 2014; 33: 22 12 Parker E et al.: America‘s nutrition report card: comparing WWEIA, NHANES 2007-2010 usual nutrient intakes to dietary reference intakes (384.2). The FASEB Journal. 2014; 28: 384-2
13 Rust P et al.: Österreichischer Ernährungsbericht 2017. Universität Wien und Bundesministerium für Gesundheit und Frauen 14 Munoz M-A et al.: Adherence to the Mediterranean diet is associated with better mental and physical health. Br J Nutr 2008; 101: 1821-7 15 Trichopoulou A et al.: Diet and overall survival in elderly people. BMJ 1995; 311: 1457-60 16 Schwingshackl L, Hoffmann G: Does a Mediterranean-type diet reduce cancer risk? Current Nutrition Reports 2016; 5: 9-17 17 Bourdel-Marchasson I et al.: Quality of life: psychological symptoms-effects of a 2-month healthy diet and nutraceutical intervention; a randomized, open-label intervention trial (RISTOMED). Nutrients 2020; 12(3): pii: E800. doi: 10.3390/nu12030800 18 Jacka FN et al.: A randomised controlled trial of dietary improvement for adults with major depression (the ‚SMILES‘ trial). BMC Medicine 2017; 15: 23 19 Sanchez-Villegas A et al.: Micronutrient intake adequacy and depression risk in the SUN cohort study. Eur J Nutr 2018; 57: 2409-19
Das könnte Sie auch interessieren:
Phytotherapie bei Angsterkrankungen und assoziierten Beschwerden
Pflanzliche Arzneimittel gewinnen immer mehr Bedeutung in der Psychiatrie. Insbesondere bei Angsterkrankungen und Depressionen stellen Phytotherapeutika eine sinnvolle Alternative zu ...
Machine Learning zur Verbesserung der Versorgung ausländischer Patient:innen
Die zunehmende Diversität aufgrund von Migration bringt spezifische Herausforderungen hinsichtlich Kommunikation, kultureller Deutung von Symptomen sowie institutioneller Strukturen mit ...
Stellungnahme zum Konsensus Statement Schizophrenie 2023
In dem Konsensus Statement Schizophrenie 20231 wurde die Sachlage zur Diagnostik und Therapie schizophrener Erkrankungen in 19 Kapiteln erarbeitet. Doch besteht im Bereich der ...



