Statische Hakenhalterungssysteme zur Effizienzsteigerung in der minimal invasiven Hüftendoprothetik
Autor:
Dr. Markus Wipperich
Hanusch-Krankenhaus Wien
Abteilung für Orthopädie und Traumatologie
(Vorstand: Prim. Priv.-Doz. Dr. Johannes Holinka)
E-Mail: ordination@ortho-wipperich.com
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Trotz ausgereifter minimal invasiver Verfahren bei der Implantation einer Endoprothese im Hüftgelenkbereich spielt die exakte Positionierung der Haken bei der Einstellung des OP-Gebietes eine entscheidende Rolle für Operationszeit, Implantatpositionierung, Blutverlust und Weichteiltrauma. Können moderne Halterungssysteme bei der endoprothetischen Versorgung entscheidende Vorteile für Operateur und Patient bringen?
Keypoints
-
Halterungssysteme können in Kombination mit der geeigneten Abdeckung sowohl die Operationszeit verringern als auch Zeit beim Abdecken einsparen.
-
Intraoperativ verursachte Weichteiltraumen können durch die Verwendung reduziert werden.
-
Postoperative laborchemische Entzündungsparameter werden nach ersten wissenschaftlichen Erkenntnissen reduziert.
-
Durch die Prozessoptimierung gestaltet sich der Arbeitsablauf im Operationssaal effizienter.
Die Implantation einer Hüfttotalendoprothese bzw. Hemiprothese zählt heutzutage zu den Standardeingriffen in der orthopädischen Chirurgie bzw. Traumatologie. In den letzten Jahrzenten steigt durch Zunahme der Lebenserwartung auch die Zahl der Patienten, die unter einer Arthrose des Hüftgelenks leiden und im Gesundheitswesen operativ behandelt werden.1,2 In Abhängigkeit von den verwendeten Implantaten, vom Materialaufwand und von der Operationsdauer steigen die Kosten, die bei der Implantation entstehen.
Der vordere Zugangsweg (DAA) ist dabei ein beliebtes minimal invasives Verfahren bei der Implantation einer Endoprothese im Bereich des Hüftgelenkes. Einerseits wird über diesen Zugangsweg die Versorgung von Patienten mit Schenkelhalsfrakturen vollzogen, andererseits die Implantation einer Totalendoprothese bei Coxarthrosepatienten durchgeführt. Wie die Literatur zeigt, bietet dieser muskelschonende Zugangsweg sehr gute Ergebnisse und ist auch ohne Verwendung eines Extensionstisches mittlerweile weit verbreitet.3–7
In den letzten Jahren konnte des Weiteren durch intraoperative Verwendung von Tranexamsäure eine signifikante Verbesserung der klinischen Ergebnisse und der Kosteneffektivität durch Reduktion des intraoperativen Blutverlustes erreicht werden.8
Nichtsdestotrotz ist aufgrund des zunehmenden finanziellen und personellem Ressourcenmangels im Gesundheitswesen das Bestreben groß, bei diesem Standardeingriff weitere Verbesserungen bei der Durchführung und in der Prozessoptimierung zu erzielen, um insgesamt eine Effizienzsteigerung zu erreichen und die dadurch entstehenden Kosten zu reduzieren. In den letzten Jahrzenten wurden für diesen Zweck Hilfssysteme entwickelt bzw. aus anderen chirurgischen Bereichen adaptiert, um sich an die veränderten Ressourcen in Zukunft besser anpassen zu können.
Die intraoperativ verwendeten Haken für die Einstellung des OP-Gebietes werden bei den meisten – aus der Viszeralchirurgie adaptierten – Systemen (Bookwalter® Retractor; Condor GoldLine® Retractor; Omni-Tract® Hip Retractor System, Spider Arm®) über einen Ring befestigt. Dieser Ring findet seinen Halt am OP-Tisch über einen Verlängerungsarm. Im Wesentlichen erleichtern diese Hilfssysteme die Einstellung des OP-Gebietes durch selbsthaltende Tätigkeit der diversen Müller- bzw. Hohmannhaken und können dadurch den Einsatz mindestens einer OP-Assistenz einsparen.9–11 Die Operationszeit unterscheidet sich bei Verwendung dieser Hilfssysteme im Vergleich zur konventionellen Methode, bei der zwei OP-Assistenzen anwesend sind, nicht signifikant.7 Beim intraoperativen Blutverlust zeigen sich ebenfalls gleichbleibende Werte.10–11
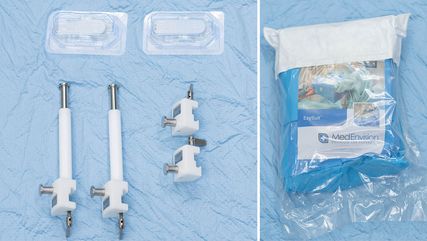
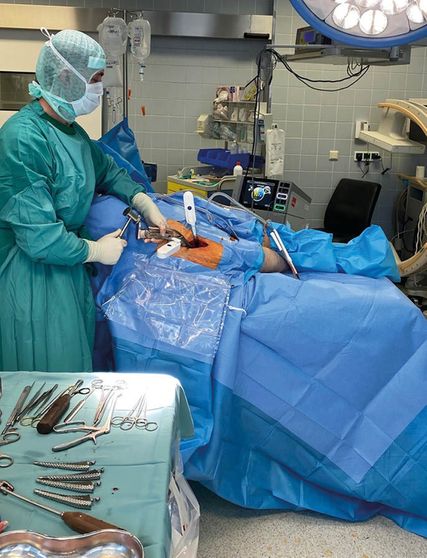
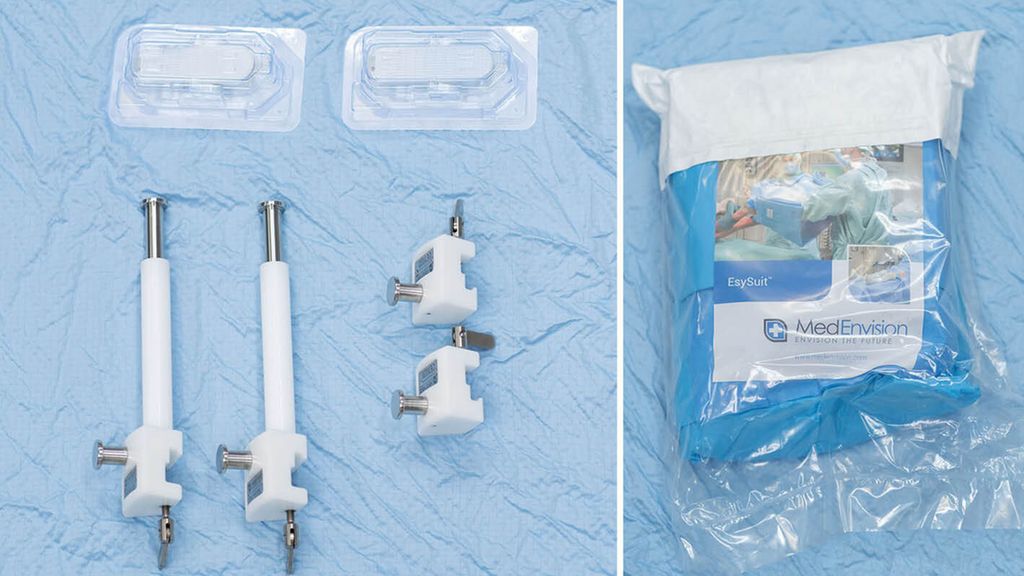
Abb. 1: Übersicht über die notwendigen Medizinprodukte (ESY Suit™, Gripper™, Säulen für den OP-Tisch)
Ein weiteres Hilfssystem bedient sich des Einsatzes eines einzelnen Hilfsarmes (Gaston®), welcher unterstützt durch Druckluft gesteuert und frei im Raum positioniert werden kann.12 Eine weiterentwickelte, bisher experimentelle Methode basiert auf einem robotergestützten Arm, der die Haken mit gleichbleibender Kraft in der Position hält.13
Assistenzleistungen im Operationssaal unterliegen, je nach Ausbildungsstand und Konzentrationsfähigkeit, einer großen Schwankungsbreite, wodurch häufigere Manöver zur Reposition der Haken intraoperativen Muskelschaden und eine Verlängerung der Operationsdauer bedingen. Eine neue Methode (ESY Solution™), welche in Belgien entwickelt wurde, versucht eine Effizienzsteigerung durch Standardisierung und Reduktion der Variablen im Operationssaal herbeizuführen. Der Workflow wird dadurch sowohl für den Operateur als auch für das gesamte OP-Personal vereinfacht. Wesentliche Elemente dieser Methode sind das Abdeckverfahren mit einem einzigen Abdecktuch (ESY Suit™) und die Selbsthalterungen für die verwendeten Haken (Gripper™) (Abb. 1).
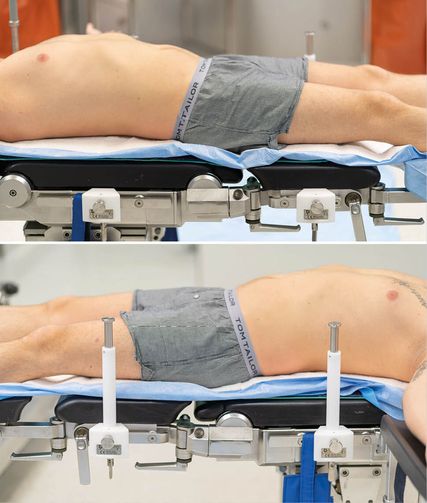
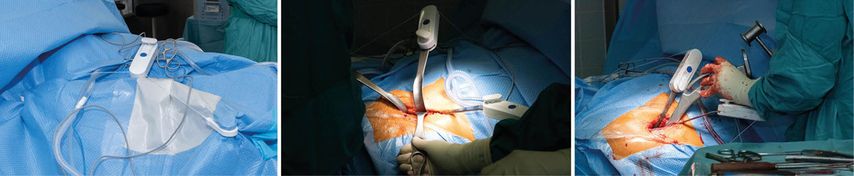
Bevor der Patient für die Operation steril abgedeckt wird, werden am Operationstisch vier Säulen montiert, jeweils zwei auf einer Seite (Abb. 2). Mit dem dafür konzipierten Abdecktuch kann nun das OP-Gebiet für die Operation vorbereitet werden, wobei die Abdeckung vergleichbar einer Hose über die unteren Extremitäten gestreift wird. Das auf der zu operierenden Seite entsprechende Folienfenster kann im Anschluss abgezogen und je nach Bedarf auf die gewünschte Hautoberfläche geklebt werden. Nach dem Abdecken werden nun auf den zuvor montierten Säulen die Halterungen über ein Seilsystem fixiert. Die Einmalprodukte können jeden konventionellen Haken aufnehmen und lassen sich sowohl frei im Raum bewegen als auch in jeglicher beliebigen Position fixieren, ohne dass dabei Veränderungen an der Montage vorgenommen werden müssen. Der Hakenzug, der dabei ausgeübt wird, ist abhängig von der Einstellung und der Muskelspannung, die auf den Haken wirkt (Abb. 3).
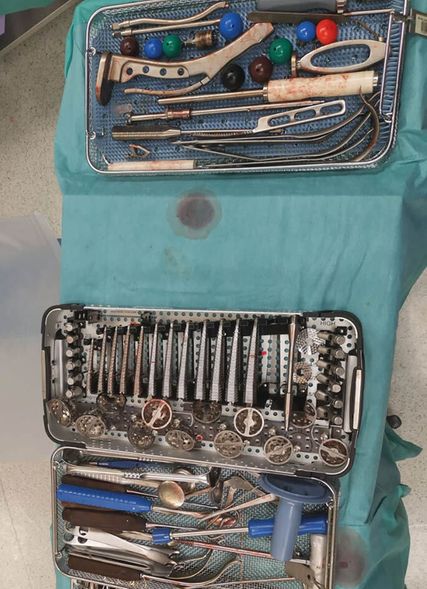
Ein weiterer Aspekt der Prozessoptimierung besteht in der Reduktion der verwendeten Instrumente, sowohl in Bezug auf die verwendeten Haken als auch bei den Instrumenten für die Pfannen- bzw. Schaftpräparation. Diese werden auf das Notwendigste reduziert (Abb. 4). Die Übersicht auf den Beistelltischen wird durch Reduktion des Materialaufwandes erleichtert, was einen Vorteil vor allem bei häufig wechselndem OP-Personal mit sich bringt.14 Als positiver Nebeneffekt können Kosten bei der Sterilisation eingespart werden.
Durch konstante Einstellung des OP-Gebiets müssen Haken nur selten repositioniert werden und die verbleibende Assistenz kann sich bei der Operation mehr auf das Wesentliche konzentrieren. Bei knappen Personalressourcen ist der Eingriff auch selbstständig alleine vom Operateur mit der OP-Pflege durchführbar.14 Aus unserer Sicht besteht darin ein bedeutender Vorteil bei der Versorgung von Schenkelhalsfrakturen mit reduzierter Dienstmannschaft, da Patienten unter gegebenen Umständen rascher mit einer Endoprothese versorgt werden können.
In der Literatur gibt es zahlreiche Arbeiten, die einen signifikanten Anstieg des Mortalitätsrisikos bei verzögertem Operationszeitpunkt belegen, wobei diese Thematik seit Jahren in der Literatur kontrovers diskutiert wird.15–18 Es gibt ebenfalls zahlreiche wissenschaftliche Arbeiten, die keinen Zusammenhang zwischen Operationszeitpunkt und Mortalitätsrisiko belegen.19–21 In der Literatur wird jedoch ein signifikanter Zusammenhang zwischen verzögertem Operationszeitpunkt und Hospitalisierungsdauer beschrieben.19,21,22 Generell wird eine Versorgung von Schenkelhalsfrakturen binnen 48h ab Trauma empfohlen.
Opsomer et al. berichten in ihrer wissenschaftlichen Arbeit unter Anwendung der orthostatischen Hakenpositionierung, in Kombination mit der dafür speziell entwickelten Abdeckung, und durch den reduzierten Instrumentenaufwand über kürzere Operationszeiten, einen geringeren CRP-Anstieg postoperativ, verminderten Muskelschaden am M. tensor fasciae latae,sowie verminderten intraoperativen Blutverlust und Einsparung bei der Anzahl an Assistenzen im Vergleich zur manuellen Hakenpositionierung. Die Operationszeit verringerte sich im Mittel um 20 Minuten bei in Ausbildung stehenden Ärzten, wobei der Eingriff selbstständig alleine mit einer OP-Assistenz ausgeführt wurde. Durch die erreichte Prozessoptimierung konnte die tägliche operative Fallzahl bei gleichzeitiger Einsparung sämtlicher Kosten und Reduktion des intraoperativen Personalaufwandes deutlich erhöht werden.14
Im Hanusch-Krankenhaus in Wien werden diese Halterungen (Gripper™) für die Hakenpostionierung, die Abdeckung (ESY Suit™) und das Konzept der beschriebenen Prozessoptimierung (ESY solution™) standardmäßig bei der Implantation einer Hemi- oder Totalendoprothese im Hüftgelenkbereich über den vorderen Zugangsweg (DAA) seit September 2020 eingesetzt. Die Erfahrungen, die wir bisher damit sammeln konnten, sind durchwegs positiv. Die intraoperativen Bedingungen konnten dadurch homogenisiert werden und das erleichtert den gesamten Workflow des OP-Personals unabhängig von Erfahrung und Ausbildungsstand. Das sterile Abdecken der Patienten gestaltet sich effizienter, wodurch sich die Kontaminationsgefahr des OP-Gebietes unserer Ansicht nach verringert. Dies lässt sich jedoch bisher nicht durch ein reduziertes Risiko für periprothetische Infektionen objektivieren. Der Instrumentenaufwand konnte deutlich reduziert werden, wodurch die assistierende Fachpflegekraft eine bessere Übersicht hat. Der intraoperative Assistenzbedarf verringerte sich bei jedem Eingriff um eine Person, bei endoprothetischen Versorgungen mit reduzierter Dienstmannschaft wurde der Eingriff ohne weitere ärztliche Assistenz vom Operateur selbstständig durchgeführt (Abb. 5). In Bezug auf die Verkürzung der Operationsdauer und den postoperativen CRP-Verlauf vermuten wir ähnliche Ergebnisse, wie sie von der o.g. Arbeitsgruppe aus Belgien beschrieben wurden. Des Weiteren könnte der Einsatz eine Verkürzung der Hospitalisierungsdauer für Patienten mit endoprothetischem Ersatz im Hüftgelenkbereich bedeuten. Eine retrospektive vergleichende Analyse, die diese Fragen beantworten und die Ergebnisse bestätigen soll, ist derzeit an der Abteilung für Orthopädie und Traumatologie des Hanusch-Krankenhauses, Wien, in Planung.
Literatur:
1 Cross M et al.: The global burden of hip and knee osteoarthritis: estimates from the global burden of disease 2010 study. Ann Rheum Dis 2014; 73: 1323 2 Kunkel ST et al.: The cost-effectiveness of total hip arthroplasty in patients 80 years of age and older. J Arthroplasty 2018; 33(5): 1359-67 3 Miller LE et al.: In-hospital outcomes with anterior versus posterior approaches in total hip arthroplasty: meta-analysis of randomized controlled trials. J Pain Res 2018; 11: 1327-34 4 Ozaki Y et al.: Posterior versus direct anterior approach in total hip arthroplasty: difference in patient-reported outcomes measured with the Forgotten Joint Score-12. Sicot J 2018; 4: 54 5 Wernly D et al.: Total hip arthroplasty through the direct anterior approach with and without the use of a traction table: a matched-control, retrospective, single-surgeon study. J Orthop Surg Res 202; 16(1) 6 Lecoanet P et al.: Leg length discrepancy after total hip arthroplasty: Can leg length be satisfactorily controlled via anterior approach without a traction table? Evaluation in 56 patients with EOS 3D. Orthop Traumatol Surg Res 2018; 104(8): 1143-8 7 Berndt K et al.: Total hip arthroplasty with accolade/trident through the direct minimally invasive anterior approach without traction table: Learning curve and results after a minimum of 5 years. Orthop Traumatol Surg Res 2019; 105(5): 931-6 8 Vigna-Taglianti F et al.: Tranexamic acid for reducing blood transfusions in arthroplasty interventions: a cost-effective practice. Eur J Orthop Surg Traumatol 2014 9 Huber JF et al.: Optimizing primary total hip replacement – a technique to effect saving of manpower. Z Orthop 2003; 141: 515–8 10 Gebel P et al.: Process optimized minimally invasive total hip replacement. Orthop Rev (Pavia) 2012; 4(1): e3 11 Yo H et al.: Development of a retractor holding device to reduce the manpower in total hip arthroplasty through direct anterior approach. Open J Orthop 2016: 6: 23-8 12 https://www.medacta.com/EN/gaston 13 Putzer D et al.: Retracting soft tissue in minimally invasive hip arthroplasty using a robotic arm: a comparison between a semiactive retractor holder and human assistants in a cadaver study. Surgical Innovation 2015; 22(5): 500-7 14 Opsomer GJ et al.: Orthostatic retractor placement reduces operating time and post-operative inflammatory response during the learning curve of anterior approach THA. J Orthop 2020; 22: 503-12 15 Pincus D et al.: Association between wait time and 30-day mortality in adults undergoing hip fracture surgery. JAMA 2017; 318: 1994-2003 16 Uzoigwe CE et al.: Early and ultra-early surgery in hip fracture patients improves survival. Injury 2013; 44: 726-9 17 Moja L et al.: Timing matters in hip fracture surgery: patients operated within 48 hours have better outcomes. A meta-analysis and meta-regression of over 190,000 patients. PLoS One 2012; 7: e46175 18 Simunovic N et al.: Effect of early surgery after hip fracture on mortality and complications: systematic review and meta-analysis. CMAJ 2010; 182: 1609-16 19 Al-Ani AN et al.: Early operation on patients with a hip fracture improved the ability to return to independent living. A prospective study of 850 patients. J Bone Joint Surg Am 2008; 90: 1436-42 20 Moran CG et al.: Early mortality after hip fracture: is delay before surgery important? J Bone Joint Surg Am 2005; 87: 483-9 21 Vidán MT et al.: Causes and effects of surgical delay in patients with hip fracture: a cohort study. Ann Intern Med 2011; 155: 226-33 22 Siegmeth AW et al.: Delay to surgery prolongs hospital stay in patients with fractures of the proximal femur. J Bone Joint Surg Br 2005; 87: 1123-6
Das könnte Sie auch interessieren:
Periphere Nervenkompressionssyndrome der oberen Extremität
Periphere Nervenkompressionssysteme der oberen Extremitäten sind verhältnismäßig häufig, insbesondere der Nervus medianus und der Nervus ulnaris sind oft im Bereich des Hand- bzw. ...
Konservative Behandlungsmöglichkeiten bei peripheren Nervenläsionen
Eine periphere Nervenläsion erfordert nicht nur eine Dekompression, Naht oder Rekonstruktion. Um Gelenke beweglich zu erhalten, eine Atrophie der Muskulatur zu verhindern und die ...
Bildgebende Diagnostik des peripheren Nervensystems
Die komplexen Nerventopografien machen die Nervenbildgebung zu einer fordernden Aufgabe, die allerdings eine wichtige Rolle dabei spielt, eine funktionelle Wiederherstellung der ...