Rule of Thirds: Methode zur Bestimmung der azetabulären Vorder- und Hinterwand auf der Beckenübersichtsaufnahme
Autoren:
Vera M. Stetzelberger
Prof. Dr. med. Moritz Tannast
Klinik für Orthopädische Chirurgie und Traumatologie, Kantonsspital Fribourg
Korrespondierende Autorin:
Vera M. Stetzelberger
E-Mail: vera.stetzelberger@unifr.ch
Bei der Abklärung von Hüftschmerzen ist die gewissenhafte, sorgfältige Beurteilung der azetabulären Überdachung für eine korrekte Diagnosestellung und Therapiefindung entscheidend. Die azetabuläre Überdachung beeinflusst ausserdem massgeblich das postoperative Ergebnis nach gelenkserhaltender Hüftchirurgie. Dieser Artikel beschreibt ein praktisches, einfach anwendbares Instrument zur Beurteilung der vorderen und hinteren azetabulären Überdachung: die Rule of Thirds.
Keypoints
-
Die präzise Beurteilung der anteroposterioren azetabulären Überdachung ist in der Evaluierung eines jungen Patienten mit Koxalgien unabdingbar.
-
Die korrekte postoperative Orientierung des Azetabulums gehört zu den wichtigsten prädiktiven Faktoren für das Langzeitüberleben des nativen Gelenkes.
-
Im Klinikalltag ist die Rule of Thirds ein wertvolles Werkzeug, um die anteroposteriore azetabuläre Überdachung zu beurteilen.
-
Sie kann unkompliziert auf einer standardisierten Beckenübersichtsaufnahme angewendet werden und benötigt kein CT, MRI und keine spezielle Analysesoftware.
Einige Überdachungskonfigurationen des Azetabulums gehen mit Schmerzen und einem Risiko für frühzeitige sekundäre Koxarthrosen einher.1 Beispielsweise findet sich bei einer residuellen Hüftdysplasie eine allgemeine defizitäre Überdachung, die aufgrund einer lokalen Überbelastung zu einer absehbaren Degeneration des Hüftgelenks bei jungen Patienten führt. Hingegen führt eine generalisiert überhöhte Überdachung bei spezifischen Bewegungen zu einem frühzeitigen pathologischen Kontakt des Azetabulums mit dem Femurkopf-Schenkelhals-Übergang. Dieser dynamische Pathomechanismus wird als femoroazetabuläres Impingement (FAI) vom Pincer-Typ («Beisszangen-Impingement») bezeichnet, ist in der Bevölkerung eher häufig vorhanden und führt zu Schmerzen und einer verringerten Beweglichkeit. Durch diesen Konflikt werden auch labrale Schäden und später Knorpeldegenerationen verursacht, welche häufig eine endoprothetische Versorgung bei noch jungen Patienten erfordern.
Neben einer allgemeinen defizitären und überhöhten azetabulären Überdachung kann ausserdem auch eine pathologische Version des Azetabulums zu Gelenksdegeneration führen. Eine exzessive Anteversion ist eine relativ seltene Entität, die durch eine defizitäre Vorderwand bei überhöhter Hinterwand charakterisiert ist. Die azetabuläre Retroversion ist durch eine übermässige Vorderwand bei defizitärer Hinterwand gekennzeichnet. Diese Pathomorphologie bedingt durch den verfrühten Kontakt des Femurs mit der Vorderwand eine reduzierte Hüftbeweglichkeit vor allem in der Hüftbeugung und führt zu intraartikulären Schmerzen in Alltagspositionen wie dem Sitzen.
Die frühestmögliche Korrektur dieser mechanisch bedingten azetabulären Pathomorphologien ist entscheidend, um einen degenerativen Prozess zu verlangsamen oder gar zu stoppen.
Operative Therapieansätze zur Korrektur einer pathologischen azetabulären Überdachung
Periazetabuläre Osteotomie (PAO)
Die periazetabuläre Osteotomie ermöglicht eine dreidimensionale Reorientierung des Azetabulums.2,3 Dieses Operationsverfahren wird zur Korrektur einer residuellen Hüftdysplasie sowie bei einer ausgeprägten azetabulären Retroversion verwendet.
Chirurgische Hüftluxation (CHL)
Die chirurgische Hüftluxation erlaubt die selektive Korrektur einer exzessiven Vorder- und Hinterwand im Rahmen einer azetabulären Retroversion oder eines FAI vom Pincer-Typ.4 Dabei wird die exzessive Vorder-/Hinterwand getrimmt, um einem verfrühten Anstossen mit dem Femur vorzubeugen. Bei Bedarf wird auch das Labrum adressiert. Die chirurgische Hüftluxation besitzt die Vorteile einer zirkumferentiellen Korrektur und einer exzellenten Visualisierung und ermöglicht eine intraoperative Testung der Gelenkbeweglichkeit.
Hüftarthroskopie
Die Hüftarthroskopie kann bei lokalisierten anterosuperioren Mehr-Überdachungen eingesetzt werden. Dabei wird der übermässige Teil der Vorderwand abgetragen.
Beurteilung der azetabulären Überdachung: Acetabular Wall Index
Für die Beurteilung der lateralen Überdachung hat sich die Messung des Lateral-Center-Edge(LCE)-Winkels nach Wiberg et al.5 bewährt. Die adäquate Quantifizierung der vorderen und hinteren Überdachung ist jedoch umständlich, da sie CT, MRT oder eine spezialisierte Messsoftware benötigt. Dies geht mit einer erhöhten Strahlungsbelastung einher und ist auch nicht überall möglich.
Aus diesem Grund wurde der «Acetabular Wall Index» – für die Vorderwand der sogenannte «Anterior Wall Index» (AWI), respektive für die Hinterwand der «Posterior Wall Index» (PWI) – entwickelt, welcher reliabel und reproduzierbar auf einer standardisierten Beckenübersichtsaufnahme gemessen werden kann.6 Ausserdem zeigen die Autoren in der Originalbeschreibung eine deutliche Korrelation zu der vorderen und hinteren azetabulären Überdachung.
Der Acetabular Wall Index wurde bereits in mehreren Studien erfasst und verwendet.7–11 Beispielsweise wurde er bei der Evaluierung der anteroposterioren Überdachung bei symptomatischen und asymptomatischen Patienten7 oder bei verschiedenen Aufnahmetechniken (Stehend- und Liegendaufnahmen)10 genutzt. Auch die Korrelation zwischen den intraoperativen und postoperativen Messungen wurde evaluiert. Eine normale vordere/hintere Überdachung besteht bei einem AWI von 0,30–0,51 und einem PWI von 0,81–1,14.6
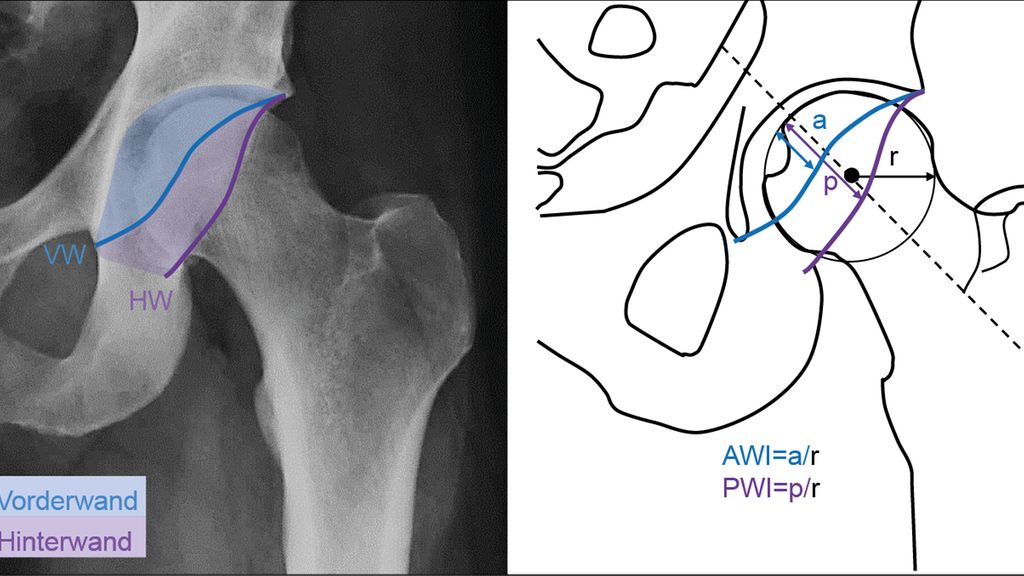
Berechnung des Acetabular Wall Index
Zur Berechnung des Acetabular Wall Index wird …
-
ein Kreis gezeichnet, der bestmöglich die Kontur des Femurkopfes abdeckt
-
die Projektion der Vorder-/Hinterwand entlang der Schenkelhalsachse identifiziert
-
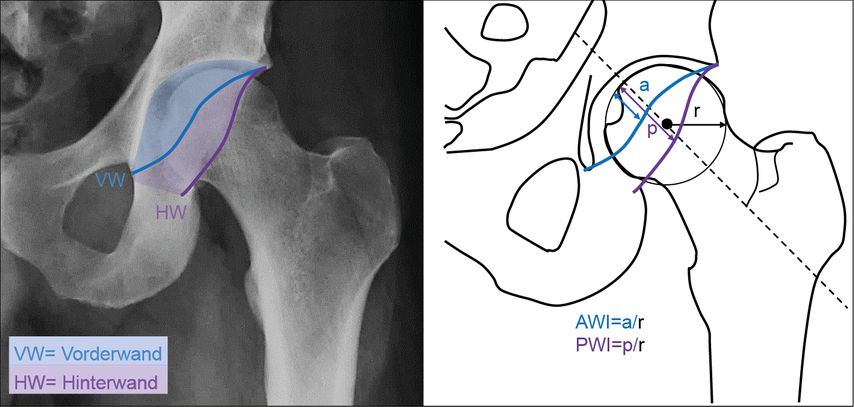
die entsprechende Distanz zum Kreisumfang gemessen und durch den Kreisradius geteilt (Abb. 1).
Abb. 1: Die Berechnung des Acetabular Wall Index erfolgt durch die Messung der Distanz zwischen der Vorder-/Hinterwandprojektion entlang der Schenkelhalsachse und dem Kreisumfang des Femurkopfes (a und p), welche dann durch den Femurkopfradius r dividiert wird
Einführung der Rule of Thirds
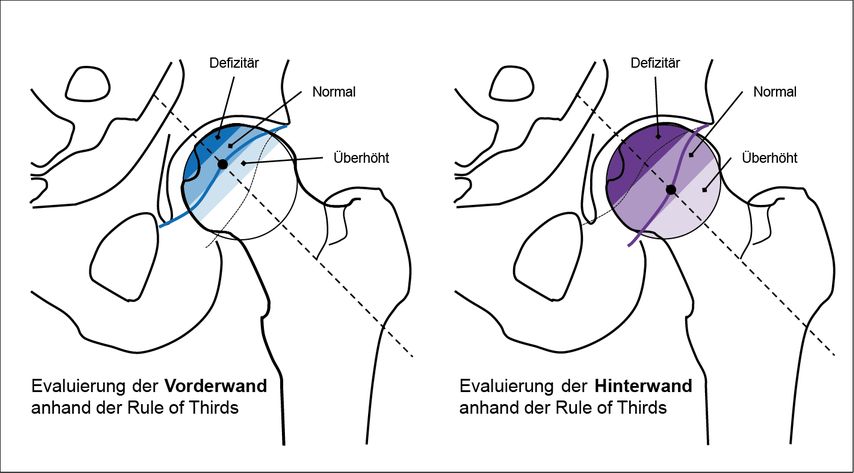
In Anlehnung an den Acetabular Wall Index wurde die «Rule of Thirds» herausgearbeitet und validiert.12 Es handelt sich hierbei um eine einfache Methode, die eine defizitäre und exzessive Überdachung ohne Berechnung eines Index identifizieren kann. Dabei wird der Schnittpunkt der Projektion der Vorderwand (Hinterwand) einem Drittel des Femurkopfradius (-durchmessers) zugeordnet (Abb. 2).
Abb. 2a: Ähnlich wie bei der Berechnung des Acetabular Wall Index wird der Schnittpunkt der Vorder-/Hinterwand mit der Schenkelhalsachse bestimmt. Daraufhin wird der Radius/Durchmesser des Femurkopfes in Drittel unterteilt. Eine überhöhte bzw. defizitäre Überdachung besteht, wenn der Punkt im lateralen bzw. im medialen Drittel lokalisiert ist
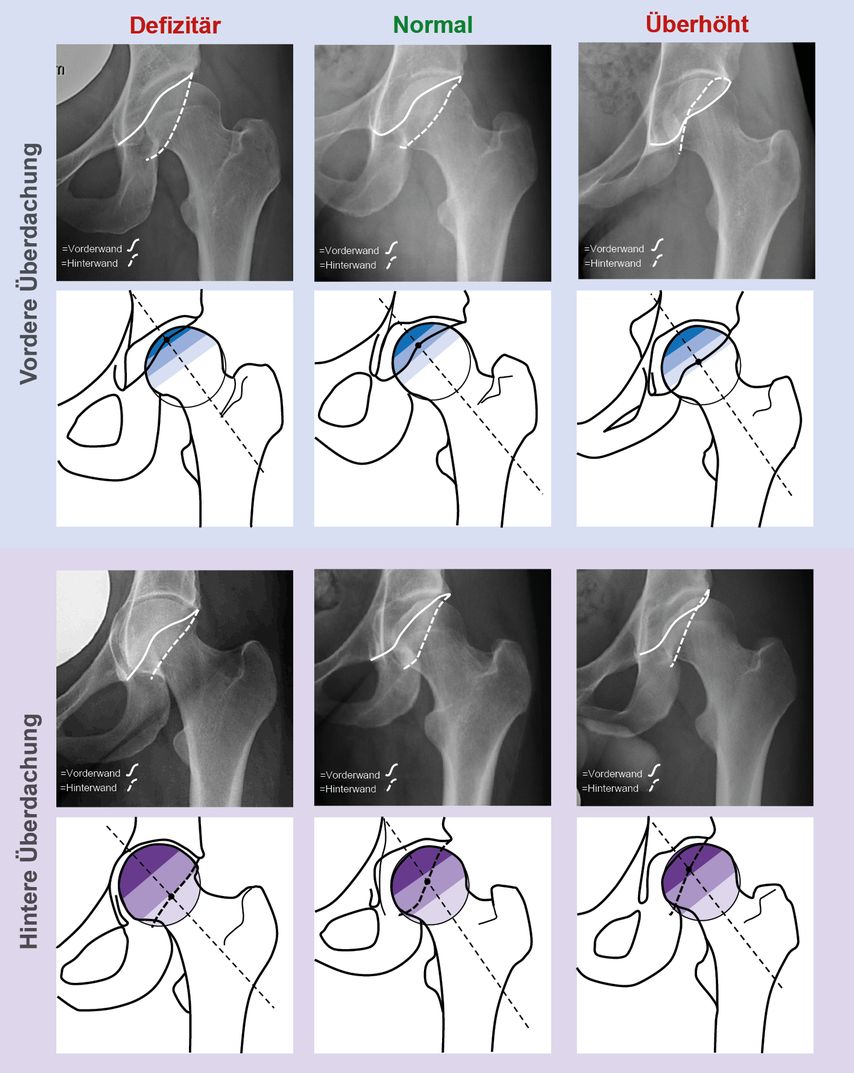
Abb. 2b: Die Anwendung der Rule of Thirds wird an verschiedenen Beispielen von normalen und pathologischen Azetabulummorphologien gezeigt
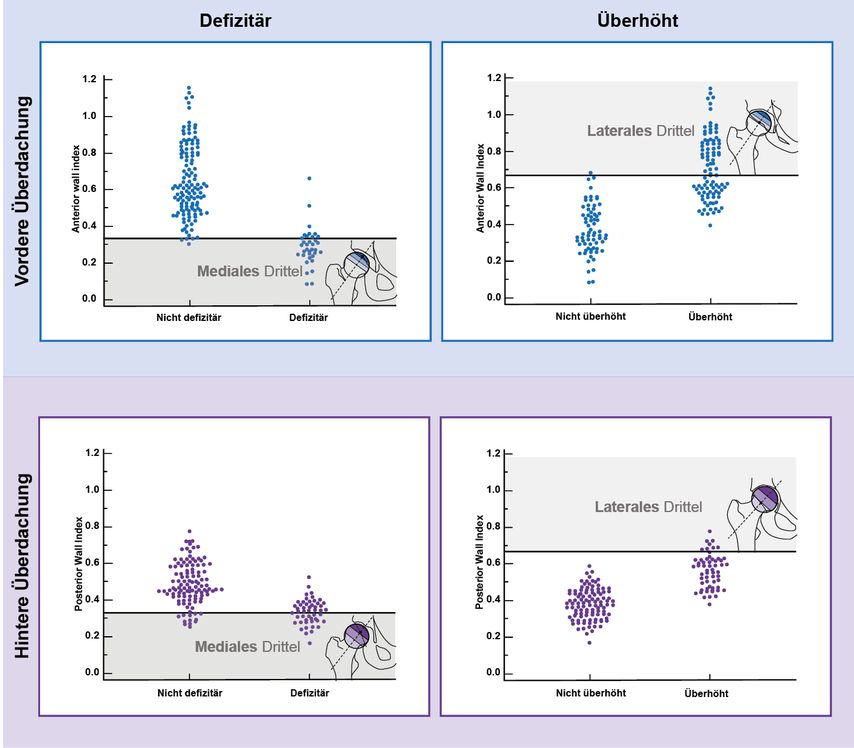
Die kürzlich veröffentlichte Validierungsstudie hat für die Anwendung der Rule of Thirds eine exzellente Spezifizität, jedoch eine etwas niedrigere Sensitivität festgestellt (Abb. 3).12 Demnach kann bei Projektion der Vorderwand (Hinterwand) in das laterale bzw. mediale Drittel des Femurkopfradius (-durchmessers) eine überhöhte bzw. defizitäre Überdachung mit grosser Wahrscheinlichkeit zugesprochen werden. Wenn Letzteres nicht zutrifft, kann jedoch eine pathologische Überdachung nicht ausgeschlossen werden.
Abb. 3: Wenn die Vorder-/Hinterwand sich in das mediale bzw. laterale Drittel des Femurkopfradius/-durchmessers projiziert, kann von einer defizitären bzw. überhöhten Überdachung ausgegangen werden
Bei der Reliabilitätsanalyse der Rule of Thirds wurden 6 Gruppen mit unterschiedlichen azetabulären Pathomorphologien evaluiert (Dysplasie, exzessive azetabuläre Anteversion, azetabuläre Retroversion, komplette Retroversion, überhöhte Überdachung, schwere überhöhte Überdachung), um das gesamte Spektrum der Azetabulumkonfigurationen abzudecken.12
Die anteroposteriore Überdachung als prädiktiver Faktor für den Gelenkerhalt
Aus verschiedenen Langzeitstudien geht hervor, dass die Korrektur der anteroposterioren Überdachung bei gelenkserhaltender Hüftchirurgie das Überleben des nativen Gelenkes massgeblich beeinflusst.13–15 Tatsächlich wurde in Langzeit-Follow-up-Studien nach PAO gezeigt, dass ein postoperativer defizitärer AWI,15 eine überhöhte13/defizitäre14 Vorderwand sowie eine azetabuläre Retroversion13,14 mit einer verfrühten endoprothetischen Versorgung assoziiert waren. Ausserdem war eine defizitäre/überhöhte Vorder- und Hinterwand (Projektion im medialen/lateralen Drittel laut der Rule of Thirds) mit schlechten Langzeitergebnissen vergesellschaftet.15 Dagegen zeigten Hüften mit normaler postoperativer Überdachung (Projektion der Vorder-/Hinterwand im mittleren Drittel laut der Rule of Thirds) ein verlängertes Langzeitüberleben des Nativgelenkes.
Da der Acetabular Wall Index und die Rule of Thirds auf konventionellen Beckenübersichtsaufnahmen ermittelt werden können, ohne dass eine spezialisierte Software, CT oder MRI benötigt wird, eignen sie sich zudem hervorragend für eine intraoperative Beurteilung der azetabulären Überdachung und eine bestmögliche Korrektur mit einem massgeblichen Einfluss auf das postoperative Langzeitergebnis.
Die Inhalte dieses Artikels waren Thema beim VEC (Virtual EFORT Congress), 30. Juni bis 2. Juli 2021.
Literatur:
1 Ganz R et al.: The etiology of osteoarthritis of the hip: an integrated mechanical concept. Clin Orthop Relat Res 2008; 466: 264-72 2 Weber M, Ganz R: Die Berner periazetabuläre Osteotomie. Oper Orthopädie Traumatologie 2002; 14: 99-121 3 Siebenrock KA et al.: Bernese periacetabular osteotomy. Clin Orthop Relat Res 1999; 363: 9-20 4 Ganz R et al.: Surgical dislocation of the adult hip a technique with full access to the femoral head and acetabulum without the risk of avascular necrosis. J Bone Joint Surg Br 2001; 83: 1119-24 5 Wiberg G: Studies on dysplastic acetabula and congenital subluxation of the hip joint: with special reference to the complication of osteoarthritis. Acta Chirurgica Scandinavica 1939; 83: 58 6 Siebenrock KA et al.: The acetabular wall index for assessing anteroposterior femoral head coverage in symptomatic patients. Clin Orthop Relat Res 2012; 470: 3355-60 7 Anderson LA et al.: Acetabular wall indices help to distinguish acetabular coverage in asymptomatic adults with varying morphologies. Clin Orthop Relat Res 2017; 475: 1027-33 8 Christensen JC et al.: Trajectory of clinical outcomes following hip arthroscopy in female subgroup populations. J Hip Preserv Surg 2019; 6: 25-32 9 Georgiadis AG et al.: Anteverting Bernese periacetabular osteotomy in the treatment of neurogenic hip dysplasia in cerebral palsy. J Pediatr Orthop Part B 2018; 27: 473-8 10 Tachibana T et al.: Does acetabular coverage vary between the supine and standing positions in patients with hip dysplasia? Clin Orthop Relat Res 2019; 477: 2455-66 11 Wylie JD et al.: What is the reliability and accuracy of intraoperative fluoroscopy in evaluating anterior, lateral, and posterior coverage during periacetabular osteotomy? Clin Orthop Relat Res 2019; 477: 1138-44 12 Stetzelberger VM et al.: Does the rule of thirds adequately detect deficient and excessive acetabular coverage? Clin Orthop Relat Res 2021; 479: 974-87 13 Lerch TD et al.: One-third of hips after periacetabular osteotomy survive 30 years with good clinical results, no progression of arthritis, or conversion to THA. Clin Orthop Relat Res 2017; 475: 1154-68 14 Albers CE et al.: Impingement adversely affects 10-year survivorship after periacetabular osteotomy for DDH. Clin Orthop Relat Res 2013; 471: 1602–14 15 Stetzelberger VM et al.: The acetabular wall index is associated with long-term conversion to THA after PAO. Clin Orthop Relat Res 2021; 479: 1052-65
Das könnte Sie auch interessieren:
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...
Häufig eingesetztes Eisenpräparat erhöht Frakturrisiko
Obwohl moderne Eiseninfusionen als effizient und gut verträglich gelten, zeigen Forschende der Medizinischen Universität Innsbruck in einer aktuellen Beobachtungsstudie, dass ...