Operative Versorgung mit zementierter Kurzschaftprothese
Autor:
Prof. Dr. med. Johannes Zeichen
Klinik für Unfallchirurgie und Orthopädie
Johannes Wesling Klinikum Minden
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mit zunehmendem Alter steigt die Rate an dislozierten medialen Schenkelhalsfrakturen. Meistens wird ein zementfreier oder zementierter Langschaft verwendet, seit Längerem werden auch unzementierte Kurzschäfte eingesetzt. Vergleichsweise neu ist die Möglichkeit, einen zementierten Kurzschaft einzubringen. Erste Ergebnisse werden dargestellt.
Keypoints
-
Mediale Schenkelhalsfrakturen treten mit zunehmendem Alter häufiger auf und betreffen vor allem Patienten mit osteoporotischer Knochenstruktur.
-
Zementierte Kurzschaftprothesen bieten eine minimalinvasive Alternative zu Langschäften und könnten das Risiko periprothetischer Frakturen reduzieren.
-
Erste EPRD-Daten zeigen eine geringe Ausfallwahrscheinlichkeit (1,6% nach einem Jahr) und eine niedrige Revisionsrate.
-
Zukünftig könnte der zementierte Langschaft zunehmend durch zementierte Kurzschäfte ersetzt werden, um die perioperativen Risiken zu minimieren.
Epidemiologie und Relevanz
Die Inzidenz medialer Schenkelhalsfrakturen nimmt kontinuierlich zu, sie macht rund 12% aller Frakturen in Deutschland aus. Das Risiko, eine Fraktur des koxalen Femurs zu erleiden, beträgt etwa 11–23% bei Frauen und 5–11% bei Männern.1,2 Die Inzidenz steigt mit dem Alter stark an. Während sie bei Frauen im Alter von 50–59 Jahren bei 33,5 pro 100000 Einwohner liegt, steigt sie bei über 90-Jährigen auf 1828,3 pro 100000 Einwohner an.3 Eine Analyse des Operationen- und Prozedurenschlüssel(OPS)-Codes hat ergeben, dass die Zahl der Frakturen in Deutschland von 2009 bis 2019 um 23,2% anstieg.4
Gullberg et al.5 haben berechnet, dass die Zahl von 1,26 Millionen Hüftfrakturen (1990) bis zum Jahr 2050 auf schätzungsweise 4,5 Millionen ansteigen wird. Es trifft häufig ältere Menschen nach einem energiearmen Trauma. Das weibliche Geschlecht im Alter von über 65 Jahren, eine verminderte Knochenmineraldichte, chronische Erkrankungen, Alkoholmissbrauch, erhöhter Tabakkonsum, ein vermindertes Aktivitätsniveau und ein verminderter Body-Mass-Index sind als Risikofaktoren beschrieben.6
Bei älteren Patienten mit einer dislozierten Schenkelhalsfraktur und vorbestehender Koxarthrose wird standardmässig eine Hüftprothese implantiert. Die Wahl des operativen Verfahrens sollte unter Berücksichtigung folgender Aspekte erfolgen:
-
Patientenalter: Berücksichtigung des biologischen Alters sowie der geschätzten Lebenserwartung
-
Funktioneller Status vor dem Trauma: selbstständig oder mit Hilfsmittel mobil, rollstuhlmobil, bettlägerig
-
Komorbiditäten: Malignome, kardiovaskuläre, pulmonale und nephrologische Erkrankungen
-
Medikamentöse Dauertherapie, Weichteilverhältnisse im Operationsgebiet sowie vaskulärer und neurologischer Status
-
Knochendichte
-
Compliance und kognitive Fähigkeiten des Patienten
-
Soziale und häusliche Gegebenheiten: Wohnsituation, Unterstützung durch Angehörige oder Pflegeeinrichtungen
Diese Faktoren sollten individuell evaluiert werden, um das optimal geeignete operative Verfahren zu bestimmen.
Zur operativen Versorgung steht eine Vielzahl verschiedener Implantate zur Verfügung. Bei der Pfannenimplantation kann eine unipolare oder bipolare Hemiprothese, eine zementfreie oder zementierte Hüftpfanne oder eine Dual-Mobility-Pfanne verwendet werden. Das optimale Verfahren zur Pfannenimplantation wird weiterhin intensiv diskutiert.7 Saleem et al.8 haben eine Netzwerk-Metaanalyse randomisierter Kontrollstudien durchgeführt. Es wurden die unipolare Hemiprothese, die bipolare Hemiprothese (BHA), die Hüfttotalendoprothese und die Dual-Mobility-Pfanne nach Prothesenluxation, Mortalität, Operationszeit, intraoperativem Blutverlust, Revisionsrate und Harris Hip Score (HHS) analysiert. Die BHA schnitt bei der Luxationsrate, dem intraoperativen Blutverlust und der Mortalität am besten ab. Die Unterschiede waren jedoch nicht statistisch signifikant. Meermanns et al.7 stellten fest, dass nach einer Nachbeobachtungszeit von fünf Jahren keine klinisch relevanten Unterschiede zwischen der Hemiprothese und der Hüfttotalendoprothetik bei älteren Patienten mit medialer Schenkelhalsfraktur bestanden.
Als Schaft werden in der Regel entweder zementierte oder unzementierte Langschäfte verwendet. Studien haben gezeigt, dass zementierte Schäfte klinisch überlegen sind, insbesondere hinsichtlich eines reduzierten Risikos für periprothetische Frakturen, einer kürzeren postoperativen Verweildauer sowie einer geringeren Revisionsrate.9 Registerdaten belegen ebenfalls den Vorteil zementierter Schäfte bei älteren Patienten, da diese mit einer reduzierten Komplikationsrate assoziiert sind. Neben aseptischen Frühlockerungen treten bei unzementierten Schäften vermehrt periprothetische Frakturen auf.10 Weitere Registerstudien zeigen eine erhöhte Revisionsrate für unzementierte Schäfte bei Patienten über 75 Jahre im Vergleich zu zementierten Schäften.11 Bei elektiver Implantation einer Hüfttotalendoprothese beträgt die kumulative Ausfallwahrscheinlichkeit nach acht Jahren bei Patienten im Alter von 75–84 Jahren 5,1% für zementfreie Schäfte im Vergleich zu 4,0% für zementierte Schäfte. Dieser Unterschied nimmt mit steigendem Alter weiter zu: Bei Patienten ab 85 Jahren liegt die Ausfallwahrscheinlichkeit für unzementierte Schäfte bei 7,4%, während sie für zementierte Schäfte nur 3,4% beträgt (EPRD-Daten).9
Kurzschaftprothesen
In den letzten Jahren wurden zunehmend kürzere Schäfte für die Hüftendoprothetik entwickelt. Hintergrund dieser Entwicklung ist der steigende Anteil jüngerer Patienten mit Koxarthrose, was zu einer höheren Anzahl potenzieller Revisionsoperationen führt.12 Es existieren verschiedene Klassifikationen von Kurzschaftprothesen, wobei die meisten dieser Implantate bislang als zementfreie Systeme auf dem Markt verfügbar sind. Die Implantationszahlen nehmen kontinuierlich zu: Laut EPRD-Daten wurden im Jahr 2023 bei 15% der Patienten Kurzschaftprothesen implantiert.
Potenzielle Vorteile der Kurzschaftprothesen:
-
Knochensubstanz wird erhalten und die Muskulatur erfährt bei der Implantation weniger Trauma.
-
Geeignet für minimalinvasive Verfahren, wodurch postoperative Morbidität reduziert werden kann.
-
Anpassung des individuellen CCD-Winkels ermöglicht eine patientenspezifische Rekonstruktion.
-
«Femoral offset» und Femurantetorsion können präzise rekonstruiert werden.
-
Physiologischere Krafteinleitung im Vergleich zu konventionellen Standardschäften.
-
Gute mittelfristige klinische Ergebnisse, die eine vielversprechende Alternative zum Standardschaft darstellen.
Aufgrund der guten Ergebnisse bei jüngeren Patienten wurde die Indikation auch für ältere Patienten erweitert. Morales de Cano et al.13 verglichen 57 Patienten mit einem Durchschnittsalter von 75,4 Jahren mit einer Kontrollgruppe von 81 Patienten und einem Durchschnittsalter von 57,4 Jahren. Die Nachbeobachtungszeit betrug 26,7 Monate bei den älteren Patienten im Vergleich zu 27,3 Monaten bei den jüngeren Patienten. Die Hüftfunktion wurde in beiden Gruppen prä- und postoperativ anhand des Merle d´Aubigné (MD) Hip Score und des Western Ontario and McMaster Universities Arthritis Index (WOMAC) erfasst. Bei der Nachuntersuchung zeigten sich keine signifikanten klinischen oder radiologischen Unterschiede zwischen den Gruppen. Aufgrund der guten klinischen Ergebnisse wurde die Indikation für Kurzschaftprothesen auch auf die Versorgung medialer Schenkelhalsfrakturen ausgeweitet. Kim et al.14 untersuchten 280 Patienten mit einem Durchschnittsalter von 72,8±13 Jahren über eine Nachbeobachtungszeit von 9,3 Jahren. Sie stellten fest, dass bei guter Knochenqualität ein zementfreier Kurzschaft eine sichere Behandlungsoption für Schenkelhalsfrakturen darstellt. Kutzner at al.15 publizierten 2024 ihre Ergebnisse bei 68 behandelten Patienten (35 Frauen, 33 Männer; Durchschnittsalter 72,8 Jahre). In ca. 65% der Fälle lag eine Schenkelhalsfraktur Garden III oder IV vor. Die mittlere Nachbeobachtungszeit betrug 33,8±14,8 Monate. Bis zur Nachuntersuchung waren 10% der Patienten verstorben. Der HHS betrug bei der letzten Nachuntersuchung 93,0±8,9. Die klinischen und radiologischen Ergebnisse waren zufriedenstellend, die meisten Patienten profitierten von der minimalinvasiven Behandlung. Jedoch zeigte sich, dass Implantatüberlebensrate und Mortalität bei Patienten mit Schenkelhalsfrakturen deutlich schlechter waren als bei Implantationen aufgrund einer Hüftgelenksarthrose. Insbesondere bei älteren Patientinnen mit einer Schenkelhalsfraktur erweist sich die zementfreie Kurzschaft-Totalendoprothese als problematisch. Daher sollte eine zementierte Hüft-TEP die bevorzugte Behandlungsoption in dieser Patientengruppe sein.
Wichtige Behandlungsaspekte bei Schenkelhalsfrakturen
Ein wichtiger Aspekt bei der Behandlung medialer Schenkelhalsfrakturen sind die verringerte Knochendichte sowie die Form des Femurs. Osteoporose ist eine weitverbreitete Volkskrankheit. In Europa ist die Prävalenz der Osteoporose nach Untersuchungen von Kanis et al.16 besonders hoch. Es wird geschätzt, dass mehr als 23 Millionen Männer und Frauen in der Europäischen Union ein erhöhtes Risiko für osteoporotische Frakturen aufweisen. Von allen EU-Mitgliedsstaaten wurde für Deutschland die höchste Anzahl an Betroffenen geschätzt: Etwa 1,2 Millionen Männer und 4,5 Millionen Frauen leiden an Osteoporose. Im Jahre 2019 betrug die Prävalenz in der männlichen Bevölkerung 6,6% und bei Frauen 22,6%. Zusätzlich steigt das Risiko eines Sturzereignisses mit zunehmendem Alter. Während bereits 30% der unter 65-Jährigen mindestens einmal pro Jahr stürzen, steigt dieser Anteil bei über 80-Jährigen auf über 50%.3 Aufgrund der osteoporotischen Knochensituation wird ab einem Alter von 75 Jahren die Implantation eines zementierten Schaftes empfohlen. Dadurch sollen das Revisionsrisiko infolge intra- oder postoperativer Femurfrakturen sowie das Risiko für Schaftmigration und -lockerung minimiert werden. Kim et al.14 haben in ihrer Arbeit festgestellt, dass die Ergebnisse mit einem unzementierten Kurzschaft unbefriedigend sind, wenn eine Femurform vom Typ Dorr C vorliegt.
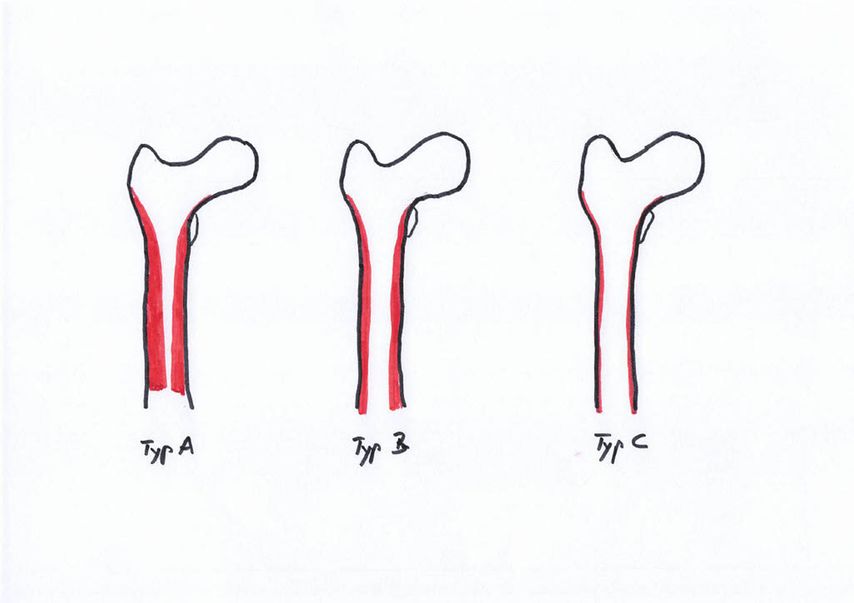
Dorr et al.17,18 entwickelten 1993 eine Einteilung in drei Femurtypen, um röntgenologisch eine Einschätzung der Knochenqualität zu ermöglichen (Abb.1). Der Dorr-Typ A zeigt einen schmalen Diaphysenkanal und wird auch als «Champagnerflöte» bezeichnet. Dieser Typ wird häufiger bei jüngeren, schwereren und männlichen Patienten beobachtet. Der Typ B ist durch eine Reduzierung der medialen und dorsalen Kortikalis gekennzeichnet, was zu einer Verbreiterung des Diaphysenkanals führt. Dieser Femurtyp kommt häufiger bei Männern als bei Frauen vor. Der Dorr-Typ C wird auch als «Ofenrohr» bezeichnet und ist durch einen breiten Kanaldurchmesser charakterisiert, der häufiger bei dünneren, älteren weiblichen Patienten auftritt. Die Inzidenz periprothetischer Frakturen ist bei Patienten mit Dorr-Typ C deutlich erhöht. Gkagkalis et al.19 stellten im Rahmen einer Multicenterstudie fest, dass bei Implantation einer Kurzschaftprothese und Vorliegen eines Dorr-Typs C die Inzidenz einer periprothetischen Fraktur um über 20% erhöht ist.
Es gibt bisher wenige Studien, die einen zementierten Kurzschaft bei älteren Patienten untersucht haben.20 Santori et al.21 veröffentlichten 2019 ihre 14-jährige Erfahrung nach der Implantation eines zementierten Kurzschaftes bei Patienten mit Koxarthrose. In zwei verschiedenen Zeiträumen wurden insgesamt 91 Patienten nachuntersucht. Das Durchschnittsalter der Patienten lag im ersten Zeitraum bei 79 Jahren und im zweiten Zeitraum bei 75 Jahren. Die durchschnittliche Nachuntersuchungszeit betrug in der ersten Gruppe 11,2 Jahre und in der zweiten Gruppe 4,6 Jahre. Bis zum Nachuntersuchungszeitpunkt waren 31 Patienten der ersten Gruppe und 8 Patienten der zweiten Gruppe verstorben. Bei den verbliebenen Patienten verbesserte sich der HHS, und es wurde keine aseptische Lockerung beobachtet. Boyle et al.22 untersuchten in seiner Arbeit die Revisionsrate und «patient-reported outcome measures» (PROMS) bei Verwendung eines kurzen zementierten Schaftes im Vergleich zu einem Standardschaft. Es wurde entweder ein 125mm oder 150mm langer Exeter-Schaft implantiert. Bei den insgesamt über 1000 implantierten Schäften zeigte sich kein signifikanter Unterschied in der Revisionsrate oder den PROMS.
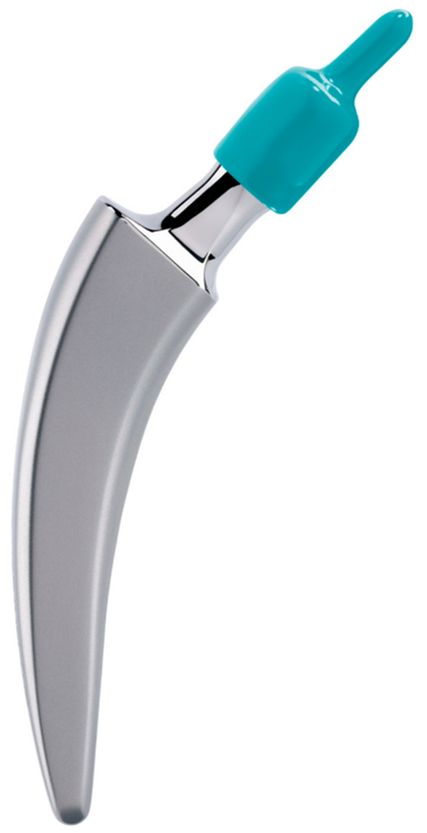
Seit fünf Jahren bietet die in Lüdinghausen, Deutschland, ansässige Firma ARTIQO neben zwei zementfreien Kurzschäften auch die Option eines zementierten Kurzschaftes (A2®) an (Abb.2). Nach EPRD-Daten wurden im Zeitraum von 2020 bis 2023 insgesamt 403 Patienten mit einem Durchschnittsalter von 79 Jahren (74–83 Jahre) damit versorgt.16 Der Anteil der Implantation bei Frauen lag bei 80%. Nach einem Jahr betrug die Ausfallwahrscheinlichkeit 1,6%.
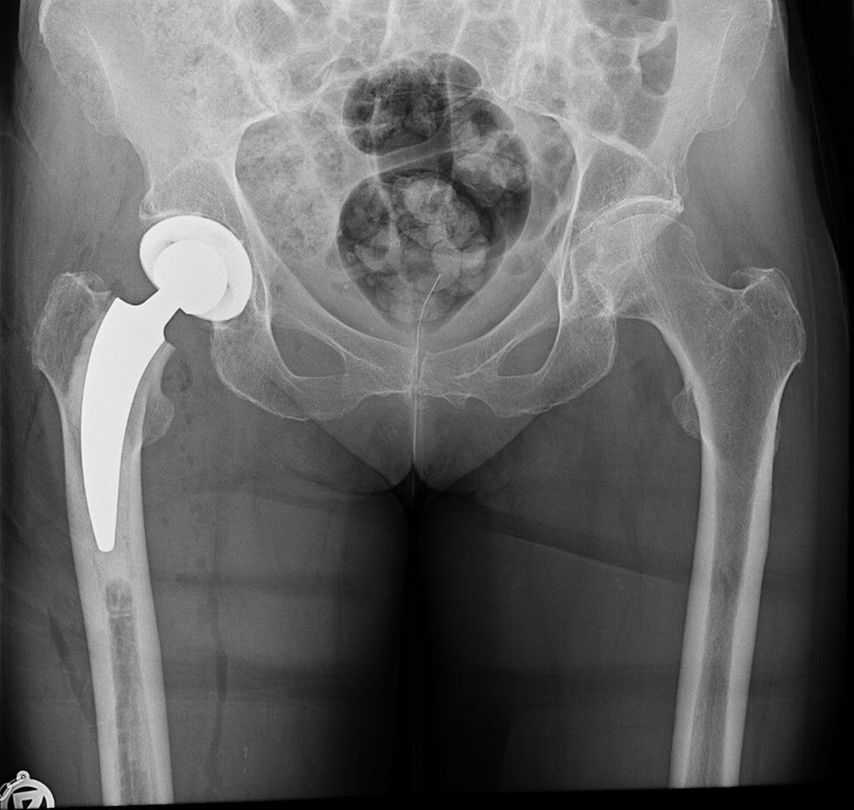
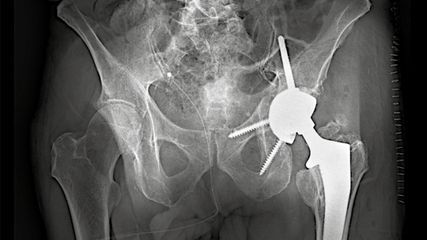
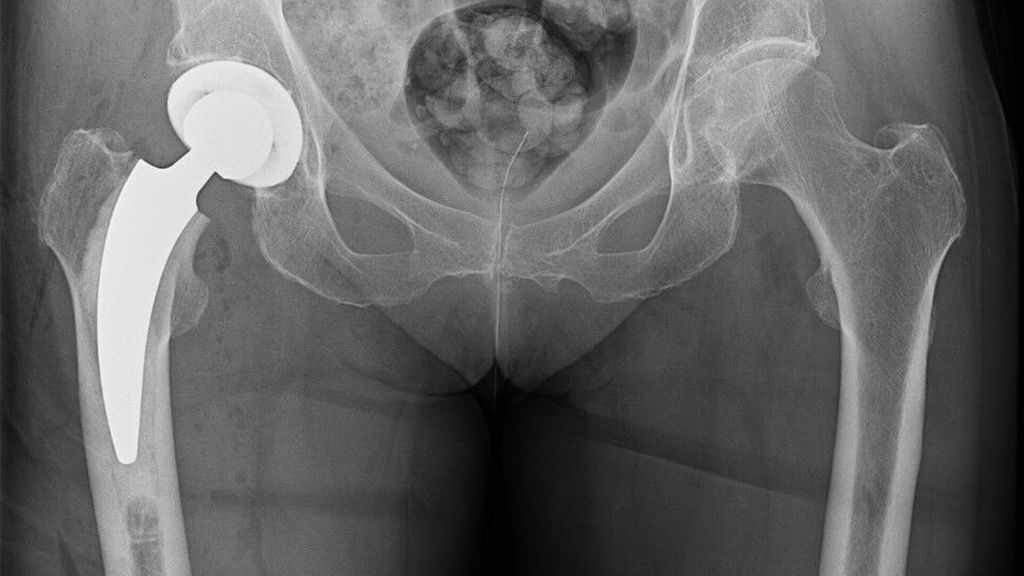
Seit 2021 werden in der Klinik für Unfallchirurgie und Orthopädie des Johannes Wesling Klinikums, Minden, ältere Patienten, die sich eine dislozierte mediale Schenkelhalsfraktur Garden III oder IV zugezogen haben, mit einer zementierten Kurzschaftprothese versorgt. Als Kopf wird entweder eine unipolare Pfanne oder eine zementfreie Pfanne implantiert. 2023 und 2024 wurde bei insgesamt 174 Patienten eine zementierte Kurzschaftprothese über einen Watson-Jones-Zugang in Rückenlage implantiert. Das Durchschnittsalter lag über 80 Jahre. Es wurden mehr Frauen als Männer behandelt (67,2% weiblich, 32,8% männlich). Fast 70% der Patienten fielen in die ASA-Klassifikation Grad 3 (1,1% ASA 1; 21,3% ASA 2; 70,1% ASA 3; 6,9% ASA 4; 0,6% ASA 5). Insgesamt 84,5% der Patienten erhielten eine Hemiendoprothese, während 15,5% mit einer Totalendoprothese versorgt wurden (Abb. 3,4). Nach der postoperativen unfallchirurgischen Behandlung wurden die Patienten entweder in eine geriatrische Klinik innerhalb oder ausserhalb des Krankenhauses verlegt oder es erfolgte eine stationäre Anschlussrehabilitation. Bis zum Zeitpunkt der Entlassung musste bei vier Patienten aufgrund einer prolongierten Wundsekretion eine Wundrevision durchgeführt werden. Im Rahmen der postoperativen Mobilisation kam es bei einem Patienten zu einer Luxation, die nach Reposition konservativ behandelt wurde. Die operierten Patienten werden aktuell zur Nachuntersuchung eingeladen.
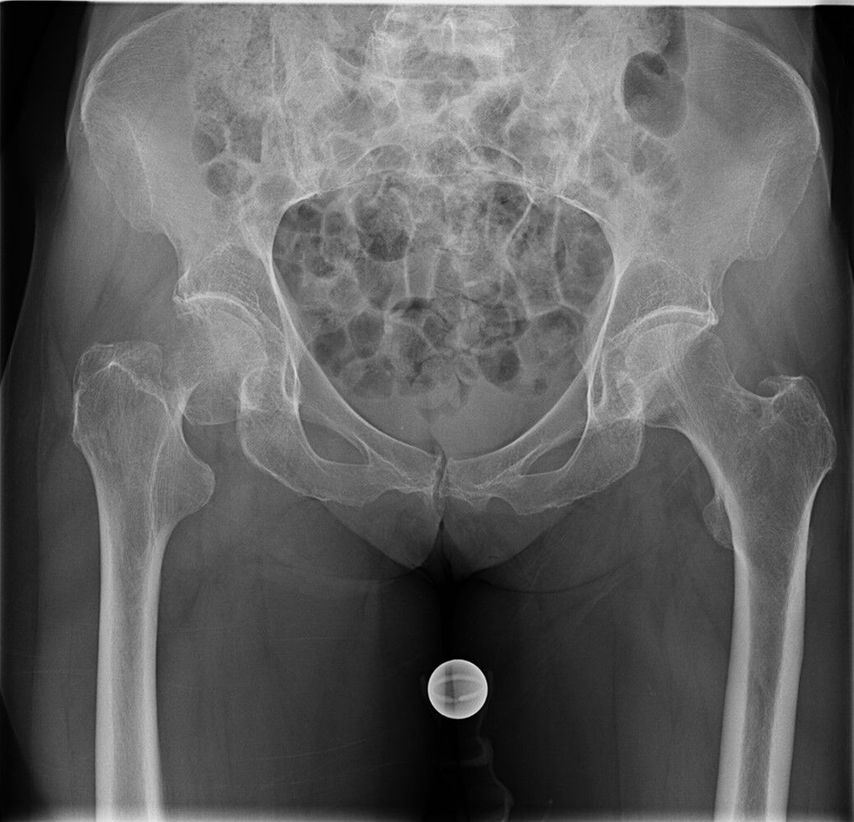
Abb. 3: 81-jährige Patientin mit nach Sturz dislozierter Schenkelhalsfraktur Garden IV rechts
Literatur:
1 Szymski D et al.: Incidence and treatment of intracapsular femoral neck fractures. Arch Orthop Trauma Surg 2023; 143(5): 2529-37 2 Thomasius F et al.: Diagnostik und Therapie der Osteoporose. Deutsches Ärzteblatt 2025; 122: 12-8 3 Morrison A et al.: Epidemiology of falls and osteoporotic fractures: a systematic review. Clinicoecon Outcomes Res 2013; 5: 9-18 4 Rupp M et al.: The incidence of fractures among the adult population of Germany: an analysis from 2009 through 2019. Deutsches Ärzteblatt International 2021; 118(40): 665-9 5 Gullberg B et al.: World-wide projections for hip fracture. Osteoporos Int 1997; 7(5): 407-13 6 Middleton RG et al.: FRAX and the assessment of the risk of developing a fragility fracture. J Bone Joint Surg Br 2012; 94(10): 1313-20 7 Meermans G et al.: Is there a difference in outcomes between hemiarthroplasty and total hip arthroplasty for patients who have displaced femoral neck fractures? J Arthroplasty 2025; 40(2S1): S138-S40.e4 8 Saleem A et al.: Arthroplasty treatment options for femoral neck fractures in the elderly: a network meta-analysis of randomized control trials. Injury 2024; 55(11): 111875 9 Endoprothesenregister Deutschland (EPRD): Jahresbericht 2024 10 Dale H et al.: Fixation, sex and age: highest risk of revision for uncemented stems in elderly women – data from 66,995 primary total hip arthroplasties in the Norwegian Arthroplasty Register. Acta Orthop 2020; 91(1): 33-41 11 Bunyoz KI et al.: Has the use of fixation techniques in THA changed in this decade? The uncemented paradox revisited. Clin Orthop Relat Res 2020; 478(4): 697-704 12 Kutzner KP: Calcar-guided short-stem total hip arthroplasty: will it be the future standard? Review and perspectives. World J Orthop 2021; 12(8): 534-47 13 Morales de Cano JJ et al.: Short femoral stem in total hip arthroplasty: stable fixation and low complication rates in elderly patients. Hip Int 2017; 27(4): 311-6 14 Kim YH, Jang Ys: Long-term clinical and radiographic results of an ultra-short metaphyseal-fitting non-anatomic cementless stem in patients with femoral neck fracture. J Arthroplasty 2021; 36(6): 2105-9 15 Kutzner KP et al.: Calcar-guided short-stem total hip arthroplasty in fractures of the femoral neck: a prospective observational study of 68 hips. Arch Orthop Trauma Surg 2024; 144(4): 1793-802 16 Kanis JA et al.: SCOPE 2021: a new scorecard for osteoporosis in Europe. Arch Osteoporos 2021; 16(1): 82 17 Dorr L D et al.: Anatomic porous replacement hip arthroplasty: first 100 consecutive cases. Semin Arthroplasty 1990; 1(1): 77-86 18 Wilkerson J, Fernando ND: Classifications in brief: The Dorr classification of femoral bone. Clin Orthop Relat Res 2020; 478(8): 1939-44 19 Gkagkalis G et al.: Cementless short-stem total hip arthroplasty in the elderly patient - is it a safe option? a prospective multicentre observational study. BMC Geriatr 2019; 19(1): 112 20 Clement ND et al.: Standard versus short stem cemented Exeter® when used for primary total hip arthroplasty: a survivorship analysis. Arthroplasty 2023; 5(1): 47 21 Santori N et al.: Fourteen-year experience with short cemented stems in total hip replacement. Int Orthop 2019; 43(1): 55-61 22 Boyle AB et al.: Equivalent revision rates and patient reported outcomes with routine use of a short (125mm) cemented stem for total hip arthroplasty compared to a standard length (150mm) cemented stem. A two surgeon series of 1335 patients. Arch Orthop Trauma Surg 2024; 144(5): 2019-26
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...