Es ist nicht alles Arthrose
Autor:
Univ.-Doz. Dr. Ernst Orthner
Fußklinik Oberösterreich, Wels;
Privatklinik Maria Hilf, Klagenfurt
E-Mail: orthner@moderne-medizin.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Komplexität des Fußes und die Biomechanik der Gelenksketten sind die Grundpfeiler der rekonstruktiven Fußchirurgie. Eine rein mechanistische Sichtweise der Therapie ohne Berücksichtigung der Balance und funktioneller Grundlagen führt häufig zu unbefriedigenden Ergebnissen und unzufriedenen Patienten. Anhand einiger Beispiele sollen das Problem und existierende Lösungsansätze dargestellt werden.
Die Funktion des menschlichen Fußes mit 26 Knochen, 54 Gelenken und über 100 Bandstrukturen beruht auf dem harmonischen Zusammenspiel dieser Strukturen. Der ständige Wechsel zwischen der stabilen Form beim Abstoßen und der flexiblen Form beim Landen beim Gehen und insbesondere beim Laufen setzt ein friktionsfreies Miteinander aller Strukturen voraus.
Das rein mechanistische Denken mit Ausmessen von Achsen und Winkeln kann zwar die Voraussetzung für eine radiologisch korrekte Korrektur sein, das bedeutet aber noch lange nicht, dass dadurch die Funktion wiederhergestellt wird. Die Tatsache, dass die Komplikations- und Unzufriedenheitsraten bei Halluxoperationen häufig im zweistelligen Bereich liegen, sollte einem massiv zu denken geben. Auch die Tatsache, dass z.B. in der norddeutschen Patientenanwaltschaft Halluxoperationen eine führende Rolle bei Patientenbeschwerden (Zitat Kai Olms) haben, schlägt in dieselbe Kerbe.
Die radiologisch korrekte Rekonstruktion mag eine Voraussetzung für ein gutes Ergebnis sein. Für eine gute Funktion des Fußes ist allerdings das Balancieren des Fußes von entscheidender Bedeutung. Dies soll im Folgenden an einigen Beispielen erklärt werden.
Hallux
In der Entwicklung der Fußchirurgie der letzten Jahre wird zunehmend die minimalinvasive Chirurgie propagiert, welche z.B. bei einer Hammerzehenkorrektur durch Durchtrennung der Beugesehnen und multiple minimalinvasive Osteotomien nicht reponierter Gelenke zwar die kosmetische Fußform verbessern kann, ob dies allerdings auch zur funktionellen Wiederherstellung führt, ist eine insbesondere im Langzeitverlauf noch nicht geklärte Frage.
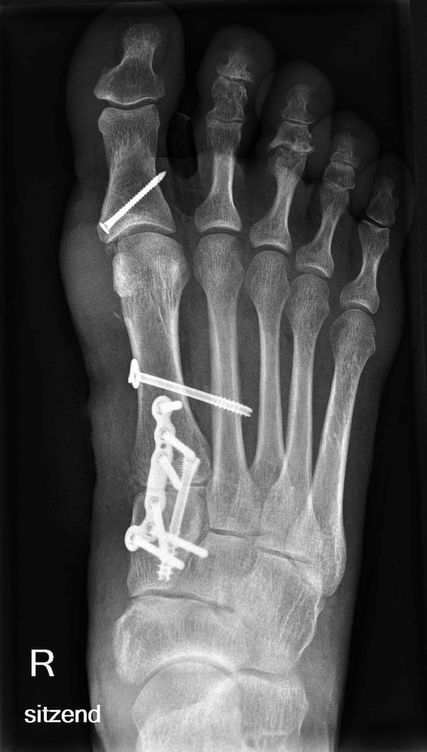
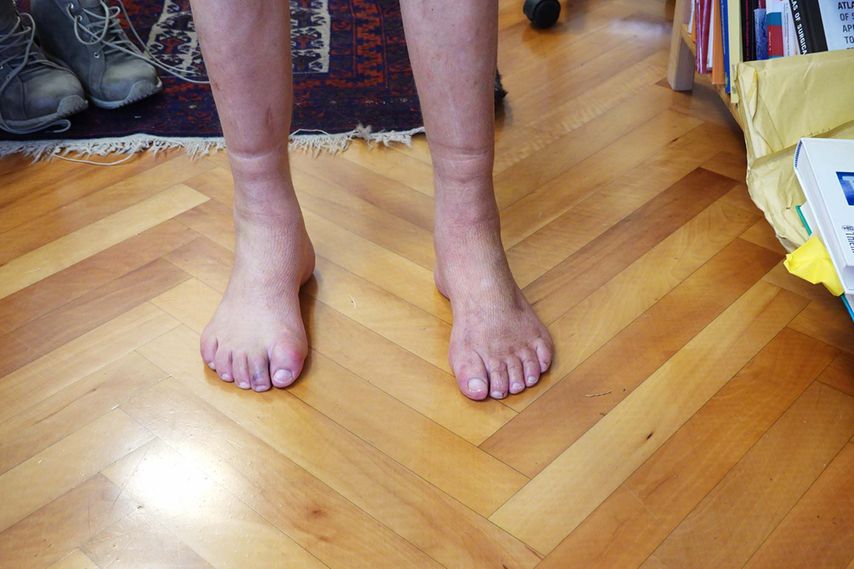
Abb. 2: Austin, gute radiologische Korrektur, trotzdem die Sesambeine nicht unter dem Köpfchen
Biomechanische Untersuchungen von Christian Plaaß, Hannover, konnten sehr eindrucksvoll zeigen, dass bei der Korrektur komplexer Hallux-valgus-Fehlstellungen nicht nur die Korrektur des Intermetatarsalwinkels wichtig ist, sondern auch Rotationsveränderungen der Stellung des 1. Strahls für die Wiederherstellung der Funktion von entscheidender Bedeutung sind. Bei der Lapidusarthrodese ist dies problemlos möglich, hingegen bei der minimalinvasiven Chirurgie ebensowenig wie bei distalen Verfahren (Beispiel: Austin). Die Tatsache, dass bei der Austin-Osteotomie im Gegensatz zur Lapidusarthrodese die Zentrierung des Sesambeins häufig misslingt, wurde durch die Überlegungen von Plaaß einer Lösung zugeführt: Die Balance stimmt nicht – die Rotation muss mitkorrigiert werden (Abb. 1, 2).
Es ist unschwer vorstellbar, dass bei alleiniger Korrektur des Intermetatarsalwinkels ohne Korrektur der Rotation die Funktion der großen Zehe nur sehr insuffizient wiederhergestellt werden kann, mit der Folge, dass die Beweglichkeit im Großzehengrundgelenk darunter leidet. Die Tatsache der schlechten Funktion nach einer derartigen Operation wird dann häufig als Arthrose abgetan, obwohl in Wirklichkeit die Rotationsfehlstellung und die dadurch verursachte Mehrbelastung des Gelenks zur eigentlichen Arthrose geführt haben.
Gerade beim Hallux sind die klinische Untersuchung und die Beurteilung derartiger dreidimensionaler komplexer biomechanischer Dysbalancen von entscheidender Bedeutung. Diese können weder durch computerisierte Implantate noch durch rein mechanistisch ausgelegte OP-Techniken beseitigt werden. Hier sind immer noch das taktile Gefühl des Operateurs, die genaue klinische Untersuchung sowie auch die intraoperative Analyse des Bewegungsablaufes ganz entscheidend. Auch die Möglichkeit, durch einfache kleine Muskeltransfers Spannungsdissonanzen abzubauen, wird häufig missachtet und nicht genutzt.
Eine weichteilschonende und trotzdem komplette Rekonstruktion der Biomechanik ist die Grundlage erfolgreichen Handelns. Die Halluxchirurgie hat sich deswegen von der funktionellen Amputation der Großzehe bei der OP nach Brandes immer mehr in Richtung Korrektur der Fehlstellung entsprechend den Grundlagen nach Paley an den Ort der Fehlstellung verlagert. Mit modernen Implantaten ist eine gips- und fixationsfreie Nachbehandlung mit wenigen Tagen Thromboseprophylaxe und sehr rascher Wiederkehr der Funktionalität möglich. Ob resorbierbare Implantate mit der Notwendigkeit der langfristigen Gipsfixation hier Vorteile bringen, ist nicht geklärt – sie bedeuten aber eine Abkehr von der frühzeitigen funktionellen Therapie.
Sprunggelenksendoprothetik
Ähnliches gilt auch für die Sprunggelenksendoprothetik. Hier existieren zurzeit zwei gegensätzliche Philosophien. Eine Variante besteht hauptsächlich im Ersatz des arthrotisch veränderten Gelenkes, teilweise unter Zuhilfenahme computerisierter patientenspezifischer Schnittblöcke. In einer früheren Ausgabe dieser Zeitung wurde von einer Bewegungsverbesserung nach einem derartigen Modell von 26 auf 27 Grad Bewegungsumfang berichtet. De facto ergab sich, dass sich trotz der Implantation eines künstlichen Gelenkes die Beweglichkeit nicht verbessert hat, was eigentlich einer der Hauptindikationen zur Endoprothese im Gegensatz zur Arthrodese widerspricht. Die vereinfachende Operationstechnik durch patientenspezifische Schnittblöcke, welche alle drei Dimensionen des Raumes vorausberechnen, lässt völlig außer Acht, dass komplexe Fehlstellungen des Fußes und des Sprunggelenkes bei Korrektur dieser Fehlstellungen nicht nur zur Stellungsänderung des Gelenks führen, sondern dass insbesondere durch die Stellungsänderung des Talus auch das Zentrum des Talus wandert. Wenn allerdings alle drei Dimensionen der Korrektur bereits im Modell vorgegeben sind, ist der Operateur praktisch nicht in der Lage, intraoperativ auf diese Veränderung einzugehen. Dementsprechend werden diese Modelle auch als Fixed-bearing-Modelle angeboten, da diese gleichsam das Gelenk einrasten lassen, wodurch sich ein radiologisch sehr schönes Ergebnis ergibt, die Biomechanik und die Balance bleiben allerdings auf der Strecke.
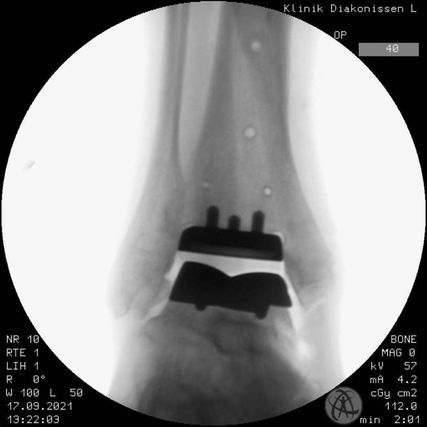
Abb. 3: OSG-TEP, Fixed-bearing: Mangels Balancing ist der Gelenksspalt exzentrisch und das Inlay drängt nach lateral
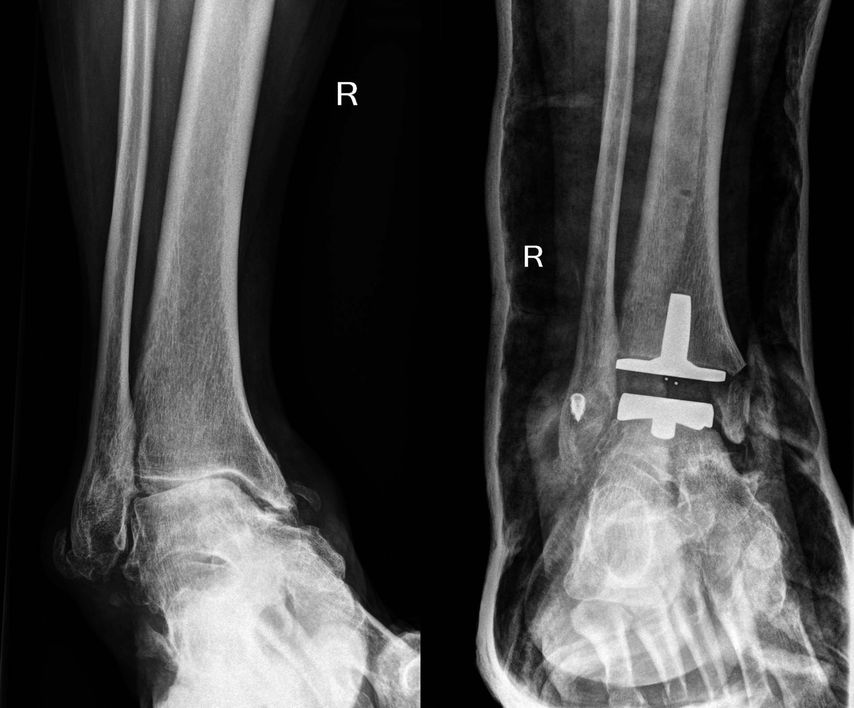
Ein alternatives Modell, welches alle drei Dimensionen des Raumes freigibt, bei dem patientenspezifische Schnittblöcke allerdings nur zwei Dimensionen des Raumes vorgeben und die 3. Dimension intraoperativ adaptiert werden kann, zeigt im Gegensatz zu Ersterem einen inzwischen erreichbaren Bewegungsumfang zwischen 50 und 60 Grad im belasteten Fuß und man nähert sich der annähernd normalen Beweglichkeit. Auch die Tatsache, dass bei Fixed-bearing- oder teilgeführten Prothesen Schmerzen im Bereich des Deltabandes vorhanden sind, bestätigt diese Überlegung. Erst die additiven Korrekturen im Bereich des Außenknöchels oder des Bandapparates und das Ausbalancieren des Sprunggelenkes auf die neue Situation ermöglichen es, diese Dysbalancen zu beseitigen, mit entsprechendem klinischem und radiologischem Erfolg (Abb. 3, 4).
Abb. 4: a) Massive Fehlstellung präoperativ; b) OP-Ende: durch Balancing (IK-Osteotomie, Bandplastik lateral) TEP perfekt zentriert bei totalem Mobile-bearing
Hohlfußsituation
Als drittes Beispiel sei auch noch die Hohlfußsituation angegeben, bei der die Patienten sehr häufig jahrelang mit entsprechenden Schuhzurichtungen behandelt werden, was so lange gut geht, solange der Hohlfuß flexibel ist. In dem Moment, wo ein Hohlfuß seine Flexibilität verliert und in die rigide Form übergeht, ist die Schuhversorgung deutlich schwieriger und die Patienten werden unzufrieden. Spätestens zu diesem Zeitpunkt ist es zu empfehlen, Hohlfüße einer Korrektur zuzuführen, wenn möglich deutlich früher.
Solange ein Hohlfuß flexibel ist, lässt sich durch Sehnentransfers und Umstellungsosteotomien ohne Gelenksversteifungen eine wesentlich bessere Prognose erreichen. Primär muss man der Problematik und der Ursache des Hohlfußes auf den Grund gehen und kann dann erst entsprechende dreidimensionale Korrekturen durchführen. Wenn diese rechtzeitig durchgeführt werden, erreicht man eine extrem hohe Patientenzufriedenheit und eine rechtzeitige Wiederherstellung der Funktionalität unter Vermeidung gelenkszerstörender Eingriffe. Die nach oftmals sehr komplexen Eingriffen optisch erreichten Ergebnisse sind oft gar nicht so spektakulär, aber das Balancing führt zu einer extremen Zufriedenheit, durch Vermeiden von Versteifungen und der Möglichkeit für den Patienten, durch Sehnentransfers seine Fußstellung selbst zu beeinflussen.
Die Tatsache, dass die Mehrzahl dieser operierten Patienten trotz dieser aufwendigen Verfahren nach kurzer Zeit mit dem Wunsch der Korrektur auf der Gegenseite kommen, zeigt deutlich, dass hier eine Dimension eröffnet wurde, die unseren Leitspruch „Versteifen muss nicht sein“ in ein völlig neues Licht rückt (Abb. 5).
Abb. 5: Optisch ist die korrigierte Seite links im Vergleich zu rechts nur wenig verändert, aber durch Hibbs-Jones-OP, lateralisierende Fersenbeinosteotomie, PIP-Arthrodesen 2–5 und Tibialis-posterior-Transfer ist der Fuß völlig ausbalanciert und der Patient extrem zufrieden
Fazit
Anhand dieser wenigen, allerdings sehr eindrucksvollen Beispiele lässt sich zeigen, dass das alleinige mechanistische Denken bei der Korrektur komplexer Fußstellungen aus meiner Sicht ein Irrweg ist. Die Kombination der radiologischen Korrektur mit Berücksichtigung der Balancierung des Fußes durch gelenkerhaltende Eingriffe, Sehnentransfers und Stellungskorrekturen ermöglicht es uns, die Biomechanik des Fußes in eine Richtung zu lenken, mit der er ausgeglichen und balanciert ist und die Belastbarkeit des Fußes von selbst massiv deutlich zunimmt. Das setzt allerdings ein hohes biomechanisches Wissen, extreme Erfahrung in der klinischen Untersuchung und das Beherrschen des gesamten fußchirurgischen Spektrums voraus. Das Beschränken der Fußchirurgie auf eine alleinige Vorfußchirurgie oder auf mechanistische „radiologische Korrekturen“, unter Ausschluss biomechanischer Überlegungen, sollte durch eine patientenspezifische Korrektur ersetzt werden.
Die Balance ist das Geheimnis. Wenn Ted Henson 2000 mitteilte „If it looks good, it works good“, kann man es heute ergänzen: „If it is balanced, it works perfect.“
Die Fußchirurgie, insbesondere in rekonstruktiven Bereichen, geht endlich einen Weg, weg von der mechanistischen zur biologisch funktionellen Denkweise, sodass sich hier, wie an anderen Strukturen und Gelenken, ein neues Spezialistentum auftut. Fußchirurgie braucht viel Erfahrung und sollte endlich auch dementsprechend respektiert werden. Die Balance ist das Ziel.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Periphere Nervenkompressionssyndrome der oberen Extremität
Periphere Nervenkompressionssysteme der oberen Extremitäten sind verhältnismäßig häufig, insbesondere der Nervus medianus und der Nervus ulnaris sind oft im Bereich des Hand- bzw. ...
Konservative Behandlungsmöglichkeiten bei peripheren Nervenläsionen
Eine periphere Nervenläsion erfordert nicht nur eine Dekompression, Naht oder Rekonstruktion. Um Gelenke beweglich zu erhalten, eine Atrophie der Muskulatur zu verhindern und die ...
Bildgebende Diagnostik des peripheren Nervensystems
Die komplexen Nerventopografien machen die Nervenbildgebung zu einer fordernden Aufgabe, die allerdings eine wichtige Rolle dabei spielt, eine funktionelle Wiederherstellung der ...