©
Getty Images
Kongenitale Deformitäten der unteren Extremität
Jatros
Autor:
Priv.-Doz. Dr. Christof Radler
Teamleiter Kinderorthopädie, Abteilung für Kinderorthopädie und Fußchirurgie, Orthopädisches Spital Speising, Wien<br/> E-Mail: christof.radler@oss.at
30
Min. Lesezeit
28.03.2019
Weiterempfehlen
<p class="article-intro">Kongenitale Längsdefekte an Ober- und/oder Unterschenkel und die kongenitale Pseudarthrose der Tibia gehören nach wie vor zu den am schwierigsten rekonstruierbaren Fehlbildungen in der Kinderorthopädie. Während die längste Zeit die Knochenverlängerung und deren Limitationen im Vordergrund standen, sind es nun eher die Veränderungen an den Gelenken und den Weichteilen, die durch neue operative Techniken adressiert werden, wodurch das funktionelle Outcome verbessert werden kann.</p>
<hr />
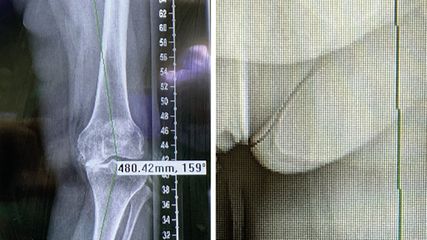
<p class="article-content"><p>Zu den angeborenen Längsmissbildungen zählen der kongenitale Femurdefekt („congenital femoral deficiency“, CFD), die Fibulahemimelie (FH) und die Tibiahemimelie. Es handelt sich hierbei um Störungen, die in der frühen Embryonalentwicklung durch eine fehlerhafte Ausknospung der Extremitäten entstehen. Die kongenitale Tibiapseudarthrose ist sowohl von der Genese her als auch in Verlauf und Behandlung abzugrenzen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb1.jpg" alt="" width="1094" height="393" /></p> <h2>Kongenitaler Femurdefekt und Fibulahemimelie</h2> <p>Femurdefekt und Fibulahemimelie kommen oft gemeinsam vor und zeigen besonders um das Kniegelenk gemeinsame Pathologien. Dennoch ist oft eine der beiden deutlich prädominant. Der Femurdefekt reicht von einer milden Verkürzung des Femurs bis zu einem fast vollständigen Fehlen desselben. Auch die Fibulahemimelie kann von einer milden Verkürzung des Unterschenkels mit vermehrter Knicksenkfuß- Stellung bis hin zu einer massiven Verkürzung mit schweren Veränderungen im Sprunggelenk und einem nur 2–3-strahligen Fuß vorliegen (Abb. 1). <br />Oft beginnt die Beratung bereits pränatal. Besonders bei ausgeprägten Verkürzungen der Extremität oder Strahlendefekten erfolgt häufig eine pränatale Erfassung im Ultraschall, welche optimalerweise eine kinderorthopädische Konsultation nach sich zieht.<sup>1</sup> Dabei kann mit Formeln zur Wachstumsberechnung die Beinlängendifferenz bei Geburt und bei Wachstumsabschluss berechnet werden<sup>2</sup> und damit ein grober Behandlungsplan mit ungefährer Anzahl der Operationen und funktioneller Prognose erstellt werden. <br />Die gebräuchlichste Klassifikation des Femurdefekts, die auch für die Behandlung relevant ist, stammt von Paley und umfasst 4 Typen, die noch in Subgruppen A und B unterteilt sind.<sup>3</sup> Bei Typ I ist das Femur intakt ausgebildet und Knie und Hüftgelenk sind mobil. Bei diesen leichten Fällen ist – abgesehen von der Verlängerung – oft kein Zusatzeingriff an Becken oder Gelenken erforderlich. Die erste Verlängerung führen wir in der Regel bei einer Beinlängendifferenz von 4–5 cm durch, da dies ein Ausmaß ist, welches sicher und unkompliziert mit einer Verlängerung ausgeglichen werden kann. Auch Schulwechsel oder andere familiäre Umstände sind bei der Wahl des Operationszeitpunkts zu berücksichtigen. <br />Abhängig vom Schweregrad der Dysplasie ist das vordere Kreuzband hypo- oder aplastisch. Auch das hintere Kreuzband kann hypoplastisch sein oder selten auch gänzlich fehlen.<sup>4</sup> Um bei der dadurch bestehenden Kniegelenksinstabilität keine Subluxation des Kniegelenks zu riskieren, stabilisieren wir es während der Verlängerung mit einem Hexapoden-Fixateur, wie dem Taylor Spatial Frame® (Smith & Nephew), mit einer knieübergreifenden Montage mit flexiblen Gelenken (Abb. 2).</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb2-3.jpg" alt="" width="1089" height="854" /><br />Nach erfolgter Verlängerung und dem Apparatabbau ist beim Femurdefekt die Frakturgefahr besonders groß.<sup>5</sup> Daher schließen wir immer eine intramedulläre Stabilisierung an den Abbau des Fixateurs an. Dies gelingt am einfachsten mit einem Rush-Pin, der nach dem Apparatabbau in derselben Sitzung eingebracht wird. <br />Ab etwa dem 10. Lebensjahr ist bei ausreichender Kniestabilität und gleichzeitiger knieübergreifender Orthesenversorgung auch eine Verlängerung mit einem intramedullären Verlängerungsmarknagel möglich. Die neueste Generation (Precice Stryde®, NuVasive) erlaubt dabei eine Vollbelastung während der Verlängerung (Abb. 3). Durch die Hypoplasie der distalen lateralen Femurepiphyse kommt es während des Wachstums rezidivierend zu einer Valgusfehlstellung,<sup>6</sup> welche entweder im Rahmen der Verlängerung oder mit einer Wachstumslenkung (Hemiepiphysiodese) korrigiert werden kann. <br />Der kongenitale Femurdefekt Typ Ib zeigt eine verzögerte Ossifikation am Schenkelhals. Bei diesen schwereren Fällen ist immer auch eine verminderte Überdachung der Hüfte vorhanden, welche beim Typ Ia seltener ist. Diese Pfannendysplasie muss vor einer Verlängerungsoperation adressiert werden, um eine Luxation der Hüfte zu verhindern. Beim Typ Ib zeigt sich auch immer eine dreidimensionale Fehlstellung am proximalen Femur, bestehend aus Varus, Flexion und Retrotorsion. Dabei sind auch die Weichteile verändert, es besteht unter anderem eine Verkürzung der Hüftbeuger und der Abduktoren. Um diese kombinierte weichteilige und knöcherne dreidimensionale Fehlstellung korrigieren zu können, entwickelte Paley in den späten 90ern die sogenannte „Super hip“-Operation (Abb. 4).<sup>7</sup></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb4.jpg" alt="" width="1192" height="536" /> <br />Der Typ II zeichnet sich durch eine mobile Pseudarthrose aus, wobei bei Typ IIa der Hüftkopf in der Pfanne beweglich ist. Hier ist ähnlich wie bei Typ Ib eine Rekonstruktion mit einer „Super hip“-Operation und Stabilisierung der Pseudarthrose möglich. Bei Typ IIb ist der Hüftkopf unbeweglich an die Pfanne fusioniert oder fehlt vollständig. Hier ist nur fallweise eine Rekonstruktion möglich. <br />Der Typ III zeichnet sich durch einen diaphysären Femurdefekt aus, bei dem das coxale Femurende und auch die Apophyse des Trochanters major fehlen. Bei diesen Fällen ist – abhängig vom Bewegungsumfang und der funktionellen Situation des Kniegelenks – eine Umkehrplastik mit Drehen der Extremität auf die Höhe des Hüftgelenks und anschließender Fusion des Femurs mit dem Becken möglich.<sup>7, 8</sup> Da das Knie funktionell zum Hüftgelenk und das Sprunggelenk zum Knie wird, ist eine prothetische Versorgung mit aktiver Beugung im Knie möglich. <br />Beim Typ IV, bei dem das distale Femur dysplastisch ist, kann ein Gelenk aus den schrägen Flächen an Femur und Tibia geschaffen werden, welches durch entsprechende Umstellungsosteotomien an beiden Knochen horizontalisiert werden kann. Daran anschließend kann eine Verlängerung erfolgen. Die Typen Ia, Ib und IIa sind die häufigsten Formen, während die übrigen Typen, besonders auch Typ IV, sehr selten sind. <br />Auch die Fibulahemimelie wird nach Paley klassifiziert, wobei diese Klassifikation 4 Typen in aufsteigendem Schweregrad mit mehreren Subtypen unterscheidet.<sup>9</sup> Wiederum ist bei milden Formen unter Berücksichtigung der Instabilität im Kniegelenk eine Verlängerung bei entsprechender Beinlängendifferenz mit dem Hexapoden-Fixateur unsere Therapie der Wahl. Bei milderen Formen ist oft die Relation Tibia zu Fibula am unteren Sprunggelenk verändert. Dies lässt sich durch eine Umstellung und Verkürzung der Tibia bei Auflösen des distalen Tibiofibulargelenks und der Syndesmose korrigieren. Die geshiftete Fibula wird dann wieder entweder im Verbund mit einem Fixateur mit einem Olivenbohrdraht oder mit einem TightRope® (Arthrex) stabilisiert.<sup>9</sup> Bei mittelschweren und schweren Fällen, bei denen die Fibula radiologisch fehlt, zeigt sich eine Prokurvation an der Tibia am Übergang vom mittleren zum distalen Drittel. Bei diesen Fällen führen wir die erste Operation bereits im Alter von 18–24 Monaten durch, wobei hierbei die fibulare Anlage reseziert und die Tibia unter Resektion und Korrektur der Prokurvation verkürzt wird, um den Fuß aus dem oft extremen Spitzfuß in eine gut belastbare Position zu bringen. Die fibulare Anlage ist ein Rest der Fibula, der von einem manchmal vorhandenen Rest des lateralen Malleolus oder fast anschließend an den Kalkaneus nach proximal zieht. Die fibulare Anlage muss reseziert werden, um einem „bow stringing“, also einem Spannen der fibularen Anlage, und einem konsekutiven Valgusrezidiv entgegenzuwirken.<sup>10</sup> Im Rahmen dieser Operation kann auch über denselben Zugang das untere Sprunggelenk, welches oft im Sinne einer valgischen Koalition verändert ist, adressiert werden.9 Am Ende der Operation erfolgen die Anlage eines Hexapoden-Fixateurs unter Einschluss des Fußes und die Verlängerung der Tibia über eine zusätzliche proximale Osteotomie (Abb. 5).</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb5.jpg" alt="" width="784" height="793" /><br />In Fällen mit deutlicher Instabilität am Kniegelenk führen wir im Verlauf eine Kniestabilisierung durch, welche ebenfalls von Paley beschrieben und mit dem Terminus „Super“ versehen wurde.<sup>7</sup> Es handelt sich hierbei um eine Kombination aus einer Kreuzbandrekonstruktion in einer McIntosh-„ over-the-top“- und „reversed“ McIntosh- Technik und – bei der häufig zusätzlich vorliegenden Patellalateralisation/ Subluxation – einer Langenskiöld-Patella- Retinaculum-Plastik mit Grammont-Transposition der Patellasehne. Bei dieser Operation wird aus der Fascia lata ein vorderes Kreuzband gewonnen, welches hinter dem lateralen Seitenband und über eine „Over the top“-Route schließlich in einem Bohrkanal innerhalb der Tibiaepiphyse verankert wird. Hierbei wird auch der N. peroneus communis dargestellt und nach distal neurolysiert. Der zweite Zügel der Fascia wird unter der Patellasehne nach medial gebracht, dort um den Ansatz der Adduktor- magnus-Sehne geschlungen und mit sich selbst vernäht. Dies stabilisiert die hintere Schublade und besonders die mediale rotatorische Subluxation (Abb. 6).</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb6.jpg" alt="" width="788" height="642" /><br />Die tibiale Hemimelie ist noch deutlich seltener als die beiden oben beschriebenen Entitäten. Die Inzidenz wird auf 1 : 1 000 000 geschätzt, wobei eine familiäre Häufung beschrieben ist. Oft zeigen sich eine zusätzliche Polydaktylie oder ein kurzer erster Strahl am Fuß. Auch bei der Tibiahemimelie hat Paley eine sehr gute, aber auch sehr detailreiche Klassifikation entwickelt.<sup>11</sup> Während mildere Formen mit einer Verlängerung oder komplexen Verlängerung mit Knochentransport behandelt werden können, ist bei vollständigem Fehlen der Tibia eine Zentralisation der Fibula möglich.<sup>11, 12</sup> Um dabei dennoch ein Tibiaplateau und eine gewisse Bandstabilität zu erzielen, hat Weber eine Technik beschrieben, bei der die Patella zum Tibiaplateau umgewandelt wird und durch einen Visierlappen Seitenbänder geschaffen werden.<sup>11, 13</sup> Während es Einzelfallberichte mit durchaus guten funktionellen Ergebnissen gibt, was auch unserer Erfahrung mit diesen Eingriffen entspricht, sind in der Literatur keine klinischen Fallserien dieser teils sehr aufwendigen Rekonstruktionen beschrieben, die einen prozentuellen Anteil an „funktionell erfolgreichen“ Rekonstruktionen beschreiben würden. Selbst Paley hat bisher keine klinischen Ergebnisse seiner rekonstruktiven Techniken<sup>11</sup> veröffentlicht, wodurch den Rekonstruktionen bei schweren Tibiahemimelien ab Typ IVb etwa Experimentelles anlastet. In diesen Fällen beraten wir die Eltern auch hinsichtlich der Möglichkeit einer Amputation und Prothesenversorgung. Bei fehlender Patella und fehlendem Streckapparat ist die Amputation zu empfehlen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1902_Weblinks_a2-abb7.jpg" alt="" width="1025" height="521" /></p> <h2>Kongenitale Tibiapseudarthrose</h2> <p>Die kongenitale Tibiapseudarthrose („congenital pseudarthrosis of the tibia“, CPT) ist mit einer Inzidenz von 1 : 190 000 recht selten,<sup>14</sup> wobei über die Hälfte der Fälle mit der Neurofibromatose I vergesellschaftet ist. Es zeigt sich bei der Geburt meist keine Pseudarthrose, jedoch eine Antekurvation und Varusstellung, also eine anterolaterale Verbiegung der Tibia eher im distalen Drittel. Die Pseudarthrose wird meist erst nach Gehbeginn um das 3. Lebensjahr offensichtlich. Die Klassifikation nach Crawford unterscheidet rein morphologisch 4 Typen,<sup>15</sup> ist aber der neueren Klassifikation nach Paley deutlich unterlegen, da diese wiederum therapierelevant ist.<sup>16</sup> <br />Die Behandlung bestand lange darin, eine Fraktur bzw. Pseudarthrose möglichst lange durch konservative Schienung des Unterschenkels zu verhindern. Eine operative Korrektur sollte erst bei manifester Pseudarthrose oder Fraktur und nicht vor dem 3. Lebensjahr stattfinden. Es hat sich jedoch gezeigt, dass sich durch die Verbiegung des Knochens – und dann besonders bei manifester Pseudarthrose – sekundäre Veränderungen am Sprunggelenk und an den Weichteilen einstellen, die später kaum oder schwierig zu beheben sind. Aus diesem Grund wird nun auch die sehr frühe Korrektur, auch vor manifester Pseudarthrose, empfohlen. <br />Eine intramedulläre Schienung oder Plattenfixation und Knochenspananlage können nur in etwa 50 % zu einer Ausheilung führen. Mikrochirurgische Techniken mit gefäßgestieltem Fibulatransfer zeigten zwar deutlich bessere Ergebnisse, waren aber mit Komplikationen im Bereich des Hebedefekts und Fraktur oder Achsabweichung verbunden.<sup>17</sup> Eine besondere Verbesserung brachte die Kombination von intramedullärer Schienung und Fixateur, wie sie von Thabet und Mitarbeitern beschrieben wurde.<sup>18</sup> Bei dieser Operationstechnik wird die Pseudarthrose reseziert, das proximale Knochenende zugespitzt, in das distale Ende invaginiert und von Beckenkammspänen und einem Periostlappen ummantelt. Mit einem intramedullären Bohrdraht oder Nagel werden die Fragmente geführt. Über einen Mehretagen- Ringfixateur erfolgt dann die Kompression der distalen Pseudarthrose bei gleichzeitiger Verlängerung durch eine proximale Tibiakortikotomie. Obwohl mit dieser Technik Heilungsraten von bis zu 100 % erreicht werden konnten, zeigte sich nach wie vor das Problem der Refraktur, die oft Jahre nach erfolgreicher Heilung auftreten kann. Aus diesem Grund modifizierte Paley die Technik der Cross-Union von Choi<sup>19</sup> und fasste diese Modifikation in seiner XUnion- Technik zusammen.<sup>16</sup> Das Prinzip dieser Operation ist es, eine möglichst breite knöcherne Brücke zwischen Tibia und Fibula zu schaffen und damit die Refraktur zu verhindern. <br />Zuerst erfolgt etwa 2 Wochen präoperativ die Gabe von Zoledronsäure sowie Kalzium und Vitamin D. Dies soll die Resorption der später zwischen Tibia und Fibula angelagerten Spongiosa verhindern. Bei der Operation wird zuerst das krankhafte Periost rund um die Tibiapseudarthrose und an der Fibula reseziert. Es wird die Muskulatur des vorderen Kompartiments samt den Gefäßen und dem N. peroneus profundus von der Tibia abgehoben und nach lateral gebracht. Schließlich muss auch das hintere Kompartiment eröffnet werden, um das Periost zirkulär entfernen zu können, was aufgrund der Prokurvation der Tibia in der Regel leicht gelingt. Es erfolgt dann die sparsame Resektion der Pseudarthrose an Tibia und Fibula so weit, dass eine Begradigung durchgeführt werden kann. Im nächsten Schritt erfolgt nun die Stabilisierung, bei sehr jungen Patienten mit einem Rush-Pin oder besser mit einem Fassier-Duval-Nagel (Pega Medical). Im nächsten Schritt muss nun Beckenkamm- Spongiosa gewonnen werden. Es ist eine maximale Menge an Spongiosa erforderlich, was ein Aufklappen und vollständiges Ausräumen des Beckenkammes erforderlich macht. Im selben Schritt wird auch von der medialen Beckenschaufel ein Periostlappen gewonnen. An der Pseudarthrose wird nun zuerst „bone morphogenetic protein“ (BMP, InductOs®, Medtronic) eingelegt, dann wird der Periostlappen über die Pseudarthrose gewickelt und die Spongiosa eingebracht, welche wiederum mit BMP belegt wird. Die Fixation erfolgt entweder bereits zuvor über eine winkelstabile Platte oder am Ende mit einem Fixateur externe (Abb. 7). Die Verwendung einer Unterschenkelschiene mit ventralem Deckel ist bis zum Wachstumsabschluss erforderlich. Eine Verlängerung an der proximalen Tibia ist dann im Verlauf möglich oder kann auch direkt im selben Schritt über eine zusätzliche proximale Osteotomie erfolgen.</p> <h2>Schlussfolgerung</h2> <p>Unsere langjährigen Erfahrungen mit Hexapoden-Fixateuren sowie auch unsere große Fallserie von Verlängerungsmarknägeln führen dazu, dass die reine Verlängerung des Knochens und die Herstellung anatomischer Gelenkswinkel in fast allen Fällen gelingen. Das Vermeiden von Komplikationen am Weg dorthin und besonders Weichteilmanagement und Gelenksfunktion sind damit in den Mittelpunkt gerückt. Die beschriebenen rekonstruktiven Eingriffe sind teils sehr anspruchsvoll und setzen viel Erfahrung mit den Details und Techniken der Beinverlängerung voraus.</p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> Radler C et al.: Prenat Diagn 2014; 34(10): 940-5 <strong>2</strong> Paley J et al.: Prenat Diagn 2005; 25(6): 435-8 <strong>3</strong> Paley D: Lengthening reconstruction surgery for congenital femoral deficiency. In: Herring JA, Birch JG (eds): The Child With a Limb Deficiency. Rosemont: American Academy of Orthopaedic Surgeons 1998. 113-32 <strong>4</strong> Manner HM et al.: J Bone Joint Surg Am 2006; 88: 130-7<strong> 5</strong> Abdelgawad AA et al.: J Pediatr Orthop 2017; 37(6): 416-23 <strong>6</strong> Manner HM et al.: Clin Orthop Relat Res 2006; 448: 185-92 <strong>7</strong> Paley D et al.: Congenital femoral deficiency reconstruction and lengthening surgery. Sabharwal S (ed.): In: Pediatric lower limb deformities. New York: Springer International Publishing 2016. 361-425 <strong>8</strong> Brown KL: J Bone Joint Surg Am 2001; 83-A(1): 78-85<strong> 9</strong> Paley D: J Child Orthop 2016; 10(6): 557-83 <strong>10</strong> Radler C et al.: Int Orthop 2011; 35: 1683-8 <strong>11</strong> Paley D: J Child Orthop 2016; 10(6): 529-55 <strong>12</strong> Brown FW: J Bone Joint Surg Am 1965; 47: 695-704 <strong>13</strong> Weber M: J Pediatr Orthop 2002; 11(1): 53-9 <strong>14</strong> Andersen KS: Acta Orthop Scand 1972; 43: 539-49 <strong>15</strong> Crawford AH Jr, Bagamery N: J Pediatr Orthop 1986; 6(1): 72-88<strong> 16</strong> Paley D: J Child Orthop 2019; published online; https://doi. org/10.1302/1863-2548.13.180147 <strong>17</strong> Grill F et al.: J Pediatr Orthop 2000; 9: 75-89 <strong>18</strong> Thabet AM et al.: Clin Orthop Relat Res 2008; 466(12): 2981-94 <strong>19</strong> Choi IH et al.: J Pediatr Orthop 2011; 31(6): 697-704</p>
</div>
</p>
Das könnte Sie auch interessieren:
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Stellenwert des individuellen Alignments in der Knieendoprothetik
Dieser Artikel erläutert die unterschiedlichen Alignmentkonzepte in der Knieendoprothetik und deren Stellenwert. Es ist davon auszugehen, dass die Rekonstruktion der individuellen ...
Patientenoptimierung in der orthopädischen Chirurgie
Die Patientenoptimierung vor orthopädischen Eingriffen, insbesondere in der Endoprothetik, spielt eine entscheidende Rolle für den Erfolg der Operation und die Zufriedenheit der ...