Das FESS-Konzept heute
Autor:
Prof. Dr. med. Andreas Leunig
HNO-Praxis & Rhinologie
Zentrum München
E-Mail: info@aleunig.de
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Anfang der 1960er-Jahre in Graz entwickelt, hat die funktionelle endoskopische Nasennebenhöhlenchirurgie (FESS) seitdem einen Siegeszug um die Welt angetreten. Heute ist das FESS-Konzept eng mit dem technischen Fortschritt verknüpft, der zukünftig noch mehr in Richtung personalisierter Medizin gehenwird.
Keypoints
-
FESS ist untrennbarmit anatomischer Kenntnis und operativer Erfahrungdes behandelnden Arztes verbunden.
-
Heute stellt das CT dasdiagnostische Mittel derWahl bei Erkrankungender Nasennebenhöhlendar.
-
Die Verwendung vonKamera- und Monitorsystemen ist mittlerweileselbstverständlich, computerassistierte Chirurgiesowie Shaver- und Bohrsysteme können eine sinnvolle Ergänzung sein.
-
Die medikamentöse postoperative Nachsorge besitzt einen hohen Stellenwert.
-
Mit einer CRS kann es zu einem sog. „Etagenwechsel“ kommen: Die Infektion verlagert sich von den oberen Atemwegen auf die unteren Atemwege bis hin zu einem Asthma.
Das FESS-Konzept
Das Konzept der funktionellen endoskopischen Diagnostik und Operation der Nasennebenhöhlen (FESS) wurde in Europa zu Beginn des zwanzigsten Jahrhunderts von Univ.-Prof. Dr. Walter Messerklinger, Graz, und seinem damaligen Schüler Univ.-Prof. Dr. Heinz Stammberger, Graz, sowie dem amerikanischen Kollegen Dr. David Kennedy wissenschaftlich erforscht und technisch entwickelt sowie in die Welt getragen. In Deutschland waren die entscheidenden Pioniere auf diesem Gebiet Prof. Dr. Wolfgang Draf aus Ulm und Prof. Dr. Malte Wigand aus Erlangen.
Im Zentrum der funktionellen endoskopischen Nasennebenhöhlenchirurgie steht eine sorgfältig abgewogene OP-Indikation und personalisierte OP-Technik nach ausreichend lange durchgeführter, aber nicht erfolgreicher konservativer Therapie. Dies ist die Voraussetzung für ein optimales Ergebnis. Zur Beurteilung der individuellen Befunde und zum besseren Verständnis der Mikroanatomie sind eine systematische Nasenendoskopie sowie multiplanare CT- bzw. MRI-Untersuchungen durchzuführen. Somit kann ein maßgeschneiderter chirurgischer Plan entwickelt werden. Die operative Umsetzung sollte dann mit geeigneten Endoskopen und Instrumenten bei blutarmem OP-Situs zur besseren Beurteilung der Mikroanatomie und auch Schonung der Schleimhaut als Funktionsorgan der Nase und Nasennebenhöhlen erfolgen.
… damals
Zur damaligen Zeit operierte Messerklinger unter Verwendung von starren 0°- oder 30°-Endoskopen und einzelnen Instrumenten (Karl Storz, Tuttlingen) in nahezu unblutigem OP-Feld und die Operation war auf jeden Einzelnen zugeschnitten. Je nach Obstruktion war das Ziel der Operation, eine normale Ventilation und Drainage bei minimalistischem Eingriff und Konzept zu erreichen. Ziel damals war es, die natürlichen Ostien von Kiefer-, Stirn- und Keilbeinhöhlen primär freizulegen.
… heute
Das FESS-Konzept heute ist undenkbar ohne den Fortschritt der Technik wie z.B. zahlreiche verbesserte OP-Instrumente,45°-Endoskope (Karl Storz, Tuttlingen), Einsatz der 4-Hand-Technik (d.h. mit 2 Operateuren) bei komplexen Eingriffen, Ballondilatation, 4K- und 3D-HD-Kamera- und Monitorsysteme, „computer assisted surgery“ mit sog. „pathway, surgical assisted systems“, moderne resorbierbare Nasentamponaden, „drug-eluting stents“ oder auch sog. Biologika (monoklonale Antikörper).
… zukünftig
Das FESS-Konzept der Zukunft basiert sicherlich auf vermehrter „medical data science“, „artificial intelligence“, „machine learning“, verbesserter Aus- und Fortbildung, mehr Erkenntnissen zum Mikrobiom, Biofilmen und Proteomics sowie Einsatz von „mixed reality“ (Abb. 1). Ziel ist eine personalisiertere Diagnostik mit Bestimmung des Phänotyps (klinische Zeichen wie z.B. Asthma bronchiale, rez. Siebbeinpolypen, Voroperationen…) und Endotyps (wie z.B. Eosinophile im Blut, Gesamt-IgE im Serum) für eine gezieltere Therapie.
Abb. 1: Die Zukunft? „Mixed reality“ (Brainlab AG, München) bei der Beurteilung einer Pathologie im Bereich des hinteren Siebbeins links
Erkrankungen der Nasennebenhöhlen
Die Erkenntnisse von Messerklinger zur Pathophysiologie von entzündlichen Erkrankungen der Nasennebenhöhlen stellen heute die Grundlage der endonasalen endoskopischen Nasennebenhöhlenchirurgie dar. Im deutschsprachigen Raum hat Stammberger mit der „GrazerSchule“ das Konzept der endoskopischen Nasennebenhöhlenchirurgie maßgeblich geprägt und weiterentwickelt. Gerade das Verständnis der Physiologie und Pathophysiologie sowie der Anatomie insbesondere im Bereich der lateralen Nasenwand hat Einfluss auf die chirurgische Therapie vor allem von entzündlichen Erkrankungen der Nasennebenhöhlen (NNH) genommen. Da die mechanischen Obstruktionen der natürlichen Abflusswege aufgrund von anatomischen Varianten wie auch entzündliche Veränderungen der Schleimhaut in Form von endoskopisch erkennbaren polypoiden Schleimhautschwellungen bis hin zum „Endstadium“ mit makroskopisch sichtbarer sog. „Polypenbildung“ häufig im mittleren Nasengang, also im Bereich der lateralen Nasenwand, lokalisiert sind, spricht man aufgrund des rhinogenen Ursprungs dieser Erkrankungen auch von einer sog. chronischen Rhinosinusitis (CRS).
Diagnostik
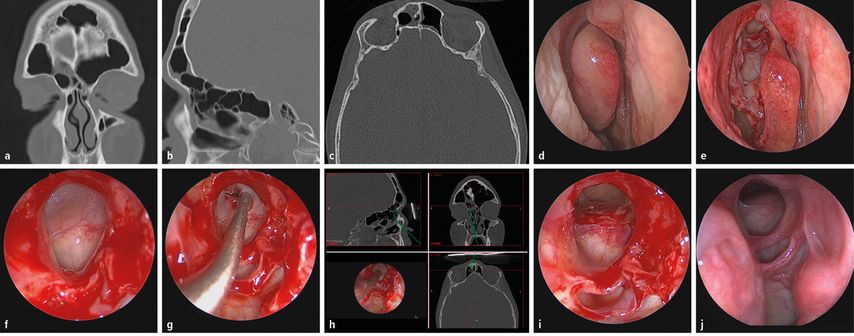
Somit ist die genaue Kenntnis der Anatomie der lateralen Nasenwand mit den angrenzenden Nasennebenhöhlen und der vorderen Schädelbasis die Grundvoraussetzung für die chirurgische Behandlung von Erkrankungen der Nasennebenhöhlen. Lange Zeit galt die Röntgenübersichtsaufnahme der NNH (okzipitomental, okzipitofrontal) für HNO-Ärzte als primäres radiologisches Diagnostikum bei Erkrankungen der Nasennebenhöhlen. Heute ist bei entzündlichen Erkrankungen der Nasennebenhöhlen zweifellos das CT das diagnostische Mittel der Wahl (Abb. 2).
Abb. 2 a–j: Chronische Rhinosinusitis bei einem 41-jährigen Patienten mit rez. Infekten und Cephalgien im Bereich des Sinus frontalis rechts. Im NNH-CT(a–c) zeigt sich nach 3-monatiger konservativer Therapie nach Leitlinie eine Teilverschattung des Sinus frontalis mit einer hochsitzenden frontoethmoidalen Zelle als Ausdruck der Obstruktion von Drainage und Ventilation rechts. Intraoperativer endoskopischer Blick in den mittleren Nasengang rechts vor (d) und nach Eröffnung des Siebbeins (e), den Aufgang zum Sinus frontalis mit Blockade durch eine hochsitzende Siebbeinzelle vor (f), während (g, h) sowie der freie Einblick in den Sinus frontalis rechts nach fachgerechter Abtragung der hochsitzenden Siebbeinzelle (i). Der postoperative Befund 1a nach Frontoethmoidektomie rechts lässt einen freien Einblick in den offenen und mit reizloser Schleimhaut ausgekleideten Sinus frontalis rechts (j) zu
Bei entzündlichen Erkrankungen der Nasennebenhöhlen ist es Ziel der radiologischen Diagnostik, die Mikroanatomie in der lateralen Nasenwand bzw. vorhandene anatomische Varianten darzustellen, um bei einer durchzuführenden Operation die vorliegenden Engstellen gezielt zur Verbesserung von Ventilation und Drainage zu erweitern. Zusätzlich sollen dadurch auch mögliche Gefahrenpunkte frühzeitig erkannt und somit Komplikationen vermieden werden.
Nasennebenhöhlenchirurgie
Bei der NNH-OP hat sich die Verwendung von Endoskop-Kamera und -Monitor bewährt, da der anwesende Anästhesist, das OP-Personal und der Assistent die Operation mitverfolgen und den Fortgang bzw. den aktuellen Stand der Operation über den Monitor beurteilen können. Der Operateur hat die Möglichkeit, über das Okular des Endoskops zu operieren oder über das Operationsbild am Monitor. Durch die hervorragenden HD- oder 4K-Kamera- und Monitorsysteme hat sich die Bildqualität in den letzten Jahren signifikant verbessert. Für spezielle Operationen mit zwei Operateuren bietet sich auch die sogenannte Drei- oder Vierhandtechnik über das Monitorbild an.
Derzeit bieten verschiedene Hersteller Navigationssysteme für die computerassistierte Chirurgie (CAS) an. Diese unterscheiden sich z.T. deutlich in ihrer Technik, was bei deren Anschaffung berücksichtigt werden sollte. Gerade bei schwierigen anatomischen Verhältnissen, Revisionseingriffen an der Stirnhöhle, Orbita und Keilbeinhöhle, interdisziplinär bei Biopsien oder Operationen von Tumoren und nicht zuletzt im Rahmen der Ausbildung haben Navigationssysteme heute ihren festen Platz. Eine anfänglich längere Vorbereitungszeit wird sich nach Durchlaufen der Lernkurve erheblich verkürzen. Zusammenfassend stellen Navigationssysteme nach Etablierung an einem Zentrum genaue und effiziente Zusatzinstrumente dar, die im Rahmen der Qualitätssicherung und chirurgischen Ausbildung ihren festen Stellenwert besitzen. Berücksichtigt werden sollte aber, dass es sich bei Navigationssystemen um Entscheidungshilfen handelt und mangelnde anatomische Kenntnisse damit nicht ersetzt werden können.
Die im englischen Sprachraum unter dem Sammelbegriff „powered instrumentation“ bekannten Shaver- und Bohrsysteme finden zunehmend Anwendung im Rahmen der endonasalen endoskopischen Nasennebenhöhlenchirurgie. Shaver-Systeme erlauben dem Chirurgen das simultane Abtragen von Gewebe sowie Entfernen von Blut aus dem Operationsfeld. Das Prinzip beruht auf einem Saugkanal, in dem ein rotierendes Messer oszillierende Bewegungen ausführt und durch konstanten Sog das somit abgetragene Gewebe über eine Öffnung („Fenster“) in den Saugkanal einzieht. Das abgetragene Gewebe sollte in einem Saugkörbchen zur histologischen Beurteilung aufgefangen werden. Bezüglich der „Shaver-Fenster“ und Schnittkanten bestehen unterschiedliche Formen, die wiederum einen unterschiedlichen Effekt am Gewebe erzielen. Bohrsysteme erlauben das präzise Eröffnen von Nasennebenhöhlen bei knöchernen Stenosen z.B. postOP oder posttraumatisch.
Nachsorge
Einen wichtigen Stellenwert neben der Operation hat auch die postoperative Nachsorge mit dem Ziel der medikamentösen Behandlung von Schleimhauterkrankungen sowie der Vermeidung von Synechien und Narbenbildung im Operationsfeld bei zugleich hohem Patientenkomfort. Die medikamentöse Behandlung kann die Gabe von topischen und systemischen Steroiden, von Antibiotika und Nasenspülungen mit Kochsalz beinhalten. Bei gut selektierten Patienten mit ausgeprägten Entzündungen und dem klinischen Bild Asthma bronchiale, rez. Polypen und Analgetika-Intoleranz können sog. Biologika bzw. monoklonale Antikörper mit vielversprechenden Ergebnissen bei geringen Nebenwirkungen zum Einsatz kommen. Die Kosten dafür sind aber derzeit noch sehr hoch und es ist eine Dauerbehandlung. Grunsätzlich ist die konservative Therapie immer abhängig vom zugrunde liegenden Erkrankungstyp.
Fazit
Zum Erlernen der von Messerklinger und Stammberger beschriebenen Technik der endoskopisch-endonasalenChirurgie der Nasennebenhöhlen und vorderen Schädelbasis ist ein systematisches und intensives Training notwendig. Die dafür notwendige Erfahrung wird in erster Linie an Zentren mit hohen Fallzahlen und häufigem Einsatz des Nasenendoskops gewährleistet sowie bei national und internationalen Präparations- und Operationskursen mit „hands-on training“ gewonnen.
Mit der beschriebenen Operationstechnik und unter Verwendung von zukunftsweisenden Technologien wie z.B. „powered instrumentation“ mit Shaver- und Bohrsystemen, der aktuellsten Navigationstechnik zur Markierung von Anatomie und operativem Zugangsweg und neuesten Bildgebungs- und Kamerasystemen mit eindrucksvoller Auflösung (HD, 3D-HD oder 4K) kannmit der entsprechenden Erfahrung ein breites Indikationsspektrum wie z.B. chronisch-entzündliche Erkrankungen (chronische Rhinosinusitis mit und ohne Polypen), Mukozelen, Mykosen, Choanalatresien, Tränenwegserkrankungen, invertierte Papillome, fibroossäre Tumoren, Liquorfisteln, Nasenrachenfibrome, Orbita- und Nervus-opticus-Pathologien sowie ausgewählte maligne Tumoren mit hohem Patientenkomfort oft ohne Tamponaden und sehr guten Ergebnissen behandelt werden.
Die beschriebene endoskopische Technik stellt jedoch nicht die Lösung aller Probleme dar. So sollten die Grenzen der endoskopisch-endonasalen Techniken respektiert und auch die extranasalen Techniken noch beherrscht werden.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Vorgehensweise bei Verdacht auf eine auditive Verarbeitungsstörung (AVS)
Auditive Verarbeitungsstörungen (AVS) sind ein seit Jahren sehr kontrovers diskutiertes Thema, welches sowohl in der Diagnostik als auch in der Therapie mit uneinheitlichem Vorgehen ...
„Die HNO hat glücklicherweise keine Nachwuchsprobleme“
Prim. Prof. Dr. Fabian Sommer hat am 1. November 2024 die Leitung der Abteilung für Hals-, Nasen-, Ohrenheilkunde in Feldkirch, Vorarlbergs einziger HNO-Abteilung, übernommen. Im ...
Komplementäre & integrative Medizin bei Antibiotikaresistenzen und Pandemien
Komplementäre Behandlungsmethoden können zum Beispiel bei Atemwegsinfekten und Otitis media evidenzbasiert in multimodale Therapiekonzepte der HNO eingebunden werden – vor allem dann, ...