Gangpathologien nach hüftgelenksnahen Frakturen
Autor:innen:
Prim. Mag. Dr. Gregor Kienbacher, MSc
Markus Wruntschko, MSc
Anna Friedl, MSc
Klinikum für Orthopädie und orthopädische Rehabilitation Frohnleiten
E-Mail: kienbacher@theresienhof.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt einen unverzichtbaren Bestandteil in der Rehabilitation dar. Der Hauptfokus liegt auf der Optimierung kinematischer und kinetischer Gangparameter in den unterschiedlichen Gangphasen durch Feedback-Training und der Sturzprävention.
Keypoints
-
MoCap-Systeme erfassen Bewegungsabläufe, die für das menschliche Auge zu schnell sind, außerordentlich präzise.
-
MoCap-Systeme sind neben einer präzisen Diagnostik von Gangpathologien nach hüftgelenksnahen Frakturen auch sehr hilfreich in der Unterstützung des Rehabilitationstrainings.
-
Die durch MoCap-Systeme individualisierten Therapieansätze werden mithilfe der Ganganalyse in weiterer Folge auf die bestehenden Pathologien der Patient:innen abgestimmt.
Ein Sturz ist in sehr vielen Fällen ein dramatisches und einschneidendes Erlebnis eines Menschen, vor allem wenn er zu einer hüftgelenksnahen Fraktur führt. Während nur ein geringer Prozentsatz (10%) der Patient:innen daran stirbt, gelangen mehr als 50% aller Patient:innen nicht mehr zur ursprünglichen Mobilität zurück. Problematisch ist vor allem die Zeit der Heilung nach einem Frakturgeschehen, denn die Mortalität infolge des Frakturgeschehens nach Hüftfraktur ist v.a. bei älteren und oft multimorbiden Menschen massiv erhöht und beträgt mehr als 20%.
Patient:innen befinden sich nach einem Sturzgeschehen in einem Risikokreislauf: Ein Sturz führt zwangsläufig in eine Immobilitätsphase (z.B. durch die Entlastung der betroffenen Extremität), dies führt zu einem rasanten Abbau der muskulären Kraft, der nachweislich dreimal so schnell wie der Kraftaufbau erfolgt. Vor allem koordinative Fähigkeiten nehmen dramatisch ab, Folgestürze sind in der Regel vorprogrammiert. Die Angst mit typischem Angst-Vermeidungs-Verhalten („fear avoidance“) erhöht das posttraumatische Sturzrisiko drastisch.
Ganginterventionen im Rahmen der Rehabilitation zielen daher auf die Verbesserung der Funktion in der Dynamik, der Stabilität des Gelenkes über den gesamten Gangzyklus, der Gangsymmetrie und der Ökonomisierung der sensomotorischen Gelenksansteuerung ab. Ziel ist die bestmögliche Wiederherstellung des sogenannten arthromuskulären Gleichgewichtes hinsichtlich der Kraft, Kraftausdauer, muskulären Flexibilität sowie inter- und intramuskulären Koordinationsleistung. Dies fordert in der Rehabilitation einen hohen Anspruch an das motorische Lernen. MoCap-Systeme werden dabei im Sinne eines visuellen Feedback-Trainings eingesetzt, um pathologische Bewegungsmuster positiv zu beeinflussen und so weit als möglich wiederherzustellen.
Erfassung von Gangasymmetrien und Sturzprädiktoren
MoCap-Systeme erfassen Bewegungsabläufe, welche für das menschliche Auge einfach zu schnell sind, außerordentlich präzise. Menschliche Gehirne können Bewegungen nur bis etwa 60 Bilder pro Sekunde (Hertz) nachverfolgen. Dabei können von geschulten Personen maximal 2 bis 3 Gangpathologien parallel wahrgenommen werden. Moderne MoCap-Systeme mit High-Speed-Kameras zeichnen hingegen Frequenzen von mehr als 2000 Hertz auf.
Die biomechanischen Untersuchungen erfassen kinematische und kinetische Kennwerte. So können etwa eine Oberkörperseitlage in einer Schwungbeinphase oder eine zu hohe Schritt-zu-Schritt-Variabilität gemessen werden, die mit bloßem Auge nicht zu sehen wäre. Beides sind Sturzprädiktoren, die durch ein gezieltes Training verbessert werden können.
Kinetische Messungen werden mit Kraft- und Druckmessplatten sowie EMG durchgeführt. So können Bodenreaktionskräfte, Drehmomente, die Druckverteilungen am Fuß im Abrollverhalten und Innervationsmuster von Muskeln in den jeweiligen Gangphasen ermittelt werden. Dreidimensionale MoCap-Systeme können unter anderem auch aufzeigen, ob und inwieweit orthopädische Hilfsmittel wie z.B. Stützkrücken oder Orthesen zu einer Harmonisierung des Gangbildes führen.
Sämtliche Ergebnisse fließen in die weiterführende orthopädische Therapie ein. Die Bewegungsabläufe werden mit den Patient:innen besprochen und Interventionsstrategien erarbeitet. Die visuelle Analyse ist insofern von großem Nutzen, als sie aufgrund der Kenntnis der Außenperspektive zu einer deutlich besseren Wahrnehmung und einem besseren Verständnis von Ganginterventionen führt. Die Umsetzung von therapeutischen Anweisungen im Sinne eines Feedback-Trainings ist dadurch vereinfacht.
Typische Gangpathologien
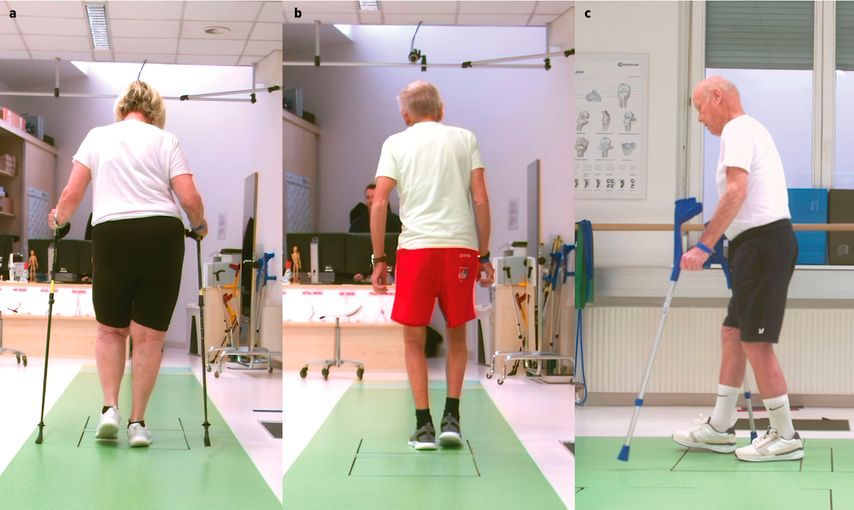
In der Zeit der Heilung nach hüftgelenksnahen Frakturen entwickeln Patient:innen aufgrund von Unsicherheiten und Schmerzen bestimmte typische Schonmechanismen in ihrem Gangbild (Abb.1).
Abb. 1a–1c: (a) Trendelenburg-Zeichen, (b) Duchenne-Hinken, (c) Oberkörper-Vorwärtsneigung sowie Extensionsdefizit des linken Hüftgelenkes in der TSt, flacher Fußaufsatz und verkürzte Schrittlänge
Asymmetrie in der Belastungsübernahme
Sehr häufig ist eine deutlich sichtbare asymmetrische Belastungsübernahme in der Standbeinphase sichtbar. Diese Pathologie zeigt sich von der Loading Response (LR), also der Gewichtsübernahme beim Fersenkontakt, bis hin zur Terminal Stance (TSt), dem Ende der Standbeinphase und der Gewichtsverlagerung auf den Vorfuß. Die LR ist die initiale Belastungsphase des Gangzyklus, hier arbeiten Muskeln wie der Quadriceps femoris, die Hüftextensoren und -abduktoren, aber auch die Sprunggelenksdorsalextensoren vorwiegend exzentrisch. Diese Muskeln sind in der Regel verletzungsbedingt geschwächt und weisen ausgeprägte sensomotorische Funktionsstörungen auf.
Das Trendelenburg-Zeichen
Nach der LR erfolgt die Mid Stance (MS) in der Standbeinphase, hier ist vor allem die haltungsstabilisierende Muskulatur im Einsatz, um einen stabilen Einbeinstand in der Standbeinphase zu gewährleisten. Speziell stehen hier die Hüftgelenksabduktoren und die Hüftstrecker im Fokus. Diese stabilisieren das Becken und verhindern, dass es auf die Seite des Schwungbeins abkippt. Sobald ein deutliches Abkippen sichtbar ist, ist eine korrekte Stabilisierung nicht möglich. Dies deutet auf eine Schwäche des M. gluteus medius hin und wird als Trendelenburg-Zeichen klassifiziert.
Das Duchenne-Hinken
Neben dem Trendelenburg-Zeichen deutet auch das sogenannte Duchenne-Hinken auf eine funktionsgestörte Glutealmuskulatur hin. Hierbei neigt sich der Oberkörper Richtung Standbein, um ein Absinken des Beckens zum Schwungbein zu kompensieren und so das Gleichgewicht zu halten. Patient:innen mit derartigen Kompensationsmechanismen erkennt man meist anhand eines „watschelnden“ Gangbildes.
Im Regelfall beträgt die Standbeinphase etwa 60% des gesamten Gangzyklus und ist für die Gewichtstragung, Stoßdämpfung und den Vortrieb im Gang von großer Bedeutung. Diese ist in der Regel an der verletzten unteren Extremität deutlich verkürzt, was im Weiteren zu einem fehlerhaften Belastungsrhythmus führt. Dieses Verhalten stellt einen klassischen Sturzprädiktor dar. Eine fehlerhafte Belastungsübernahme mit den typischen Pathologien, dem Trendelenburg-Zeichen und dem Duchenne-Hinken, wird meist als „Hinken“ wahrgenommen.
Fehlerhaftes Abrollverhalten
Ein weiterer klassischer Schonmechanismus betrifft das Abrollverhalten des Sprunggelenkes. Aufgrund der Angst vor Schmerzen im hüftgelenksnahen Bereich korreliert auch die Belastungsübernahme in der Standbeinphase mit dem ersten Fersenkontakt im Abrollverhalten, dem sogenannten Initial Contact (IC). Dies wird meist mit einem flachen Fußaufsatz kompensiert und führt im Weiteren zu einer verkürzten Schrittlänge und einem sehr unsicheren sowie passiven Gangbild. Das aktive und korrekte Abrollverhalten von der Ferse über die Außenkante bis hin zu den großen Zehen ist für eine optimale Stoßdämpfung und ein gelenkschonendes Gehen unverzichtbar.
Oberkörper-Vorwärtsneigung und Extensionsdefizit
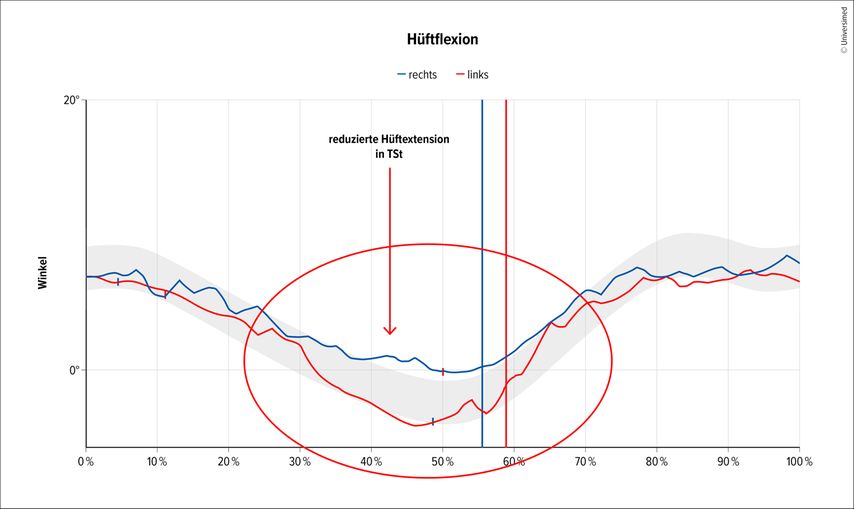
Eine insuffiziente Oberkörperaufrichtung in der Standbeinphase führt ebenso zu einer Passivität im Gangbild. Hierbei wird der Oberkörper in einer Vorwärtsneigung gehalten. Dieses Verhalten soll das Hüftgelenk schonen, da die Hüftgelenksextension meist eingeschränkt ist und zu Schmerzen führt. Diese Vorwärtsneigung wird regelhaft durch eine Hyperlordosierung der Lendenwirbelsäule ausgeglichen, was häufig zu Kollateralschmerzen an den Iliosakralgelenken und der unteren Lendenwirbelsäule führt. Klassischerweise tritt diese Pathologie am Ende der Standbeinphase (TSt) bzw. am Übergang zur Schwungbeinphase auf. Dieses Verhalten deutet auf eine schwache Rumpfmuskulatur, verkürzte Hüftflexoren und auch auf eine inaktive Glutealmuskulatur hin (Abb.2).
Abb. 2: Darstellung der sagittalen Gelenkswinkel mit eingeschränkter Hüftgelenksextension in der TSt-Phase (blaue Linie)
Fazit
MoCap-Systeme sind neben einer präzisen Diagnostik von Gangpathologien nach hüftgelenksnahen Frakturen auch sehr hilfreich in der Unterstützung des Rehabilitationstrainings. Die dadurch individualisierten Therapieansätze werden mithilfe der Ganganalyse in weiterer Folge auf die bestehenden Pathologien der Patient:innen abgestimmt. Nach einer visuellen Analyse können Korrekturen im Bewegungsablauf leichter umgesetzt werden. Verbesserungen in der Gangabfolge können sofort dargestellt werden und im Sinne eines Feedback-Trainings gefestigt werden. Die Verbildlichung von Funktionsstörungen im Gangbild stellt oft einen zusätzlichen Motivationsschub dar. Perspektivisch könnten zudem KI-gestützte Analysesysteme in der Ganganalyse integriert werden, um Therapeut:innen durch automatisierte Bewegungsanalysen und objektive Datenauswertungen zusätzlich zu unterstützen und dadurch Diagnostik und individuelle Therapieplanung weiter zu optimieren.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Automatisierte „Zweitmeinung“ bei der Erkennung von distalen Radiusfrakturen
Distale Radiusfrakturen (DRF) zählen epidemiologisch zu den häufigsten Frakturformen. Mitdem Einzug diagnostisch-assistierender KI-Software kann Künstliche Intelligenz insbesondere in ...
Diagnostik und Therapie osteoporotischer Wirbelkörperfrakturen
Osteoporotische Wirbelkörperfrakturen gehören zu den häufigsten Fragilitätsfrakturen im höheren Lebensalter und stellen ein bedeu-tendes gesundheitliches Problem mit erheblicher ...