Komplikationen nach laparoskopischer Sakrokolpopexie
Autor:
PD Dr. med. Dimitri Sarlos
Chefarzt und Klinikleiter der Frauenklinik, Chefarzt der Abteilung für Gynäkologie und Gynäkologische Onkologie, Kantonsspital Aarau
E-Mail: dimitri-sarlos@ksa.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die laparoskopische Sakrokolpopexie gilt als neuer Goldstandard zur Therapie des apikalen Deszensus. Welche intraoperativen, funktionellen und Langzeitkomplikationen sind bei dieser Operation zu beachten?
Machbarkeit und Sicherheit evaluiert
Die laparoskopische Sakrokolpopexie hat sich in den vergangenen 10 Jahren zum Goldstandard der Therapie des symptomatischen apikalen Deszensus entwickelt. Es stehen mittlerweile auch gute Langzeitresultate zur Verfügung. Diese zeigen einerseits niedrige Prolapsrezidivraten und andererseits auch äusserst zufriedenstellende funktionelle Resultate für die Patienten. Gerade für junge, sexuell aktive Frauen scheint diese Operation wesentliche Vorteile, vor allem gegenüber den vaginalen Prolapsoperationen, zu haben. Untersuchungen haben gezeigt, dass die Rezidivrate im Vergleich zu vaginalen Prolapsoperationen wesentlich geringer ist.1,2
Mittlerweile sind sowohl die Machbarkeit als auch die Sicherheit der laparoskopischen Sakrokolpopexie evaluiert und bewiesen. Natürlich braucht es eine entsprechende Expertise in laparoskopischer Operationstechnik, insbesondere der Nahttechnik, um die in der Literatur beschriebenen Resultate reproduzieren zu können. Hier erscheint mir die systematische Ausbildung notwendig und wichtig, um diese neueren Operationstechniken auch den jüngeren Kollegen zu vermitteln (Abb.1).
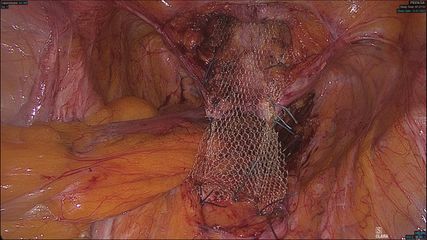
In den letzten Jahren hat es vermehrt auch Publikationen zur roboterassistierten Sakrokolpopexie gegeben.3 Hier handelt es sich nicht um eine eigene Operation, lediglich der Zugangsweg mittels Roboter ist anders als bei der konventionellen laparoskopischen Chirurgie. Es gilt festzuhalten, dass die Verwendung eines Roboters weder betreffend anatomischer noch funktioneller Resultate einen Vorteil gegenüber der konventionellen Laparoskopie zu haben und für den geübten laparoskopischen Operateur keinen wesentlichen Vorteil zu bringen scheint (Abb.2).4
Welche Komplikationen treten auf?
Grundsätzlich können wir zwischen intraoperativen, funktionellen und Langzeitkomplikationen unterscheiden. Die intraoperativen Komplikationen, wie Dünndarm-, Kolon-, Blasen- und Rektumläsionen, liegen alle unter 1% und auch die Konversationsrate zur Laparotomie, die natürlich von der Erfahrung des Operateurs abhängt, liegt in der Literatur zwischen 0% und 5%.5,6
Ein intraoperativ erschwerender Faktor für das Auftreten von Komplikationen ist der ausgedehnte Adhäsionssitus, insbesondere bei St. n. medianen Laparotomien bei septischen Zuständen. Aber auch die lokalisierten Adhäsionen im kleinen Becken bei St. n. vaginalen Prolapseingriffen, wie Kolpoperineoplastik im hinteren Kompartiment und Diaphragmaplastik im vorderen Kompartiment, sind Risikofaktoren für das Auftreten von Blasen- respektive Rektumläsionen. Das Wesentliche bei der intraoperativen Komplikation ist, dass man sie während der OP erkennt und gleich behandeln muss. So hat beispielsweise eine unentdeckte Rektumläsion eine Mortalität von bis zu 10%.7 Die meisten intraoperativen Komplikationen, wie Dünndarm-, Blasen- oder Rektumläsionen, können laparoskopisch problemlos versorgt werden.
Bei den funktionellen Komplikationen nach laparoskopischer Sakrokolpopexie ist vor allem die De-novo-Stressinkontinenz zu erwähnen, welche bei 15–20% der Fälle auftritt und nicht selten eine zusätzliche kontinenzkorrigierende Operation (in der Regel eine suburethrale Schlingenoperation) erfordert.
Sekundäre Urge-Probleme der Blase nach laparoskopischer Sakrokolpopexie sind sehr selten, währenddem die De-novo-Stuhl-Outlet-Probleme, insbesondere in den ersten Wochen nach der Operation, mit einer Häufigkeit von 15–20% auftreten können.5 Die Hauptursache für das therapieresistente De-novo-Stuhl-Outlet-Syndrom sind Läsionen der autonomen Nervenfasern, insbesondere des präsakralen Raumes durch Verletzung der autonomen Nervenfasern des Plexus hypogastricus superior.8
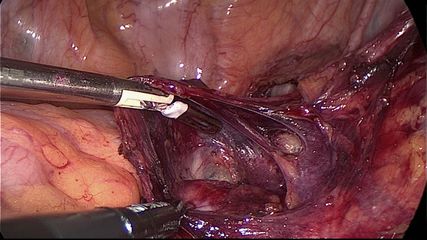
Abb. 3: Intraoperatives Darstellen des Plexus hypogastricus superior bei der laparoskopischen Sakrokolpopexie (aus Sarlos et al.: Am J Obstet Gynecol 2015; 212: 824.e1-3)10
Durch die Einführung und Beschreibung der «nerve sparing» Sakrokolpopexie konnte gezeigt werden, dass durch systematisches Darstellen und Schonen der autonomen Nervenfasern das Stool-Outlet-Syndrom nach laparoskopischer Sakrokolpopexie extrem selten auftritt (Abb.3).9,10
Zu den Langzeitkomplikationen nach laparoskopischer Sakrokolpopexie zählen natürlich die Mesh-assoziierten Komplikationen, wie Mesh-Expositionen oder Erosionen in die Scheide, Vagina oder ins Rektum, welche – auch nach vielen Jahren – bei 1–3% auftreten können.11 Hierbei hat sich gezeigt, dass insbesondere bei intraoperativer Eröffnung eines Hohlorgans (Blase, Rektum, Vagina) das Risiko für eine postoperative Mesh-Erosion in das entsprechende Organ deutlich grösser ist. Es ist festzuhalten, dass Mesh-Erosionen nach laparoskopischer Sakrokolpopexie wesentlich seltener auftreten als nach vaginalen Mesh-Operationen. Treten sie auf, gehören sie auf jeden Fall in die Hände des erfahrenen Urogynäkologen zur Planung und Durchführung der Therapie.
Zusammenfassung
Die laparoskopische Sakrokolpopexie ist der Goldstandard der operativen Therapie des apikalen Deszensus. Diese Operation ist mittlerweile standardisiert, die guten Langzeit- und funktionellen Resultate sind dokumentiert und auch die initial angezweifelte Produzierbarkeit ist heute bewiesen. Natürlich können Komplikationen auftreten, welche jedoch insbesondere bei entsprechender Erfahrung des Operateurs antizipiert und behandelt werden können. Insgesamt ist die Komplikationsrate sehr niedrig, sie hängt jedoch wie bei allen chirurgischen Disziplinen von der Erfahrung des Operateurs und von der Auswahl der Patienten ab.
Eine optimale Ausbildung sowie die Zentralisierung der komplexen Fälle – insbesondere der Rezidivfälle – scheinen mir die wichtigsten Punkte für die erfolgreiche und sichere Durchführung dieser Operation zu sein.
Die Inhalte dieses Artikels waren Thema eines Vortrags am 19. Frauenfelder Symposium Urogynäkologie am 29. Oktober 2021, Warth
Literatur:
1 Maher C et al.: Surgery for women with apical vaginal prolapse. Cochrane Database Syst Rev 2016; 10(10): CD012376 2 T Coolen AWM et al.: The treatment of post-hysterectomy vaginal vault prolapse: a systematic review and meta-analysis. Int Urogynecol J 2017; 28(12): 1767-83 3 R Zhao Y, St Martin B: Robotic-assisted laparoscopic sacrocolpopexy: initial Canadian experience. Can Urol Assoc J 2020; 14(6): E257-63 4 de Sa MDG et al.: Robotic versus laparoscopic sacrocolpopexy for treatment of prolapse of the apical segment of the vagina: a systematic review and meta-analysis. Int Urogynecol J 2016; 27(3): 355-66 5 Sarlos S et al.: Laparoscopic sacrocolpopexy for uterine and post-hysterectomy prolapse: anatomical results, quality of life and perioperative outcome-a prospective study with 101 cases. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19(10): 1415-22 6 Bojahr B et al.: Laparoscopic sacropexy: a retrospective analysis of perioperative complications and anatomical outcomes. JSLS 2012; 16(3): 428-36 7 Yoriki K et al.: Successful detection of rectal injury during laparoscopic surgery using a rectal probe in a patient with deep endometriosis. J Obstet Gynaecol Res 2021; 47(1): 425-9 8 Huber SA et al.: Bowel and bladder dysfunction following surgery within the presacral space: an overview of neuroanatomy, function, and dysfunction. Int Urogynecol J 2015; 26(7): 941-6 9 Cosma S et al.: Nerve preserving vs standard laparoscopic sacropexy: postoperative bowel function. World J Gastrointest Endosc 2017; 9(5): 211-9 10 Sarlos D et al.: Laparoscopic sacrocolpopexy: demonstration of a nerve-sparing technique. Am J Obstet Gynecol 2015; 212(6): 824.e1-3 11 Baines G et al.: Mesh-related complications of laparoscopic sacrocolpopexy. Int Urogynecol J 2019; 30(9): 1475-81
Das könnte Sie auch interessieren:
Wenn das Immunsystem den Unterschied macht
Nicht jede HPV-Infektion führt zu einem Zervixkarzinom. Bei der Mehrzahl der Frauen wird das Virus innerhalb einiger Monate durch das Immunsystem eliminiert; bei einem Teil der ...
„To MESH or not to MESH“?
Das sind die Titelworte eines Themenabschlussvortrags, mit denen sich Ende Jänner 2026, zum vierten Mal in den Tiroler Alpen und Innsbrucks ehrwürdigem Anatomie-gebäude, zwischen ...
Ethische Überlegungen zur Reproduktion am Beispiel der Uterustransplantation
In der Entwicklung der Reproduktionsmedizin gibt es neue Verfahren und Methoden, die, wie die Uterustransplantation, möglicherweise schon auf dem Weg in die klinische Routine sind. Das ...