Lipides et diabète
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le cholestérol LDL seul, au titre de marqueur de risque chez les patients atteints de dyslipidémie diabétique, est trop peu parlant. Une analyse de l’ApoB doit être effectuée pour évaluer le risque cardiovasculaire.
La dyslipidémie diabétique repose sur un phénotype lipoprotéique spécifique. Les analyses de laboratoire de routine révèlent généralement une hypertriglycéridémie légère à modérée et un cholestérol LDL dans la fourchette normale. Les taux de cholestérol non-HDL et d’apolipoprotéineB (ApoB) sont élevés, le cholestérol HDL est généralement faible. Les lipoprotéines présentent diverses anomalies. Par exemple, chez les patients atteints de diabète, on observe davantage de molécules riches en triglycérides et de restes («remnants») de lipoprotéines riches en triglycérides dans le sang. La structure du LDL est modifiée («small dense») et a un effet proathérogène, les molécules de cholestérol HDL sont réduites.
Se concentrer sur le cholestérolnon-HDL et l’ApoB
Il y a quelques années déjà, une étude danoise a indiqué que la présence de concentrations élevées de triglycérides et de remnants pourrait être un meilleur marqueur de risque de cardiopathie ischémique que le cholestérol LDL.1 Ces données sont soulignées par les résultats d’une étude récente qui a examiné le risque résiduel des patients sous traitement par statine. Celles-ci ont montré que les patients sous traitement par statine qui présentaient des taux de cholestérol LDL inférieurs à la médiane mais des taux de cholestérol non-HDL et d’ApoB supérieurs à la médiane étaient exposés à un risque accru d’infarctus du myocarde (IM) ou de mortalité toutes causes confondues. Le risque d’IM ou de mortalité toutes causes confondues n’était pas accru lorsque les taux de cholestérol non-HDL et d’ApoB étaient inférieurs à la médiane et que les taux de cholestérol LDL étaient supérieurs à la médiane.2 «Le cholestérol non-HDL reflète le cholestérol dans toutes les lipoprotéines athérogènes, l’ApoB leur nombre total et peut donc prédire le risque résiduel mieux que le cholestérol LDL»,3 a déclaré le PD Dr méd. Stefan Bilz de l’Hôpital cantonal de Saint-Gall lors de la FOSPED de la Société suisse d’endocrinologie et de diabétologie.
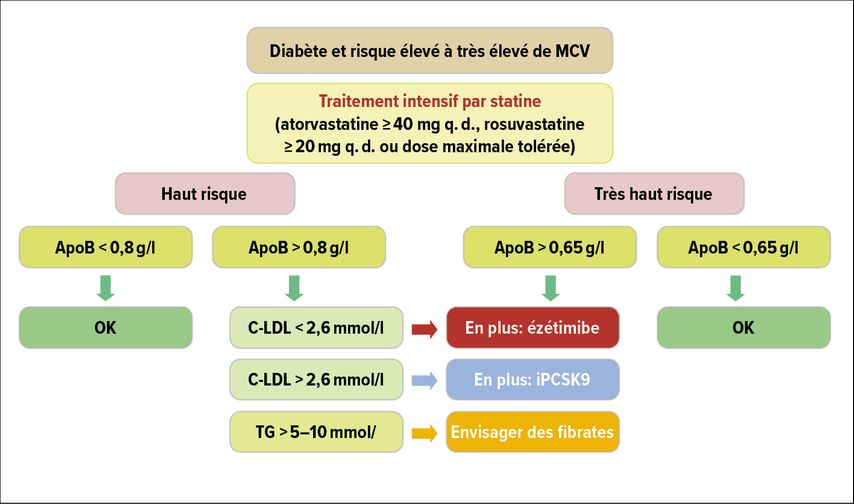
Aujourd’hui, la détermination de l’ApoB fait clairement partie de l’évaluation de la dyslipidémie en cas de diabète. Les lignes directrices actuelles des Sociétés européennes d’athérosclérose et de cardiologie (EAS/ESC) pour la prise en charge de la dyslipidémie recommandent une analyse de l’ApoB pour la stratification du risque chez les personnes souffrant de diabète, de syndrome métabolique, d’hypertriglycéridémie, d’obésité ou de taux de cholestérol LDL très bas. Selon les lignes directrices, l’analyse de l’ApoB peut être utilisée comme une alternative à la détermination du cholestérol LDL et comme un outil primaire pour le dépistage, le diagnostic et la prise en charge (Fig. 1).4 Ces recommandations ont été adoptées par le groupe de travail sur les lipides et l’athérosclérose de la Société suisse de cardiologie (GSLA).
Fig. 1: Prise en charge de la dyslipidémie diabétique basée sur l’ApoB. La proposition tient compte des directives et des limites actuelles du traitement par inhibiteurs de PCSK9 (d’après S. Bilz, St-Gall)
Les objectifs du traitement du cholestérol LDL ne sont pas atteints par de nombreux patients diabétiques
La prévalence des maladies cardiovasculaires chez les patients atteints de diabète de type 1 est à peu près la même que chez les patients atteints de diabète de type2 dans tous les groupes d’âge.5 Les avantages d’un traitement par statine chez les patients atteints de diabète de type 1 n’ont pas encore fait l’objet d’une étude interventionnelle. Cependant, une étude basée sur les données du registre national suédois du diabète a permis de démontrer que l’utilisation de médicaments hypolipidémiants (97% de statines) dans la prévention primaire chez les patients atteints de diabète de type 1 réduisait jusqu’à 44% le risque de maladie cardiovasculaire ou de décès.6 «Lorsque nous parlons de dyslipidémie et de risque cardiovasculaire dans le cadre d’un diabète, nous devons également songer au diabète de type 1», a déclaré l’intervenant.
Cependant, il reste encore du chemin à parcourir avant d’atteindre les objectifs de traitement recommandés. Selon l’étude suisse sur le diabète, 78% des diabétiques n’atteignent pas les valeurs cibles de cholésterol LDL actuellement recommandées (<1,8/2,6mmol/l ou >50% de réduction). Environ 80% des patients inclus sont traités avec une statine, dont une petite partie avec de l’ézétimibe ou un inhibiteur de PCSK9. Selon l’intervenant, le traitement par statines et ézétimibe pourrait encore être intensifié. «Cependant, on estime que 50% des patients inclus devraient être traités en plus avec un inhibiteur de PCSK9 pour atteindre les valeurs cibles», a déclaré S. Bilz. Des études ont révélé que le traitement aussi bien par ézétimibe que par inhibiteur de PCSK9 entraîne une réduction plus importante du risque absolu chez les patients atteints de diabète que chez les patients normoglycémiques.7,8 Le traitement par inhibiteur de PCSK9 chez les patients atteints de dyslipidémie diabétique s’est également révélé efficace pour réduire tous les lipides athérogènes reflétés par les taux d’ApoB.
Source:
Formation permanente pour spécialistes FMH en endocrinologie/diabétologie (FOSPED), 22 avril 2021
Littérature:
1 Varbo A et al.: Remnant cholesterol as a causal risk factor for ischemic heart disease. J Am Coll Cardiol 2013; 61: 427-36 2 Johannesen CDL et al.: Apolipoprotein B and non-HDL cholesterol better reflect residual risk than LDL cholesterol in statin-treated patients. J Am Coll Cardiol 2021; 77: 1439-50 3 Watts GF et al.: Atherogenic dyslipoproteinemia and management of ASCVD: will new indices untie the Gordian knot? J Am Coll Cardiol 2020; 75: 2136-9 4 Mach F et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 5 Kristófi R et al.: Cardiovascular and renal disease burden in type 1 compared with type 2 diabetes: a two-country nationwide observational study. Diabetes Care 2021; 44: 1211-8 6 Hero C et al.: Association between use of lipid-lowering therapy and cardiovascular diseases and death in individuals with type 1 diabetes. Diabetes Care 2016; 39: 996-1003 7 Giugliano RP et al.: Versus without diabetes mellitus: results from IMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial). Circulation 2018; 137: 1571-82 8 Ray KK et al.: Effects of alirocumab on cardiovascular and metabolic outcomes after acute coronary syndrome in patients with or without diabetes: a prespecified analysis of the ODYSSEY OUTCOMES randomised controlled trial. Lancet Diabetes Endocrinol 2019; 7: 618-28