Pollenallergie

Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In den ersten Wochen des Lockdowns 2020 bestand eine ungewöhnlich warme Wetterlage mit extrem starkem Pollenflug von Esche (auffallend früh ab Mitte März 2020) und Birke; 2021 erlebten wir zur gleichen Zeit einen Wintereinbruch. Insgesamt hat sich durch Klimaveränderung in den letzten 30 Jahren die Blühdauer der heimischen Pflanzen um ca. 10 Tage verlängert (Forschungsgruppe Aerobiologie und Polleninformation, AKH Wien); zeitgleich sind neue Pflanzen als bedeutsame Allergieauslöser eingewandert: winterharte Erlen und Ragweed.
Pathomechanismus
Körperfremdes Eiweiß ist in der Lage, die Bildung von IgE-Antikörpern zu induzieren; Typ-I-Allergien sind IgE-vermittelte Soforttyp-Reaktionen, die durch Degranulation der Mastzellen zur Ausschüttung von Histamin und anderer Entzündungsmediatoren (u.a. Leukotriene, C4, Bradykinin, TNF-alpha) führen. Rötung, Schwellung, Sekretproduktion und Juckreiz treten auf und vermitteln die bekannten Allergiesymptome: Konjunktivitis, Rhinitis, Asthma bronchiale und Exanthem.
Ausführliches Anamnesegespräch im Hinblick auf mögliche Differenzialdiagnosen
Sowohl kleine Kinder als auch alte Menschen sind von Erstmanifestationen betroffen, am häufigsten wird die Diagnose jedoch zwischen dem 15. und dem 45. Lebensjahr gestellt. Stärkster Hinweis auf die allergische Symptomatik ist die Wiederkehr der Symptome im Vergleich zu vergangenen Jahren.
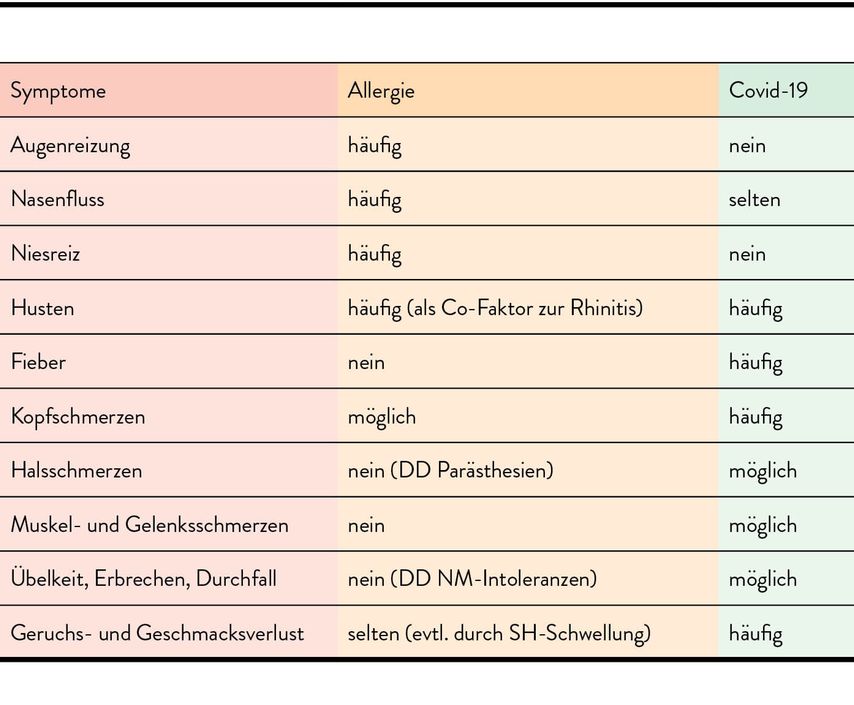
Die juckende Rhinokonjunktivitis mit Sekretbildung kann als typisches Zeichen der Allergie angesehen werden, Fieber ist niemals ein Allergiesymptom. Unproduktiver, gereizter, krampfartiger Husten tritt bei allergischem Asthma bronchiale ebenso auf wie bei der Virusinfektion, allerdings passt die Verschlechterung der Atemsituation beim Allergiker zur Wetterlage und lässt sich durch inhalative Asthmamedikation rasch lindern, während bei Covid-19 die Verschlechterung der Lungenfunktion abrupt mit grippeähnlichen Symptomen einsetzt und trotz Medikation bestehen bleibt.
Allgemeines Krankheitsgefühl, Müdigkeit und Abgeschlagenheit zählen zu den unspezifischen Symptomen der Allergie, sind für den hohen Leidensdruck und die Verminderung der Leistungsfähigkeit verantwortlich; das englische Wort „hayfever“ impliziert den generalisierten Krankheitsverlauf noch besser. Im Gegensatz zur akuten Covid-19-Infektion bestehen keine Gelenks- und Muskelschmerzen und im Gegensatz zum Post-Covid-Syndrom bessern sich die Beschwerden rasch nach Ende der Allergieperiode. Die Differenzialdiagnosen im Überblick zeigt Tab. 1.
Allergiebehandlung konsequent fortsetzen
Es gibt keine wissenschaftliche Evidenz, dass Allergiker eher gefährdet sind, eine Covid-19-Infektion zu akquirieren. Andererseits ist jede Vorerkrankung ein zusätzlicher Risikofaktor für Schwere und Dauer einer weiteren Infektion – insbesondere wenn die Lunge das Zielorgan beider Erkrankungen ist.
Daher ist es besonders wichtig, die Allergiebehandlung fortzusetzen, selbst wenn die Diagnose einer Covid-19-Infektion gestellt wurde; weder Antihistaminika noch topische Steroide als Nasenspray oder Inhalatoren beeinflussen die Abwehrsituation negativ; hingegen ist die Reduktion der inflammatorischen Prozesse von Vorteil, um den gefürchteten Etagenwechsel zu verhindern. Jede Asthmatherapie mit ICS/Betamimetikum soll konsequent weitergeführt werden, da unbehandelt ein wesentlich höheres Risiko für eine akute Exazerbation besteht. Meersalzlösungen mit antiviralem Zusatz wurden in Studien getestet und ihr zusätzlicher Nutzen durch Verbesserung der Schleimhautbarriere belegt. Eine laufende Immuntherapie kann bei mildem Verlauf einer Covid-19-Infektion ebenfalls weitergeführt werden; sinnvoll ist es, die Impfabstände anzupassen.
Stufenplan der Allergiebehandlung
Vermeiden der Allergenexposition ist jeweils die beste Prävention: Kontakt zu Haustieren lässt sich meiden, konsequente Milbensanierung ist umsetzbar, die Exposition gegenüber Pollen ist nicht durch die oft geforderte „Entfernung der Birke in Nachbars Garten“ zu verhindern.
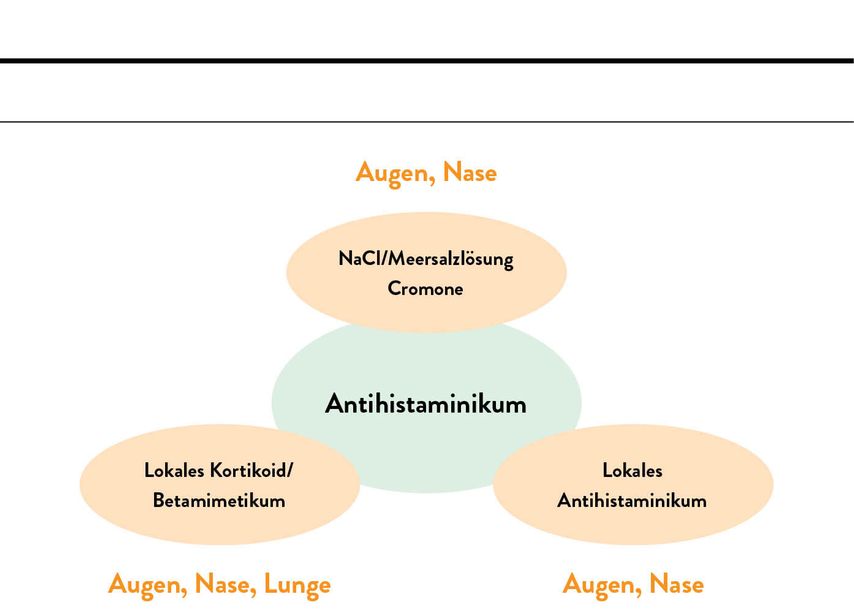
Symptomatische Allergiebehandlung erfordert immer eine Kombination von (systemisch wirksamer) Allergietablette und Lokaltherapeutika für Augen, Nase und Lunge. Dabei kommen OTC-Präparate, Antihistaminika und Kortikosteroide in Abhängigkeit vom Schweregrad der Symptome zur Anwendung (Abb. 1).
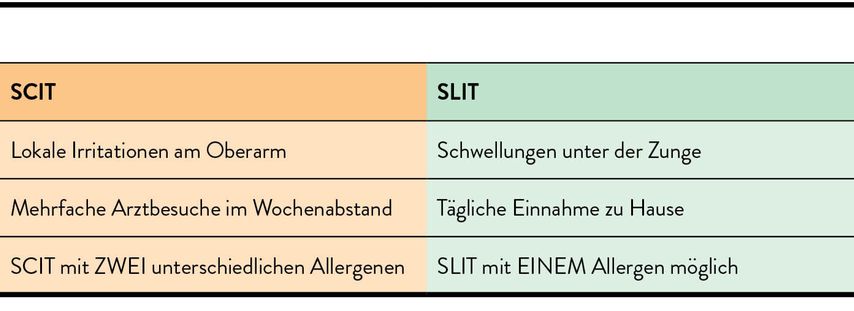
Goldstandard und zugleich einzige kausale Behandlung ist die Immuntherapie, die in Form von subkutaner (SCIT) und sublingualer (SLIT) Immuntherapie gleichwertig zur Verfügung steht. Es sind individuelle Faktoren, die die Entscheidung für die eine oder andere Methode bestimmen (Tab. 2).
Die Auswahl der Präparate wird durch ihren Wirkmechanismus (Allergoide vs. Extrakte), das angebotene Allergenspektrum, die aktuelle Liefersituation der Hersteller sowie den Zeitpunkt der Verschreibung der Immuntherapie bestimmt.
Zusätzliche Präventionsmaßnahmen
Zu allen Jahreszeiten ist es hilfreich, die Kleider zu wechseln, wenn man nach Hause kommt, die Haare und das Gesicht vom Pollenstaub zu befreien und auch bei Haustieren daran zu denken, dass die Pollen am Fell haften. Lüften ist wichtig, ein Pollenschutzgitter hält dabei die unwillkommenen Fremdkörper ab, und bei allen Lüftungsanlagen sollte ein Pollenfilter eingebaut sein. Beim Tragen der FFP2-Masken, die vor Aerosolen und damit auch vor Pollen schützen, ist zu beachten, dass nach mehrmaligem Niesen oder Husten die Maske innen befeuchtet und damit durchlässig wird. Bedarfsorientierter Wechsel und Trocknen der FFP2-Maske mögen beachtet werden.
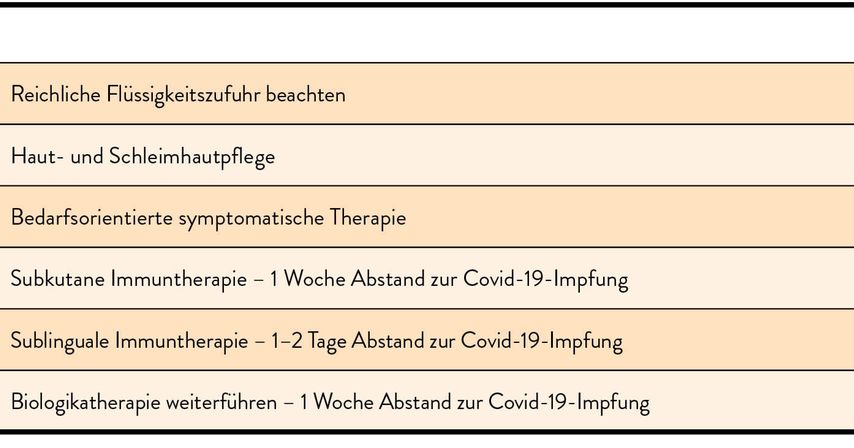
Weitere Tipps für Allergiker zeigt Tab. 3.
Allergie und Covid-19
Aktuell stellen sich viele die Frage, ob Allergie als Risikofaktor für eine Covid-19-Erkrankung oder die Impfung anzusehen ist. Dazu haben die allergologischen Fachgesellschaften in Österreich und Deutschland gemeinsam eine Patienteninformation erstellt. Dabei werden derzeit nur schwere allergische Reaktionen aus ungeklärter Ursache, bei zugrundeliegender Mastozytose oder bei nachweisbarer Allergie auf Polyethylenglykol, Polysorbat oder Tromethamin/Trometamol (TRIS-Puffer) als Kontraindikation angeführt. In den Allergiezentren werden entsprechende Testmöglichkeiten angeboten.
Literatur:
bei der Autorin
Das könnte Sie auch interessieren:
Behandlung von Insomnie
Als State-of-the-Art-Behandlung der Schlafstörung Insomnie gilt die kognitive Verhaltenstherapie für Insomnie (KVT-I). Erst wenn durch die Behandlung mit KVT-I keine ausreichende ...
Bakterielle Vaginose
Juckreiz im weiblichen Genitalbereich ist ein häufiges und oft stark beeinträchtigendes Symptom unterschiedlichster Ursachen. Diese dreiteilige Serie stellt drei Erkrankungen mit ...
Management von Rückenschmerzen
Wirbelsäulenschmerzen zählen zu den häufigsten Beschwerden in der Hausarztpraxis, auch Kinder und Jugendliche sind bereits davon betroffen. Ein richtungsweisendes Kriterium für ...