Lipide und Diabetes
Bericht:
Regina Scharf, MPH
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das LDL-Cholesterin alleine ist als Risikomarker bei Patienten mit diabetischer Dyslipidämie zu wenig aussagekräftig. Zur Einschätzung des kardiovaskulären Risikos sollte eine ApoB-Analyse durchgeführt werden.
Der diabetischen Dyslipidämie liegt ein spezieller Lipoprotein-Phänotyp zugrunde. Das Routinelabor zeigt in aller Regel eine milde bis moderate Hypertriglyzeridämie und ein LDL-Cholesterin (LDL-C) im Normalbereich. Die Werte von Non-HDL-Cholesterin (Non-HDL-C) und Apolipoprotein B (ApoB) sind erhöht, das HDL-Cholesterin (HDL-C) ist typischerweise niedrig. Die Lipoproteine weisen verschiedene Abnormalitäten auf. So finden sich bei Patienten mit Diabetes mellitus (DM) vermehrt triglyzeridreiche Moleküle und Überbleibsel («remnants») triglyzeridreicher Lipoproteine im Blut. Das LDL ist in seiner Struktur verändert («small dense») und wirkt proatherogen, die HDL-C-Moleküle sind vermindert.
Fokus auf Non-HDL-C und ApoB
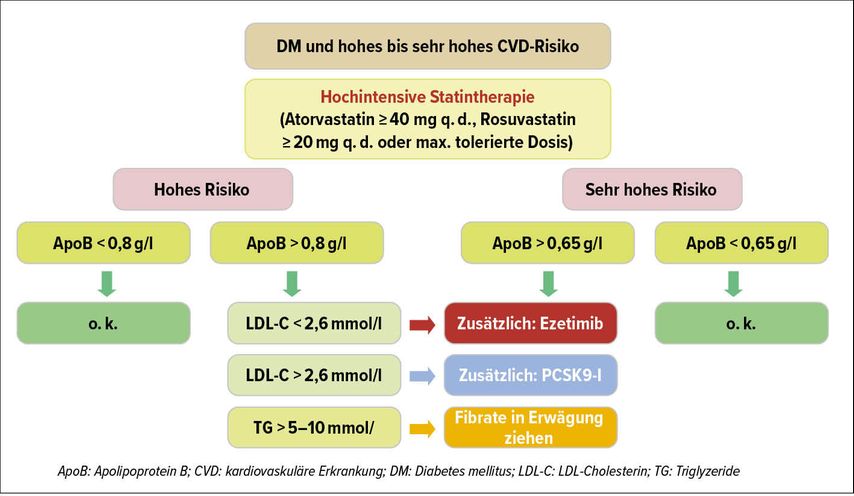
Bereits vor einigen Jahren wies eine dänische Untersuchung darauf hin, dass das Auftreten erhöhter Triglyzerid- und Remnantkonzentrationen ein besserer Risikomarker für eine ischämische Herzkrankheit sein könnte als das LDL-C.1 Unterstrichen werden die Daten durch die Ergebnisse einer aktuellen Studie, die das Restrisiko von Patienten unter Statintherapie untersuchte. Diese zeigten, dass bei Patienten, die unter der Statintherapie LDL-C-Werte unter dem Median, aber Non-HDL-C- und ApoB-Werte oberhalb des Medians aufwiesen, das Risiko für einen Myokardinfarkt (MI) oder die Gesamtmortalität erhöht war. Nicht erhöht war das Risiko für einen MI oder die Gesamtmortalität, wenn die Non-HDL-C- und ApoB- Werte unterhalb und der LDL-C-Wert oberhalb des Medians lagen.2 «Das Non-HDL-C reflektiert das Cholesterin in allen atherogenen Lipoproteinen, das ApoB deren Gesamtzahl und kann so das Restrisiko besser vorhersagen als das LDL-C», sagte PD Dr. med. Stefan Bilz vom Kantonsspital St. Gallen am FOSPED-Meeting der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie.3 Die Bestimmung des ApoB gehöre heute eindeutig zur Beurteilung der Dyslipidämie beim DM dazu. Die aktuellen EAS/ESC-Guidelines zum Management der Dyslipidämie empfehlen, zur Risikostratifizierung von Personen mit DM, metabolischem Syndrom, Hypertriglyzeridämie, Adipositas oder sehr niedrigen LDL-C-Werten eine ApoB-Analyse durchzuführen. Gemäss den Guidelines kann die ApoB-Analyse alternativ zur Bestimmung des LDL-C und als primäres Instrument zu Screening, Diagnose und Management eingesetzt werden (Abb. 1).4 Diese Empfehlungen wurden von der Arbeitsgruppe Lipide und Atherosklerose der Schweizerischen Gesellschaft für Kardiologie übernommen.
Abb. 1: ApoB-basiertes Management der diabetischen Dyslipidämie. Der Vorschlag berücksichtigt die aktuellen Guidelines und Limitationen für die Behandlung mit PCSK9-Inhibitoren (gemäss S. Bilz, St. Gallen)
LDL-C-Therapieziele werden von vielen Diabetespatienten nicht erreicht
Die Prävalenz für eine kardiovaskuläre Erkrankung bei Patienten mit Typ-1-Diabetes (DM1) ist über alle Altersgruppen hinweg etwa gleich hoch wie bei Patienten mit Typ-2-Diabetes.5 Der Nutzen einer Statintherapie bei DM1 wurde bislang in keiner Interventionsstudie untersucht. Eine Studie basierend auf Daten des nationalen schwedischen Diabetesregisters konnte jedoch zeigen, dass der Einsatz lipidsenkender Medikamente (97% Statine) in der Primärprävention bei Patienten mit DM1 das Risiko für eine kardiovaskuläre Erkrankung oder einen kardiovaskulären Tod um bis zu 44% reduzierte.6 «Wenn wir über die Dyslipidämie und das kardiovaskuläre Risiko bei Diabetes reden, müssen wir auch an den Diabetes Typ 1 denken», so der Referent.
Bis die empfohlenen Therapieziele erreicht werden, ist allerdings noch einiges zu tun. Gemäss der Schweizerischen Diabetes-Studie erreichen 78% der Diabetiker die aktuell empfohlenen LDL-C-Zielwerte (<1,8/2,6mmol/l oder >50% Reduktion) nicht. Etwa 80% der eingeschlossenen Patienten werden mit einem Statin behandelt, davon ein kleiner Teil zusätzlich mit Ezetimib oder einem PCSK9-Inhibitor (PCSK9-I). Gemäss dem Referenten liesse sich die Behandlung mit Statinen und Ezetimib noch intensivieren. «Schätzungsweise 50% der eingeschlossenen Patienten müssten jedoch zusätzlich mit einem PCSK9-I behandelt werden, um die Zielwerte zu erreichen», sagte Bilz. Studien haben gezeigt, dass sowohl die Behandlung mit Ezetimib als auch mit PCSK9-I bei Patienten mit DM zu einer stärkeren Reduktion des absoluten Risikos führt als bei normoglykämischen Patienten.7, 8 Die Behandlung mit PCSK9-I bei Patienten mit diabetischer Dyslipidämie hat sich zudem als effektiv in der Reduktion aller atherogenen Lipide, die durch die ApoB-Konzentration reflektiert werden, erwiesen.
Quelle:
Fortbildung für FMH-Spezialisten Endokrinologie/Diabetologie (FOSPED), 22. April 2021, virtuell
Literatur:
1 Varbo A et al.: Remnant cholesterol as a causal risk factor for ischemic heart disease. J Am Coll Cardiol 2013; 61: 427-36 2 Johannesen CDL et al.: Apolipoprotein B and non-HDL cholesterol better reflect residual risk than LDL cholesterol in statin-treated patients. J Am Coll Cardiol 2021; 77: 1439-50 3 Watts GF et al.: Atherogenic dyslipoproteinemia and management of ASCVD: will new indices untie the Gordian knot? J Am Coll Cardiol 2020; 75: 2136-9 4 Mach F et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 5 Kristófi R et al.: Cardiovascular and renal disease burden in type 1 compared with type 2 diabetes: a two-country nationwide observational study. Diabetes Care 2021; 44: 1211-8 6 Hero C et al.: Association between use of lipid-lowering therapy and cardiovascular diseases and death in individuals with type 1 diabetes. Diabetes Care 2016; 39: 996-1003 7 Giugliano RP et al.: Versus without diabetes mellitus: results from IMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial). Circulation 2018; 137: 1571-82 8 Ray KK et al.: Effects of alirocumab on cardiovascular and metabolic outcomes after acute coronary syndrome in patients with or without diabetes: a prespecified analysis of the ODYSSEY OUTCOMES randomised controlled trial. Lancet Diabetes Endocrinol 2019; 7: 618-28
Das könnte Sie auch interessieren:
Was tun bei Medikamentenunverträglichkeit?
Wenn Patientinnen und Patienten in die Praxis kommen und über eine Medikamentenunverträglichkeit klagen, gilt es herauszufinden, ob dies tatsächlich der Fall ist. Wie man dabei vorgeht ...
Physiotherapie bei akuten muskuloskelettalen Schmerzen
Akute muskuloskelettale Schmerzen zählen zu den häufigsten Beratungsanlässen in der Hausarztmedizin und im Notfallsetting. Eine frühzeitige physiotherapeutische Mitbeurteilung kann die ...
Der Tiefenrausch ist eine häufige Ursache für einen Tauchunfall
Atemgase verändern sich in der Wassertiefe physikalisch, was physiologische und medizinische Folgen bei Taucher:innen haben kann. Sauerstoff beispielsweise wird beim Abtauchen in der ...