Psychosomatische Rehabilitation
Autor:
Dr. med. Frank Zimmerhackl, MAS
Klinik für Psychiatrie, Psychotherapie und Psychosomatik
Klinik Gais AG – Kliniken Valens
Gäbrisstrasse 1172, 9056 Gais
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die psychosomatische Rehabilitation unterliegt häufig dem Klischee einer nur schwer fassbaren und mit wenig wissenschaftlichen Daten belegbaren medizinischen Disziplin. Tragende Säulen dieser Rehabilitationsrichtung, wie Psychotherapie, körperzentrierte Verfahren sowie Psychopharmakotherapie, erlebten in den vergangenen Jahren jedoch eine intensive Beforschung, welche einerseits den hohen Evidenzgrad bestätigen und andererseits die mögliche Schädlichkeit bzw. Nebenwirkungen etablierter Methoden extrapolieren kann.
Keypoints
-
Bewegung und Sport sind hoch evidenzbasierte und wirksame Therapieverfahren. Sie stellen ein gleichwertiges Muss im Rahmen der psychosomatischen Rehabilitation dar.
-
Der differenzierte und fachgerechte Einsatz von Psychopharmaka verbessert den Behandlungs- und Rehabilitationserfolg kurz- wie auch langfristig entscheidend.
-
Moderne und evidenzbasierte Psychotherapie ist für den Behandlungs- und Rehabilitationserfolg unerlässlich, der verantwortungsvolle Umgang mit möglichen Nebenwirkungen sollte noch stärker Einzug in den Alltag halten.
Körperzentrierte Verfahren
Bewegung und Sport haben positive Effekte auf die psychische und physische Gesundheit (Evidenzgrad IA und IB). Sie zeigen eine genauso hohe Effektivität wie Kontrolltherapien einschliesslich Antidepressiva und Psychotherapie, sowohl kurz- als auch langfristig. Sie minimieren nicht nur das Risiko für nicht übertragbare Krankheiten, sondern senken auch das Risiko für einen frühzeitigen Tod. Gerade bei psychisch erkrankten Patienten wirken sich Bewegung und Sport positiv auf die kardiovaskuläre Gesundheit und die depressive Symptomlast aus. Die Wirkung ist positiv hinsichtlich Verlauf, Prognose und Rückfallrisiko. Ein Hauptwirkfaktor sind die Senkung von Stressempfinden und die Steigerung von Selbstwirksamkeit. Die WHO empfiehlt mindestens 150 Minuten pro Woche moderate oder mindestens 75 Minuten intensive Bewegung und Sport, wobei alle Arten von Training sinnvoll sind. Das Mitgestaltungspotenzial ist sehr entscheidend, es gilt Individualität und Abwechslung zu fördern, Gruppensettings sind zu bevorzugen. Entscheidend ist besonders die Fortführung nach dem Klinikaufenthalt im ambulanten Rahmen. Tabelle 1 verweist auf Besonderheiten, die es bei der Durchführung der genannten Verfahren zu beachten gilt.
Am Beispiel des Ausdauer- und Krafttrainings lassen sich verschiedene spezifische Wirkfaktoren festmachen, wie etwa die allgemeine Steigerung der körperlichen Leistungsfähigkeit, die Steigerung von Wohlbefinden und gesundem Körpererleben (Freud: «Das Ich ist zunächst ein körperliches»), die Prävention von Herz-Kreislauf-Erkrankungen, Stoffwechselerkrankungen und degenerativen Erkrankungen sowie die Stärkung des Immunsystems (inflammatorischer Anteil psychischer Erkrankungen!). Wichtig ist, dass sich die Inhalte an individuellen Zielen, Fähigkeiten und Leistungsstand orientieren. Ein langsamer Trainingsaufbau sollte insbesondere bei bislang Inaktiven stattfinden. Ausserdem gilt es die hohe Trainingsvielfalt zu nutzen (Trainingsmodi und Gerätschaften bzw. Natur und Umgebung).
Körperzentrierte Übungen und Entspannungsverfahren dienen der Verbesserung von Wahrnehmung und Erleben des eigenen Körpers. Sie sind spezifisch-zentral oder komplementär einsetzbar, stärken das Körperbild, verbessern das Identitätsgefühl, steigern die Lebensqualität, schulen Körper- und Symptomwahrnehmung und fördern die Entspannungsreaktion. Die Verfahren können körper- bzw. bewegungsorientiert, atembasiert und mental ausgerichtet sein. Das Indikationsspektrum ist sehr breit. Das Selbsthilfepotenzial ist hoch.
Erfahrungsorientierte Massnahmen dienen der Optimierung unbewusster, automatisierter Denk-, Fühl-, Verhaltens- und Handlungsmuster. Es lassen sich unterschiedliche bewegungsorientierte Aktivitätsformen einsetzen. Entscheidend ist die Schaffung von Erfahrungsräumen mit der Möglichkeit der Selbst- oder gemeinsamen Erfahrung auf körperlicher, kognitiver und sozialer Ebene. So werden bspw. dysfunktionale Muster sichtbar gemacht und können in funktionaler Form bearbeitet und integriert werden. Ein vor- oder nachgeschaltetes Zusammenspiel mit gesprächstherapeutischen Massnahmen kann entscheidend sein.
Psychopharmakotherapie
Kein anderes Thema ist derart mit schädlichen Mythen behaftet wie die Psychopharmakotherapie. Dies trägt entscheidend zur misslichen Versorgungslage bei affektiven Störungen bei, welche die stärkste gesellschaftliche Ursache für Invalidität, wirtschaftliche Folgekosten und Verkürzung von Lebenszeit und -qualität darstellen. Nur 6–9% aller Betroffenen sind überhaupt klinisch suffizient versorgt, nach dreimonatiger Behandlungsdauer sind nur noch 2,5–4% der Patienten noch compliant.
Eine häufige Sorge ist, dass Antidepressiva (AD) die Suizidrate steigern könnten. Die Initialbehandlung einer Depression ist tatsächlich immer mit einer erhöhten suizidalen Gefahr verbunden, dies gilt allerdings auch im Rahmen von Psychotherapie oder anderen Verfahren. Hingegen ist der Verzicht auf die im Fokus stehenden, gut wirksamen und verträglichen SSRI mit unabsehbaren Gefahren verbunden, zumal keine Studie darauf hinweist, dass ein Verzicht auf AD die Suizidrate senken würde.
Ein weiterer Mythos ist, AD würden nur bei schweren Depressionen eine placeboüberlegene Wirksamkeit besitzen. Tatsächlich sollten AD nicht generell zur Erstbehandlung von leichten Episoden eingesetzt werden. Dennoch dafür sprechen können die Präferenz des Patienten, eine positive Erfahrung des Patienten mit gutem Ansprechen auf eine medikamentöse Therapie in der Vergangenheit, das Fortbestehen von Symptomen nach anderen Interventionen und Episoden mittelgradiger oder schwerer Depression in der Vorgeschichte des Patienten. Zur Behandlung einer akuten mittelgradigen depressiven Episode soll dem Patienten eine medikamentöse Therapie mit einem AD adäquat zur Psychotherapie als Alternative angeboten werden. Bei akuten schweren depressiven Episoden soll eine Kombinationsbehandlung mit medikamentöser Therapie und Psychotherapie angeboten werden. Wenn ein alleiniges Behandlungsverfahren in Betracht gezogen wird, soll bei ambulant behandelbaren Patienten mit akuten mittelschweren bis schweren depressiven Episoden eine alleinige Psychotherapie gleichwertig zu einer alleinigen medikamentösen Therapie angeboten werden.
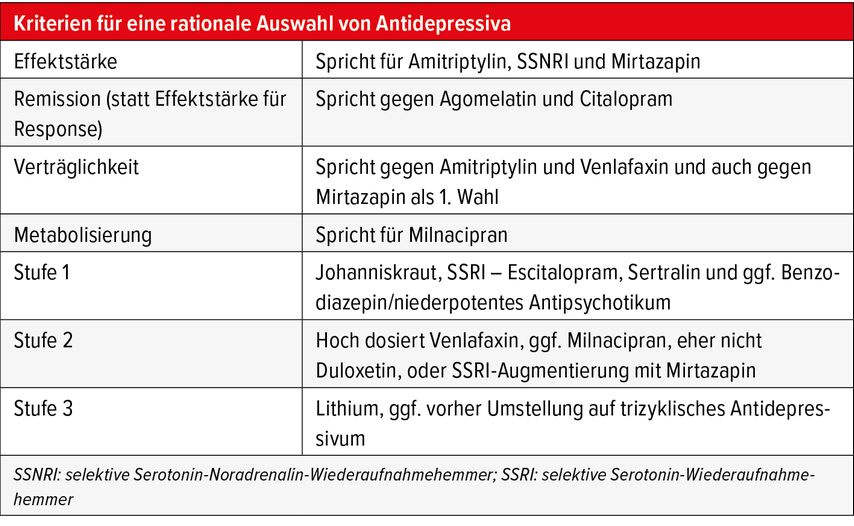
Nicht wegleitend ist weiterhin die Annahme, alle AD würden gleich gut wirken und sich «nur» im Nebenwirkungsspektrum unterscheiden. Die aktuellen Leitlinien beschreiben hier ein gezieltes stufenschematisches Vorgehen, welches nicht nur der Komplexität der Wirkweise von AD, sondern auch der Dynamik der Erkrankung selbst gerecht zu werden versucht (Tab. 2).
Ein weiterer Verweis gilt noch den psychotrop wirksamen Phytopharmaka, bspw. Johanniskrautpräparaten oder Lavendelölextrakt. Diese haben keineswegs nur einen Placeboeffekt, sondern stellen bisweilen wirksame, aber auch mit potenziellen Nebenwirkungen behaftete Alternativen dar. Ein besonderer Vorteil dieser Präparate liegt darin, dass die Präferenz für Phytotherapie 36-mal höher ist als für sowohl synthetische AD als auch Psychotherapie. Diese positive Erwartungshaltung erhöht die Wirksamkeit entscheidend.
Last, but not least gilt es zu bemerken, dass bei der Gegenüberstellung der Wirksamkeit von AD und psychotherapeutischen Verfahren keines dem anderen überlegen ist. Vor allem aus statistischen Gründen scheint die Effektstärke von Psychotherapie in zahlreichen Studien zunächst signifikant höher auszufallen. Schliesst man allerdings Studien mit langer Warteliste und verschiedenen Bias-Risiken aus, liegt die Effektstärke beider Hauptsäulen letztendlich bei 0,35–0,40.
Psychotherapie
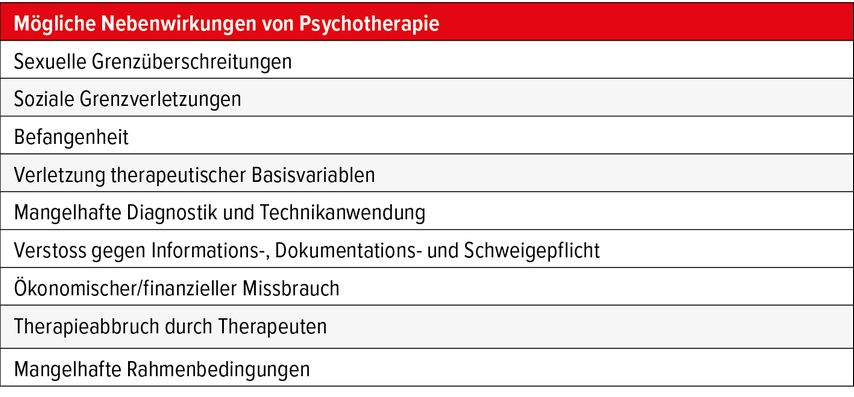
Die Wirksamkeit moderner psychotherapeutischer Verfahren gilt als unumstritten und sie sind eine unerlässliche Säule bei der Behandlung psychosomatischer Erkrankungen und der Rehabilitation. Allerdings richtet sich seit erst vergleichsweise kurzer Zeit der Fokus auch auf potenzielle Neben- bzw. schädliche Wirkungen dieser Verfahren (Tab. 3).
Dieser Umstand erfordert äquivalent zu anderen therapeutischen Verfahren eine darauf gelenkte Ausrichtung der Therapieziele, bspw. die vollständige Aufklärung der Patienten hinsichtlich der Nebenwirkung vor der Behandlung, ein Screening der Nebenwirkungen im Therapieverlauf, aufseiten der Therapeuten die Kenntnis von Nebenwirkungsprofilen, die Abwägung von Nebenwirkungsrisiken mit der Durchführung Erfolg versprechender Interventionen, die Reduktion von Nebenwirkungen durch Strategie- und Konzeptmodifikationen sowie die Minimierung von Kunst- und Behandlungsfehlern, bspw. durch Supervision oder externe Kontrollen.
Es existieren zahlreiche psychotherapeutische Verfahren, deren Schädlichkeit hinreichend bewiesen ist, die aber dennoch weiterhin Anwendung finden (bspw. Trauma-Debriefing, Bootcamp-Interventionen, Drogen-Vorbeuge-Programme, Trauerberatung für normal Trauernde, Recovered Memory Techniques, Rebirthing, Familienaufstellung nach Hellinger usw.).
Umgekehrt existieren immer mehr hoch wirksame und nebenwirkungsarme spezifische Verfahren, deren Vermittlung leider häufig zunächst nicht nur einen Paradigmen-, sondern auch einen Generationenwechsel voraussetzen (bspw. Therapie chronischer Schmerzen, traumafokussierte Verfahren etc.).
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Phytotherapie bei Angsterkrankungen und assoziierten Beschwerden
Pflanzliche Arzneimittel gewinnen immer mehr Bedeutung in der Psychiatrie. Insbesondere bei Angsterkrankungen und Depressionen stellen Phytotherapeutika eine sinnvolle Alternative zu ...
Machine Learning zur Verbesserung der Versorgung ausländischer Patient:innen
Die zunehmende Diversität aufgrund von Migration bringt spezifische Herausforderungen hinsichtlich Kommunikation, kultureller Deutung von Symptomen sowie institutioneller Strukturen mit ...
Stellungnahme zum Konsensus Statement Schizophrenie 2023
In dem Konsensus Statement Schizophrenie 20231 wurde die Sachlage zur Diagnostik und Therapie schizophrener Erkrankungen in 19 Kapiteln erarbeitet. Doch besteht im Bereich der ...