Paradigmenwechsel mit Akzeptanz- und Commitment-Therapie
Autoren:
Dr. phil. Barbara Annen
PD Dr. med. Thorsten Mikoteit
Behandlungszentrum für Psychosomatik
Kliniken für Psychiatrie, Psychotherapie und Psychosomatik
Psychiatrische Dienste der Solothurner Spitäler AG
Korrespondierender Autor:
PD Dr. med. Thorsten Mikoteit
E-Mail: thorsten.mikoteit@spital.so.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Patienten mit chronischen Schmerzen, die sich in psychiatrisch-psychosomatische Behandlung begeben, haben häufig bereits einen langen Leidensweg hinter sich. Statt die erlernte Hilflosigkeit zu verstärken, eröffnet die Akzeptanz- und Commitment-Therapie mit einem Paradigmenwechsel neue Behandlungsansätze, die der Verbesserung der allgemeinen Lebensqualität dienen.
Keypoints
-
Chronische Schmerzen führen durch intuitives, frustranes Coping zu vermehrter Hilflosigkeit, einer allgemeinen Ausweitung des Leidens und zunehmender sozialer Desintegration.
-
Dahingegen bietet die Akzeptanz- und Commitment-Therapie einen Ansatz an, das Problem mit psychischer Flexibilität als momentane Realität zu akzeptieren.
-
Die Aufgabe von dysfunktionalem Coping setzt Energien frei, die bei der Hinwendung zu werteorientiertem Engagement einen deutlichen Zuwachs an Lebensqualität bringen.
-
Die Akzeptanz- und Commitment-Therapie gilt mittlerweile als empfehlenswerte evidenzbasierte Methode zur Behandlung chronischer Schmerzstörungen.
Weitreichende Folgen von chronischen Schmerzen
Obwohl die moderne Schmerzmedizin ein effizientes Repertoire an medikamentösen und interventionellen Behandlungsverfahren anbieten kann, ist das Erlangen von Schmerzfreiheit leider häufig kein realistisches Ziel.1 Denn die Ursachen chronischer Schmerzen sind komplex und im Rahmen eines biopsychosozialen Modells zu verstehen, weshalb sie in der ICD-10 psychiatrisch unter F45.41 erfasst und behandelt werden. Es besteht eine hohe Komorbidität mit anderen psychiatrischen Störungen, beispielsweise mit affektiven Erkrankungen, Abhängigkeitserkrankungen und Insomnie. Solche multimorbiden Patienten gelten in der Regel als therapieresistent, was aufseiten der Behandler, aber auch der Patienten selbst zu Enttäuschung und Pessimismus führen kann. Oft mehren sich Absenzen am Arbeitsplatz, was zu Kündigung bis hin zu Invalidität führen kann; dies einhergehend mit Frustrationen über nicht durchsetzbare Kompensationsansprüche.
Ansatzpunkte einer psychologischen Schmerztherapie
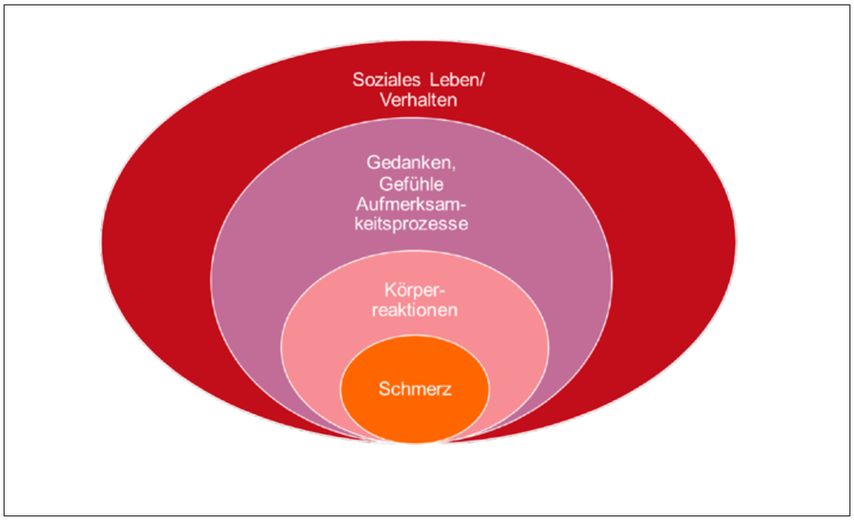
Schmerzempfindungen signalisieren dem Organismus die Gefahr «einer aktuellen oder drohenden Gewebeschädigung».2 Die dadurch ausgelöste vegetative Alarm- und Schutzreaktion ist bei einer akuten Bedrohung (z.B. «heisse Herdplatte») lebenswichtig. Bei chronischen Schmerzen aber führt diese unwillkürliche Reaktion zu anhaltenden muskulären Verspannungen, eingeengten Aufmerksamkeitsprozessen und beeinflusst das Gefühlsleben sowie das Denken.3,4 All dies führt auf der Verhaltensebene zu Fehlanpassungen mit Überanstrengung oder ängstlich motiviertem Schonverhalten, Veränderungen des Sozialverhaltens (z.B. Rückzug) und hat weitreichende Auswirkungen auf die Lebensqualität, die soziale Einbettung und die Alltagsfunktionen.5 Der Schmerz neigt zu einer sekundären Ausweitung, der Kampf dagegen macht einen grossen Teil des eigentlichen Leidens aus (Abb.1). Aus therapeutischer Sicht stellt sich die Frage, wie es gelingen kann, das Leiden so zu verkleinern, dass nur ein Minimum – nämlich der Schmerz, der nicht wegzutherapieren ist – übrig bleibt.
Abb. 1: Die Reaktionen auf den Schmerz und die Versuche, ihn zu bekämpfen, führen zu einer Ausweitung des Leidens
Anwendung der Akzeptanz- und Commitment-Therapie
Die Akzeptanz- und Commitment-Therapie (ACT) ist eine Therapieform der dritten Welle der Verhaltenstherapie und transdiagnostisch anwendbar. ACT geht bei der Schmerzbehandlung einen anderen Weg als die bisherige kognitive Verhaltenstherapie.6,7 Im Fokus stehen nicht die Symptomreduktion und -kontrolle, sondern die Förderung von Lebensqualität. Statt das Problem wegzutherapieren, wird zentral an der psychischen Flexibilität im Umgang damit gearbeitet.
„Psychische Flexibilität lässt sich als voller und ohne unnötige Abwehr stattfindender Kontakt eines bewussten Menschen mit dem gegenwärtigen Augenblick definieren – des Menschen, wie er ist, und nicht, wie er zu sein behauptet – und unterstützt oder führt darüber hinaus ein Verhalten herbei, das den gewählten Werten dient.»8
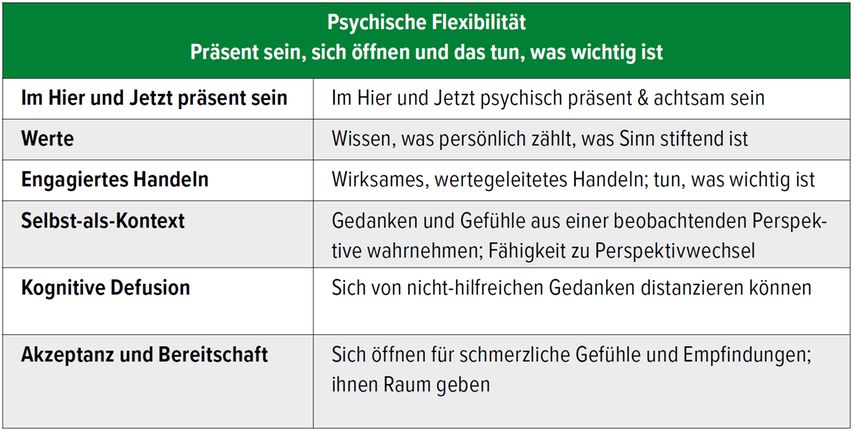
Psychische Flexibilität setzt sich zusammen aus sechs Kernprozessen, die für ACT als prozessorientierte Therapie basal sind (Tab.1);8 sie ist lernbar und kann psychotherapeutisch verbessert werden.
Tab. 1: Die psychische Flexibilität setzt sich zusammen aus sechs Kernprozessen, die für ACT als prozessorientierte Therapie basal sind. (nach Hayes et al 2014)8
Zu Beginn der Therapie werden die bisherigen Lösungsversuche des Patienten auf deren Funktionalität und Auswirkung auf die Lebensführung geprüft. So führt beispielsweise das Absagen eines Besuches kurzfristig zu einer Entlastung, längerfristig bleibt jedoch das Schmerzproblem bestehen, die Stimmung verschlechtert sich und das soziale Leben verarmt. Akzeptanz des momentan nicht Veränderbaren wird als frei wählbare Alternative erfahrbar. Statt Widerstand gegenüber der eigenen Erfahrung wird ein annähernder und mitfühlender Umgang aus einer präsenten und weniger gedanklich verstrickten Perspektive möglich. Obwohl ACT ein noch vergleichbar «junges» Therapieverfahren ist, gibt es bereits zahlreiche Studien mit Schmerzpatienten, in denen die Wirksamkeit besonders im Hinblick auf die Verbesserung der Alltagsfunktion bestätigt wird,9–12 weshalb die American Psychological Assoziation, Division 12, ACT als Verfahren mit starker Evidenzbasierung zur Behandlung chronischer Schmerzen aufführt.
Um die verhaltenssteuernde Macht der Verstandesprozesse zu durchbrechen, in denen ACT eine Hauptursache für psychische Inflexibilität sieht, wird mit Metaphern gearbeitet. Der Schmerz kann beispielsweise zunächst als grosses Monster wahrgenommen werden, das den Weg in ein werteorientiertes, wertvolles Leben verbaut. Dieses Monster kann kämpferisch nicht besiegt werden, somit wählen viele Patienten den Weg der Vermeidung, was zu Rückzug und Einbussen an Lebensqualität führt. Wenn Patienten aufhören zu kämpfen und den Schmerzen nicht mehr als Feind begegnen, gewinnen sie neue Spielräume. Energie wird frei, um den persönlichen Werten entsprechend das Leben wieder aktiv zu gestalten. Indem unwirksame Versuche der Schmerzkontrolle aufgegeben werden, wird das Leben wieder kontrollierbarer.
Ein wichtiger Bestandteil einer ACT-Therapie ist die Klärung der persönlichen Werte. Wie möchte sich der Patient um sich selbst kümmern, wie die Beziehung zu anderen gestalten, was liegt ihm bei der Arbeit und in der Freizeit am Herzen? Werte sind wie ein «innerer Kompass», der auch im «Nebel der Gedanken und Gefühle» Orientierung gibt. Wenn Patienten beginnen, Schritte in Richtung ihrer Werte zu machen, und dabei für unangenehme Erfahrungen präsent und offen sind und ihr Verhalten flexibel anpassen, so können die Schmerzen paradoxerweise in den Hintergrund treten.
Ergebnisse einer Prä/Post-Evaluationsstudie
Im Rahmen einer naturalistischen Prä/Post-Studie wurden die Effekte einer integrierten, stationären ACT-Therapie auf 87 Patienten mit diversen psychosomatischen Krankheitsbildern evaluiert. Um die spezifische Wirkung auf Patienten mit chronischen Schmerzen zu evaluieren, wurden zusätzlich die Prä/Post-Effekte bei einer Teilgruppe von 30 Schmerzpatienten untersucht.
In beiden Gruppen hatte sich die psychische Flexibilität mit einer mittleren Effektstärke verbessert. Daraus konnte man schliessen, dass ACT auch bei chronischen, therapieresistenten Schmerzpatienten anwendbar ist und einen positiven Effekt auf die psychische Flexibilität hat.
Es zeigte sich in beiden Gruppen eine signifikante Verbesserung der Lebensqualität mit grossen Effektstärken, obwohl die vegetative Symptomatik sowie bei den Schmerzpatienten die Schmerzwahrnehmung und -toleranz weitgehend unverändert waren. In der Gruppe der Schmerzpatienten fiel aber auf, dass die Bereitschaft, trotz Schmerzen Alltagsaktivitäten weiterzuführen, zugenommen hatte. Dieser Zuwachs an alltagsrelevantem Aktivitätsengagement war dann ein wesentlicher Grund für eine Verbesserung der Lebensqualität.
Dieses Muster der Ergebnisse deutet darauf hin, dass die Wirkung von ACT bei Schmerzpatienten die psychische Flexibilität erhöht und die Bereitschaft fördert, das scheinbar Unabänderliche der Schmerzen zu akzeptieren, um sich dann trotz und mit diesen werteorientiert im Leben zu engagieren. Der starke positive Effekt auf die subjektiv wahrgenommene Lebensqualität bestätigt die Nützlichkeit dieses Ansatzes.
Literatur:
1 Turk DC et al.: Treatment of chronic non-cancer pain. Lancet 2011; 377: 2226-35 2 Raja SN et al.: The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises. Pain 2020; 161: 1976-82 3 Quartana PJ et al.: Pain catastrophizing: a critical review. Expert Rev Neurother 2009; 9: 745-58 4 Turk DC et al.: Psychological approaches in the treatment of chronic pain patients—when pills, scalpels, and needles are not enough. Can J Psychiatry 2008; 53: 213-23 5 Breivik H et al.: Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. Eur J Pain 2006; 10: 287-333 6 Gillanders DT et al.: The relationship between acceptance, catastrophizing and illness representations in chronic pain. Eur J Pain 2013; 17: 893-902 7 Gutiérrez-Martínez O et al.: Comparison between an acceptance-based and a cognitive-control-based protocol for coping with pain. Behav Ther 2004; 35: 767-83 8 Hayes SC et al.: Akzeptanz- & Commitment-Therapie: Achtsamkeitsbasierte Veränderungen in Theorie und Praxis. Paderborn: Junfermann Verlag GmbH, 2014, S. 131 9 Hann KE, McCracken LM: A systematic review of randomized controlled trials of acceptance and commitment therapy for adults with chronic pain: outcome domains, design quality, and efficacy. J Context Behav Sci 2014; 3: 217-27 10 Hughes LS et al.: Acceptance and commitment therapy (ACT) for chronic pain. Clin J Pain 2017; 33: 552-68 11 Veehof MM et al.: Acceptance- and mindfulness-based interventions for the treatment of chronic pain: a meta-analytic review, Cogn Behav Ther 2016; 45: 5-31 12 Wetherell JL et al.: A randomized, controlled trial of acceptance and commitment therapy and cognitive-behavioral therapy for chronic pain. Pain 2011; 152: 2098-107
Das könnte Sie auch interessieren:
Management von Wechselwirkungen bei Polypharmazie
Polypharmazie ist risikoreich, vor allem wegen Wechselwirkungen. Sie führen zu mehr unerwünschten Arzneimittelwirkungen, mehr Anwendungsfehlern, mehr Krankenhausaufenthalten. Zur ...
Esketamin und Psilocybin in der Psychiatrie – ein Paradigmenwechsel?
Esketamin und Psilocybin stehen für neue interventionelle Behandlungen in der Psychiatrie. Sie gelten als schnell wirksame Verfahren mit hohem Potenzial, aber gehen mit methodischen, ...
Neurobiologie und Psychopharmakologie der Anorexia nervosa
Die Anorexia nervosa (AN) ist eine komplexe psychiatrische Erkrankung, die durch strikte Nahrungsrestriktion und eine tiefgreifende Störung der Körperwahrnehmung gekennzeichnet ist. Sie ...