Multimodale stationäre Behandlung von Burnout und Stressfolgeerkrankungen
Autor:
Dr. med. Dipl.-Theol. Michael Pfaff
Chefarzt und Ärztlicher Direktor
Clinica Holistica Engiadina Susch
E-Mail: m.pfaff@clinica-holistica.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
2016 erarbeitete ein Expertengremium die ersten Behandlungsleitlinien für Burnout und Stressfolgeerkrankungen. Neueste Erkenntnisse unterstützen die Integration bisher wenig verbreiteter Methoden und neuer Therapieansätze, die im folgenden Beitrag zusammengefasst werden.
Keypoints
-
Bis heute bestehen zur Behandlung von Burnout/Stressfolgeerkrankungen keine evidenzbasierten Behandlungsvorgaben im Status von Leitlinien.
-
Das medizinische Verständnis des zentralen Krankheitsphänomens der Erschöpfung ist neben dem Fokus auf der Fehlregulation der neurobiologischen Stressachse auch auf die Fehlregulation des Immunsystems im Sinne der Psychoneuroimmunologie zu erweitern.
-
Die Forschung zu Grundlagen und verschiedenen Therapiemethoden erscheint unzureichend.
-
Schlussfolgerungen für die Praxis müssen sich vorwiegend auf klinische Erfahrung stützen.
-
Die Beachtung des präreflexiven Selbstbezugs des Patienten spielt im Hinblick auf eine ganzheitliche Heilung der Körper-Seele-Entität eine grundlegende Rolle. Hier können erlebnisorientierte Therapien mit dem Prinzip des erfahrungsorientierten Lernens einen positiven Einfluss im Gesamtbehandlungsprogramm ausüben.
-
Methoden der physikalischen Medizin sollten entsprechend ihrer Indikationsspektren beim heutigen Wissensstand berücksichtigt werden, um die körperliche Regeneration der Patienten in der kurzen stationären Behandlungsphase deutlich zu fördern.
In der Schweiz und anderen europäischen Ländern ist in den letzten 15 Jahren eine Vielzahl an spezifischen multimodalen Behandlungsprogrammen für das klinische Phänomen des Burnouts entstanden. Dies ist insofern bemerkenswert, als der Begriff Burnout weder klar definiert ist noch in der ICD-10 und demnächst in der ICD-11 als Krankheitsdiagnose anerkannt ist. Nur in Schweden wurde eine sogenannte Exhaustion Disorder im Alleingang in die nationale ICD-10 eingeführt (F43.8A).
Trotz der noch ausstehenden Klärung und Differenzierung des eigentlichen Morbus hat sich in der Behandlung die Orientierung am Begriff der Stressfolgeerkrankung durchgesetzt, wie 2012 von der DGPPN vorgeschlagen. Demnach gilt Burnout als Risikozustand, in dem ein Mensch in ständiger Überforderung seiner energetischen Ressourcen seinem körperseelischen Organismus medizinisch eine dauerhafte übermässige Stressreaktion zumutet, die letztendlich in eine Erschöpfung und zu vielfältigen Folgeerkrankungen führen kann. Diese können psychiatrischer, aber auch körperlicher Natur sein. Im klinischen Alltag des Psychiaters stellen die Patienten daher eine sehr anspruchsvolle Klientel dar, denn die gebotene Symptomatik ist vielfältig.
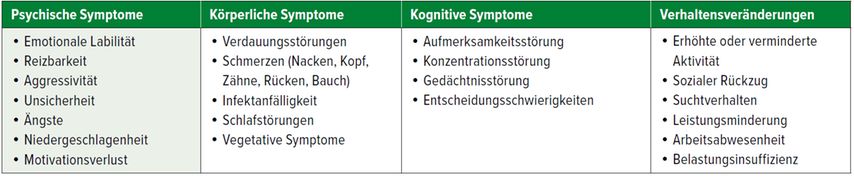
Das Leitsymptom der Erschöpfung in Kombination mit affektiver Erkrankung wird in den allermeisten Fällen von komplexen körperlichen Leiden begleitet (Tab.1), die die Patienten häufig in den Vordergrund stellen. Häufig finden sich komplexe Nebendiagnosen, wie chronische Schmerzsyndrome (Fibromyalgie, Kopf-/Rückenschmerz) und auch chronisch entzündliche Erkrankungen (rheumatoide Arthritis, M. Bechterew u.a.).
Bisher einzigartige Behandlungsleitlinien für Burnout in der Schweiz
Die Behandlungsleitlinien des Schweizer Expertennetzwerkes Burnout (SEB) wurden 2016 veröffentlicht und von der SGPP und der SGAD im Status von Behandlungsempfehlungen national anerkannt. Sie wurden im europäischen Umfeld allerdings nicht rezipiert und stellen einen bisher einzigartigen Versuch dar, auf neurobiologischen Grundlagen eine empirisch begründete medizinische Behandlungsempfehlung zu umreissen. Aus Gründen des begrenzten Umfangs dieses Artikels wird hier nur kursorisch auf die eingenommene Perspektive verwiesen. Der Originaltext ist via Homepage der SGPP einsehbar, befindet sich allerdings aktuell in Überarbeitung. Grundsätzlich empfiehlt das SEB ein multimodales Behandlungsprogramm, bestehend aus Patientenbegleitung, der biologisch-medizinischen Dimension (v.a. Psychopharmaka), sportlicher Aktivierung, Entspannung (Achtsamkeit, MBSR), Psychotherapie, der Beachtung der existenziellen Dimension (Sinn/Werte) und der Vorbereitung/Begleitung in der beruflichen Reintegration.
Verständnis der Erschöpfung
Neurobiologisch wird die Erschöpfung der Betroffenen als Fehlregulation der Stresshormonachse auf Hypothalamus-Hypophysenebene verstanden. Eine erhöhte Bildung von CRH und Vasopressin führt direkt zentral zu Erschöpfung, Störung von Affekten, Kognition und Schlaf. Ebenfalls empirisch gesichert erscheint die Veränderung der Plastizität des Nervensystems (Verminderung BDNF, CREB, Verkürzung der Telomeren, Hippokampusvolumenabnahme). Dieser Blick auf das neurobiologische Stressreaktionsmuster sollte inzwischen durch die Erkenntnisse der neueren Forschungsdisziplin der Psychoneuroimmunologie ergänzt werden. Die chronischen Stressfolgen im Körper führen demnach nicht nur zur Fehlregulation im Nervensystem, sondern auch im direkt damit verbundenen Immunsystem, das die Stressreize in den Körper weitervermittelt. Das Konzept des sogenannten Sickness Behaviour besagt, dass peripher angestiegene proinflammatorische Zytokinlevels (z.B. IL-6, IL-1β, TNF-α) die Blut-Hirn-Schranke passieren und somit Einfluss auf das Erleben und Verhalten nehmen (Schmerzempfindlichkeit, Erschöpfung, Konzentration Depressivität).
Spezifische multimodale Burnouttherapie – Effektivitätder Angebote
Betrachten wir nun Burnout als eine Form der affektiven Störung, die über den Entwicklungsprozess der anhaltenden Stressexposition medizinisch als Dysregulation des physiologischen Stress- und Immunsystems zu verstehen ist, dann erscheint die bisherige klinische Erfahrung des Psychiaters verständlich, dass nämlich die affektive Symptomatik schneller anspricht als die oft lang anhaltende Erschöpfung/Fatigue, die die Menschen ursprünglich in die Klinik führte. Eine aktuelle Publikation von Glise et al. unterstützt diesen Eindruck. In einer langfristig angelegten Studie mit 163 Teilnehmern wurde der Effekt eines sehr umfassenden ambulanten multimodalen Settings zur Burnoutbehandlung untersucht, das die wesentlichen Empfehlungen der SEB-Leitlinien berücksichtigt. Auch nach 7 Jahren fanden sich noch 31% der Untersuchten aufgrund von Stressbelastungen klinisch erschöpft. Es erscheint daher möglich, dass der bisher grundgelegte multimodale Ansatz wichtige Aspekte der Erschöpfung als zentrales Krankheitsphänomen der Betroffenen zu wenig effektiv anspricht. Als Nebenbemerkung muss hier eingefügt werden, dass im Rahmen der multimodalen Therapie die Hinweise der Behandlungsleitlinien zum Einsatz von Antidepressiva präzise umgesetzt werden sollten. Gemäss S3-Leitlinien besteht ihre Indikation nicht bei Erschöpfung, sondern bei mittelschweren bis schweren depressiven Zustandsbildern und auch Angsterkrankungen.
Achtsamkeitstrainings
Die Gründe für die eventuell bisher unter Umständen unvollständigen Behandlungssettings können vielfältig sein. Betrachten wir daher weitere neuere Studien zur Behandlung des Stressfolgezustandes von Burnout, so kann auch die Empfehlung des SEB für Achtsamkeitstrainings zur sicher notwendigen Förderung der Entspannungsfähigkeit in ein kritisches Licht geraten. Eine kürzlich erschienene Publikation konnte aufzeigen, dass ein intensives MBCT-Training bei 83% der Patienten zu Nebenwirkungen führte. Die Patienten erlebten Schlafstörungen, Angst oder Panikgefühle, ein Wiedererleben traumatischer Erlebnisse, Verzerrungen von Raum und Zeit oder Selbstentfremdung. Jeder Dritte fühlte sich im Alltag beeinträchtigt und wünschte eine Änderung der Behandlung.
Sport/Bewegung
Bezüglich des regenerationsfördernden Einsatzes von Sport und Bewegung in der psychiatrischen Behandlung besteht heute kein Zweifel mehr. Die Evidenz seit Erscheinen der Leitlinien hat sich enorm vergrössert. Unklar bleibt allerdings die Art des zu empfehlenden Trainings. Ein rein moderates Training bewährt sich nach dem klinischen Eindruck der Patienten nur begrenzt. Entsprechend den Methoden der Trainingssteuerung im Leistungssport könnte sich hier der Einsatz der Herzratenvariabilitätsmessung in Zukunft bewähren. Galt diese Methode bisher in Form von 24-h-Messungen als Hilfe bei der Diagnostik von Erschöpfungszuständen, so kann sie als morgendliche Kurzzeitmessung eine Hilfe bei der Auswahl eines individuelleren Trainingsplans darstellen.
Natur
Ebenso haben sich die empirischen Studien und Konzepte zum unterstützenden Einsatz von Natur in der Behandlung der Stressfolgeerkrankungen vervielfacht. Sogenannte «Nature-based treatments» werden heute durch Studien im Bereich der Forest Medicine erweitert («Waldbaden»). Auch eine spannende Studie zu den heilsamen Effekten von Naturgeräuschen kann heute aufzeigen, wie sehr der Rückgriff auf das kostenlose Naturmilieu die Behandlung der Patienten medizinisch sinnvoll fördern kann.
Beachtung des präreflexiven Selbstbezuges
Die Clinica Holistica Engiadina ist schweizweit die bisher einzige Klinik, die als psychiatrisches Akutspital auf einer kantonalen Spitalliste geführt wird und den Auftrag zur Behandlung von Stressfolgeerkrankungen erhalten hat. Das seit den Anfängen vor 11 Jahren immer weiterentwickelte Behandlungsprogramm versucht in seiner aktuellen Version, im Rahmen der stationären Therapie aus ganzheitlicher Perspektive, das heisst unter Beachtung der Einheit körperlicher und seelischer Symptome, auf die Beschwerdereduktion zu fokussieren. Dabei stehen auf Patientenseite vor allem die Verminderung der Erschöpfung und somit die Revitalisierung und Wiederherstellung der eigenen Erholungsfähigkeit im Vordergrund. In dieser Behandlungsperspektive steht also zunächst, angepasst an die zumeist deutlich eingeschränkten kognitiven Fähigkeiten, der präreflexive Selbstbezug im Vordergrund der Heilungsbemühungen. Es werden dadurch Voraussetzungen geschaffen, damit die weitere (psycho)therapeutische Bearbeitung der Affektstörung und ihrer Ursachen angegangen werden kann.
Schlafmedizin
Zum neuen Standard einer stationären Behandlung von Stressfolgen und Erschöpfung zählt daher auch eine diagnostische Differenzierung der fast in allen Fällen vorliegenden Schlafstörung. Als rein somnologische Störungen, die die anhaltende Erschöpfung mitbedingen, müssen schlafbezogene Atemstörungen (Schlafapnoe) und schlafbezogene Bewegungsstörungen (Restless-Legs-Syndrom/periodische Bewegungen der Gliedmassen im Schlaf, PLMS) erkannt und am besten bereits im stationären Setting behandelt werden. Erst mit zunehmender Erholung und langsam regredienter affektiver Störung kann das Verständnis des Prozesses des Burnouts und der dahinterstehenden inneren und äusseren Stressoren entwickelt werden. Erst bei ausreichender Selbstsicherheit können dann Grundlagen und Strategien für eine verbesserte Selbstfürsorge etabliert werden und eine Psychotherapie, die dem psychiatrisch häufig komplexen Störungsbild angepasst ist, kann in Ansätzen beginnen.
Neue Methoden: erfahrungsorientiertes Lernen
An dieser Stelle kann das Gesamtkonzept nicht ausführlich beschrieben werden. Es konnte durch wiederholte Studien bestätigt werden, dass der enorme Aufwand effektiv Wirkung zeigt. In der Behandlung von Erschöpfungsdepressionen bewährt sich in der klinischen Erfahrung die Kombination von hochfrequenter Gesprächstherapie mit kunsttherapeutischen Behandlungen, die jeder Patient im Einzel- und Gruppensetting erfährt. Eine wichtige Ergänzung hat das Konzept nun durch die neuen sogenannten Erlebnistherapien erhalten, aktuell in Form von therapeutischem Klettern, Stockkampfkunst und therapeutischem Boxen. Fokussiert wird dabei die Ressourcenaktivierung in der eher frühen klinischen Phase bei eingeschränkter Kognition und affektiver Störung. In diesen Therapieformen wird ein Grundprinzip der Evolutionsgeschichte des Menschen genutzt. Handeln und Erfahren hatten demnach schon immer einen Primat, das heisst prägenden Einfluss auf Denk-, Fühl- und Verhaltensmodifikationen. Durch erfahrungsorientiertes Lernen können basale und teilweise im bewussten Alltag verlorene ganzheitliche Verhaltensmuster, die Körper und Seele verknüpfen, schnell und in spielerischer Form wieder aktiviert werden, insbesondere eine Steuerung von aggressiven Kräften. Diese gruppenbasierten Therapieprogramme werden zudem als sehr attraktiv wahrgenommen und erhöhen spürbar die Motivation der Patienten für die Teilnahme am Programm. Studien konnten aufzeigen, wie sich diese gesteigerte Grundmotivation letztendlich positiv auf den Gesamterfolg der Therapie auswirkt, was die klinische Erfahrung eindrücklich unterstreicht.
Physikalische Medizin
In Anbetracht des Verständnisses von Erschöpfung als Fehlregulation im Stress- und Immunsystem unserer Patienten sind im Rahmen der stationären Behandlung medizinische Methoden anzuwenden, die eine Heilung in diesen Bereichen unterstützen. Als Nebenbemerkung ist auch festzuhalten, dass der stationäre Rahmen im Vergleich zur ambulanten psychiatrischen Behandlung einen deutlichen Mehrwert markieren sollte, der die Kostenstruktur auch rechtfertigt.
Im Rückblick auf die Psychiatriegeschichte und ihre früher durchaus erfolgreichen Behandlungsprogramme bieten sich die inzwischen gut etablierten Methoden der physikalischen Medizin an. In der stationären Psychiatrie wurden diese nach Einführung der Psychopharmaka in der stationären Psychiatrie weitgehend verlassen, ohne dass eigentlich ihre synergistischen Effekte jemals erforscht wurden (s.a. Lichttherapie). Der Grundansatz der physikalischen Methoden, vor allem der Anwendung von warmen und kalten Bädern, bestand schon vor etwa 100 Jahren darin, physikalische Reize auf die Haut zu applizieren, um damit über die Reizung der peripheren Nervenendigungen indirekt auch deren Zentralorgan, das Gehirn, gerichtet zu beeinflussen.
Der technische Fortschritt in diesem Gebiet hat eine enorme Effektivitätssteigerung dieser Reizapplikation und stark erleichterte Anwendungsmöglichkeiten geschaffen. In der Clinica Holistica werden weltweit erstmals die Methoden der Ganzkörperkälte- (GKKT) und Ganzkörperhyperthermietherapie (GKHT) in der stationären psychiatrisch-psychotherapeutischen Behandlung angewandt. Die Entstehungsgeschichte dieser Methoden kann hier nicht nachgezeichnet werden, aber beide Methoden fussen auf bereits mehreren Jahrzehnten der Erforschung und Anwendung im Bereich der Schulmedizin. Die Methoden fördern durch wiederholte Anwendungen im Sinne des Reiz-Reaktions-Adaptations-Prinzips sowohl die Wiederherstellung der gesunden Reaktivität des Stress- wie auch des Immunsystems. Ihre Indikationsgebiete umfassen daher verschiedene chronisch entzündliche Erkrankungen (rheumatoide Arthritis, M.Bechterew, Fibromyalgie) wie auch grundsätzlich Fatigue-/Erschöpfungssyndrome. Sie eignen sich daher bestens für die häufig multimorbiden Burnoutpatienten. Beide Methoden sind nebenwirkungsarm und in der klinischen Handhabung ohne grossen Aufwand durchzuführen. Trotz ihres breiten Indikationsspektrums sind sie lediglich als unterstützender Teil eines Gesamtbehandlungsprogramms zu sehen, nicht als eigentliche Hauptanwendung.
Ganzkörperkryotherapie
Die Ganzkörperkryotherapie (Abb.1) wirkt im Wesentlichen durch die Verschaltung der Kälterezeptoren unserer Haut mit den Leitungsbahnen der peripheren Schmerzrezeptoren auf Rückenmarksebene. Es wird durch deutliche Abkühlung der Haut ein erheblicher zentraler Reiz erzeugt, der verschiedenste Adaptations- und Gegenregulationsprozesse hervorruft, die hier im Einzelnen nicht erklärt werden können. Es sei auf das Grundlagenwerk von Prof. Papenfuss und den Artikel von Rainer Stange im selben Heft verwiesen, zudem liegt ein aktuelles Review für die Behandlung psychischer Störungen vor. Die GKKT wirkt modulierend auf das psychische Aktivitätsniveau (Schlafverhalten, reaktive depressive Stimmungslage, Stressbewältigung), führt zur nachhaltigen Regulation einer gestörten Schmerzwahrnehmung, hat Einfluss auf Neurotransmitter im ZNS (Noradrenalin) und senkt den Cortisolspiegel im Blut.
Die Patienten werden nach einer Eingewöhnungs- und Trocknungsphase in einer Vorkammer einer Temperatur von –110 Grad Celsius in der Hauptkammer einer Kryosauna ausgesetzt. Eine Einwirkungszeit von etwa drei Minuten führt dabei zur wirksamen Abkühlung der Haut auf fünf Grad Celsius, welche eine ausreichende Reizstärke erzeugt. Die Anwendung erfolgt am besten in den ersten zwei Wochen des stationären Aufenthaltes zweimal täglich.
Ganzkörperhyperthermie
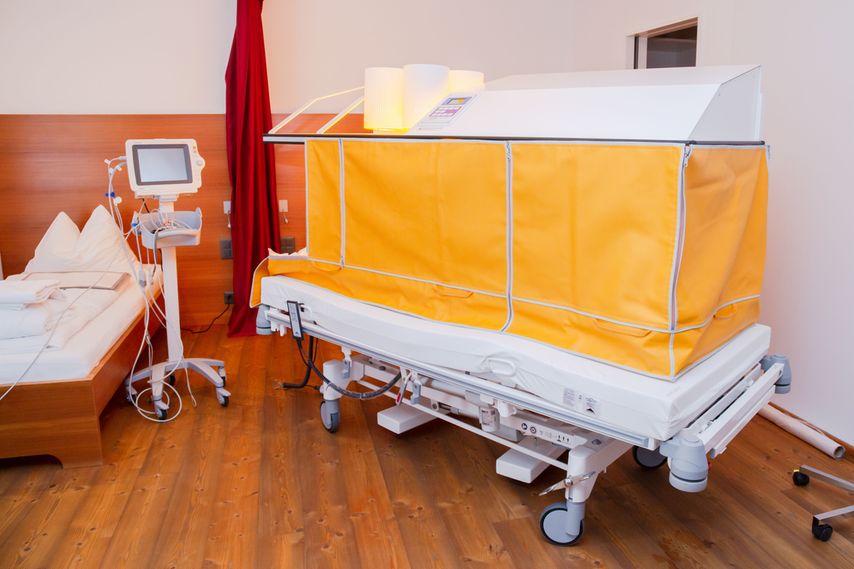
Die Anwendung dieser Methode basiert im Wesentlichen auf der positiven Einschätzung des natürlichen, in allen Warmblütern verbreiteten, Mechanismus des Infektionsfiebers, bei dem die Erhöhung der Körperkerntemperatur als wesentliche Komponente in der Einleitung und Steuerung einer aussergewöhnlichen Immunantwort fungiert. Psychiatriehistorisch wäre neben der Bäderbehandlung an den Nobelpreis 1927 für Prof. Wagner von Jauregg zu erinnern, der psychiatrische Patienten mit Malariakuren heilte. Eine Fiebertherapie mit E. coli wurde bis in die 1960er-Jahre zur Behandlung von depressiven Psychosen eingesetzt. Eine Erhöhung der Körperkerntemperatur zu therapeutischen Zwecken ist eine der ältesten Therapieformen der Medizingeschichte und aus den meisten Kulturkreisen überliefert, mit sehr breitem Indikationsspektrum. Die Deutsche Gesellschaft für Hyperthermie stellte im Jahr 2018 erste Behandlungsleitlinien mit evidenzbasierten Indikationsgruppierungen auf. Aufgrund einer vorliegenden randomisiert-kontrollierten Studie konnte dabei die Behandlung von Depressionen als A-Indikation aufgenommen werden. Aktuell werden weltweit verschiedene Studien mit dem von uns verwendeten sogenannten Heckel-Bett (Abb.2) vorbereitet oder bereits durchgeführt, u.a. an der Stanford University, der Charité in Berlin und auch der Universität Zürich.
Abb. 2: Heckel-Bett zur Durchführung der Ganzkörperhyperthermie
Unter der Bestrahlung mit wassergefiltertem Infrarotlicht werden Patienten im Rahmen der sogenannten milden Hyperthermie bis zu einer Körperkerntemperatur von 38,5 Grad Celsius erwärmt. Im Anschluss verweilen sie bis zu 60min im sogenannten Wärmestau. Viele Patienten fiebern dabei weiter auf, was die Aktivierung körpereigener Immunprozesse anzeigt. Auch bei dieser Methode ist eine breite Indikationsstellung hilfreich bei der Symptomminderung der multimorbiden und teilweise bereits chronifizierten Beschwerdebilder bei Patienten mit Stressfolgeerkrankung. Die Anwendung erfolgt wöchentlich.
Ausblick
Die multimodale Behandlung von Burnout/Stressfolgeerkrankungen hat bis heute vielen Betroffenen zu einer deutlichen Linderung ihres Leidens und zur Wiederherstellung ihrer Lebenskräfte verholfen. Viele fühlen sich allerdings auch nach intensiven Behandlungsbemühungen weiterhin müde und erschöpft und können daher nicht mehr ihre frühere Leistungsfähigkeit erreichen. Neben der weiterhin essenziell wichtigen gesamtgesellschaftlichen Aufgabe, Stress als krank machendes Phänomen ernst zu nehmen und zu reduzieren, obliegt aber auch der Medizin, die Betroffenen möglichst effektiv und zweckmässig zu behandeln. Dazu werden weiterhin starke Forschungsbemühungen notwendig sein. Auch der Erfahrungsaustausch und die Abstimmung zwischen den Behandlungszentren und ihren sehr individuellen Behandlungsprogrammen können auf dem Weg der Verbesserung der Therapiemöglichkeiten helfen.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Von RED-S bis zu Essstörungen bei Athletinnen und Athleten
In Chur lud im Februar wieder die Schweizerische Gesellschaft für Sportpsychiatrie und -psychotherapie (SGSPP) zur Jahrestagung ein. Ein grosses Thema dabei waren Ernährungsproblematiken ...
Besonderheiten in Symptomatik, Schwangerschaft und Stillzeit bei Frauen mit ADHS: Diagnostik und Therapie
Mädchen und Frauen mit ADHS erhalten seltener eine Diagnose, da sie weniger durch auffälliges oder externalisierendes Verhalten in Erscheinung treten. Unbehandelt kann ADHS jedoch zu ...
Psychopharmaka bei Menschen mit Störungen der intellektuellen Entwicklung – Richtlinien und Evidenzen
Menschen mit Störungen der intellektuellen Entwicklung (SIE) erhalten deutlich häufiger Psychopharmaka als Menschen ohne SIE. Neben einer klaren, diagnosebezogenen Indikation werden ...