Integrative Behandlung von Anorexia nervosa im somatischen Spital
Autoren: Dr. phil. Katja Hämmerli Keller
Leitende Psychologin
Klinik für Psychosomatik und Konsiliarpsychiatrie
Kantonsspital St. Gallen
Dr. med. Simon Hackhofer
Oberarzt mbF
Klinik für Psychosomatik und Konsiliarpsychiatrie
Kantonsspital St. Gallen
Dr. med. Lydia Rüesch
Oberärztin i.V.
Klinik für Allgemeine Innere Medizin/Hausarztmedizin
Kantonsspital St.Gallen
Dr. med. Dagmar A. Schmid
Klinikleiterin
Klinik für Psychosomatik und Konsiliarpsychiatrie
Kantonsspital St. Gallen
Korrespondierende Autorin:
Dr. phil. Katja Hämmerli Keller
E-Mail: katja.haemmerlikeller@kssg.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In der Behandlung von Essstörungen, insbesondere schwerer Formen von Anorexia nervosa mit einem BMI unter 14kg/m2, besteht in der Schweiz – und weltweit – eine Versorgungslücke. Die am Kantonsspital St. Gallen entwickelte und bewährte Komplexbehandlung mit interdisziplinärer und interprofessioneller Zusammenarbeit bietet ein Behandlungsangebot für schwerst anorektische Patient*innen.
Keypoints
-
Bei Patient*innen mit schwerster Anorexia nervosa stellt das Fehlen von Krankheitseinsicht und Behandlungswunsch eine besondere Herausforderung dar.
-
Das Ziel der internistischen Behandlung sind sowohl das Erreichen der körperlichen Voraussetzung als auch der Aufbau von Behandlungsmotivation für eine weiterführende ambulante oder stationäre Behandlung.
-
Ein klares Behandlungskonzept und regelmässige interdisziplinäre und interprofessionelle Teambesprechungen sind für eine erfolgreiche Behandlung essenziell.
-
Psychotherapeutisches Grundwissen im gesamten Behandlungsteam ist für eine zielführende Behandlung äusserst sinnvoll.
-
Juristische und ethische Aspekte spielen bei der Behandlung von schwerster Anorexia nervosa eine wichtige Rolle, wobei hier die Prüfung der Urteilsfähigkeit eine zentrale Rolle spielt und von psychiatrischer Seite erfolgt.
Ausgangslage
Anorexia nervosa ist eine Erkrankung mit potenziell schwerwiegenden Auswirkungen auf den Körper, die Psyche und das soziale Umfeld. Es ist die psychiatrische Erkrankung mit der höchsten Mortalitätsrate.1 Die Rückfallrate liegt bei ungefähr 50% und die Mortalitätsrate bei 5–12%.2–4 20% der Patient*innen mit Anorexia nervosa entwickeln eine schwere und chronische Erkrankung.5,6 Oft müssen die akut vital gefährdeten Patient*innen in internistischen Intensivabteilungen aufgenommen und notfallmässig behandelt werden.
Es bestehen ausgewiesene Versorgungslücken in der Schweiz wie auch weltweit bei der Behandlung von extrem untergewichtigen Patient*innen mit medizinischem Überwachungsbedarf.7,8 In der Behandlung von Anorexia nervosa gilt oft ein BMI von 14 als untere Grenze für die Aufnahme in ein psychotherapeutisches Setting. Gründe sind die körperlichen Begleiterkrankungen sowie die kognitiven Einschränkungen, welche mit starkem Untergewicht und anhaltender Nahrungskarenz einhergehen können.9–11 Bisher gibt es keine befriedigenden evidenzbasierten Behandlungsmethoden und -standards für extreme Anorexia nervosa, was hohe Behandlungskosten und ein Chronifizierungsrisiko neben einem hohen Leidensdruck im sozialen Umfeld und oft auch in den Behandlungssettings zur Folge hat.
Ärzte und andere Fachpersonen in einem Akutspital sind in der Regel nicht in der psychotherapeutischen Behandlung von Anorexia nervosa geschult. Diese sehen sich aber oft mit Patient*innen mit geringer Krankheitseinsicht oder Behandlungsbereitschaft konfrontiert und treffen dadurch trotz vitaler Gefährdung der Patient*innen auf Widerstand. Einer konstruktiven Behandlungscompliance stehen häufig auch begleitende zwanghafte Krankheitsaspekte bei Anorexie-PatientInnen entgegen. Ein wichtiges Ziel einer internistischen Hospitalisation bei Anorexia nervosa ist die Verbesserung der Krankheitseinsicht und die ambulante, störungsspezifische Fortsetzung der Behandlung auf freiwilliger Basis.12 Nur mit einem integrativen multimodalen Therapieansatz kann den psychischen, psychosozialen, somatopsychischen und biologisch-somatischen Zusammenhängen auf den verschiedenen Ebenen adäquat begegnet werden.13 Das Kantonsspital St. Gallen hat eine integrative Komplexbehandlung für Patient*innen mit schwerer Anorexie entwickelt, um ein Angebot in der Versorgung zu schaffen. Das interdisziplinäre und interprofessionelle Behandlungskonzept basiert auf den evidenzbasierten, international geltenden Leitlinien in der Behandlung von Anorexia nervosa.
Integratives stationäres Behandlungskonzept
Das interdisziplinäre Behandlungskonzept für Patient*innen mit Anorexia nervosa am Kantonsspital St. Gallen hat die Reduktion des akuten, medizinischen sowie psychischen Risikos und der Gefahr von lebensbedrohlichen Komplikationen durch kontrollierten Gewichtsaufbau zum Ziel, um eine stationäre oder ambulante Weiterbehandlung in einer spezialisierten Institution zu ermöglichen. Das interdisziplinäre, stationäre Behandlungskonzept ist eine Zusammenarbeit der Klinik für Allgemeine Innere Medizin und der Klinik für Psychosomatik und Konsiliarpsychiatrie in einem somatischen Akutspital. Voraussetzung sind eine spezialisierte Abteilung mit einem entsprechenden Therapiesetting und ein geschultes Behandlungsteam.
Ablauf der Behandlung
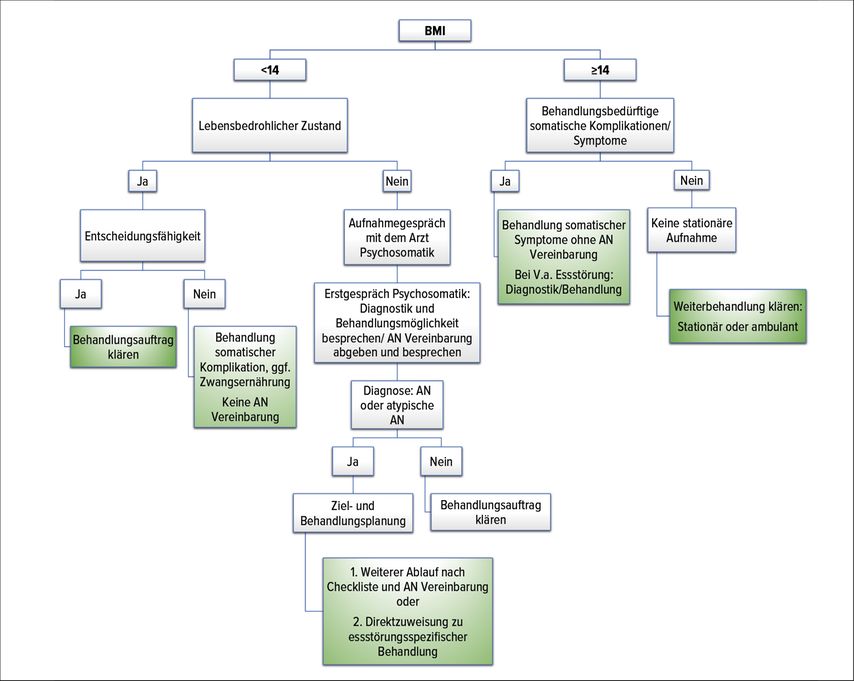
Die Indikation für die Behandlung ist ein BMI <14 mit und ohne somatische Komplikationen (Abb.1). Das Behandlungsteam besteht aus verschiedenen Berufsgruppen: Ärzte/Internisten, Psychologe, Pflege, Ernährungsberatung, Sozialdienst, Seelsorge, Physio- und/oder Ergotherapie sowie integrative Medizin.
Abb. 1: Patient*innen mit Anorexia nervosa werden nach einem integrativen stationären Behandlungskonzept versorgt
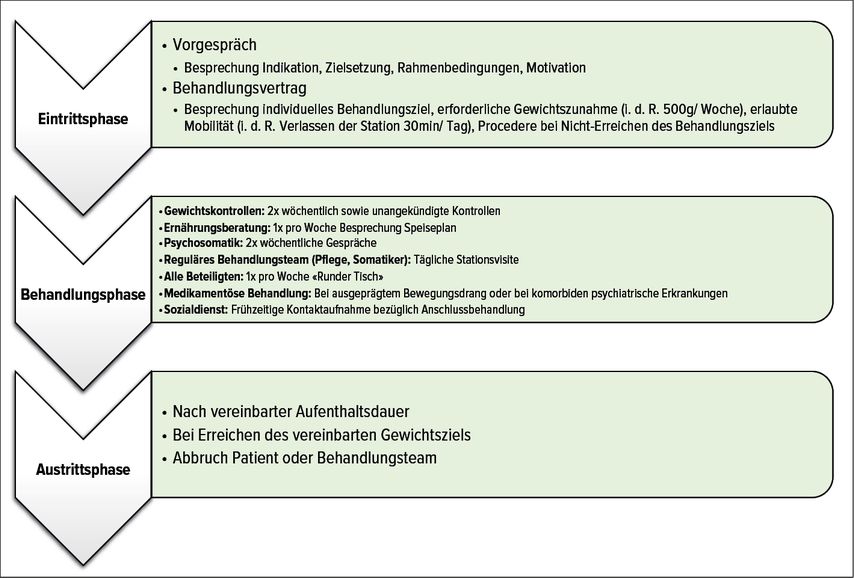
Der Ablauf der Behandlung ist wie folgt aufgebaut (Abb.2): Ein elektiver Eintritt erfolgt nach einem Vorgespräch mit dem Arzt der Psychosomatik, in welchem die Indikation, die Zielsetzung, die Rahmenbedingungen sowie die Motivation geklärt werden. Im Behandlungsvertrag wird das individuelle Behandlungsziel definiert und das Commitment für die Behandlungskonditionen gegeben. Die minimale Gewichtszunahme pro Woche beträgt 500g. Zweimal wöchentlich zur selben Zeit findet die Gewichtskontrolle statt ergänzt mit unangekündigten Gewichtsmessungen. Die Mobilität wird individuell im Behandlungsvertrag festgehalten, wobei in der Regel bei Vertragsabschluss täglich 30 Minuten unbegleitetes Verlassen der Station gewährt werden. Die Ernährungsberatung bespricht einmal pro Woche den Speiseplan mit der/dem Patient*in. In der Regel besteht dieser aus fünf Mahlzeiten mit einem Kalorienumfang von 1600kcal/Tag, ergänzt bei Bedarf durch Trinknahrung. Eine Sondenernährung ist bei nicht zufriedenstellendem Gewichtsverlauf möglich. Das Setting im Akutspital erlaubt nebst der Möglichkeit einer Sondennahrung eine engmaschige Überwachung der teilweise vital bedrohten Patient*innen. Im Rahmen der Refeeding-Gefahr erfolgen regelmässige Blutentnahmen mit entsprechenden therapeutischen Massnahmen im Falle von Elektrolytveränderungen. Der Sozialdienst nimmt bereits zu Beginn der stationären Behandlung Kontakt auf, um frühzeitig eine geeignete Anschlussbehandlung zu organisieren. Zweimal pro Woche wird ein psychosomatisches Gespräch geführt. Die Stationsvisite des regulären Behandlungsteams der Station findet täglich statt. Einmal pro Woche findet ein Runder Tisch aller involvierten Behandler mit der/dem Patient*in zur Besprechung des Therapiefortschrittes und der Therapieplanung für die kommende Woche statt. Medikamentöse Unterstützung kann bei ausgeprägtem Bewegungsdrang oder komorbiden psychischen Erkrankungen eingesetzt werden. Das Prozedere bei nicht erreichtem Wochengewichtsziel als auch therapieschädigendem Verhalten sind im Behandlungsvertrag festgelegt. Der stationäre Aufenthalt endet nach der vereinbarten Aufenthaltsdauer, nach Erreichen des vereinbarten Gewichtsziels oder durch Abbruch seitens der/des Patient*in oder Behandlungsteam.
Bisherige Erfahrungen und Ausblick
Die durchschnittliche Behandlungsdauer beträgt vier Wochen, wobei kürzere als auch längere Aufenthaltsdauern möglich sind. Es werden nach Indikation auch Intervallbehandlungen durchgeführt.
Besondere Herausforderungen für das Behandlungsteam sind die Containing-Funktion als auch die Spaltungsprozesse. Hierfür sind stabile Teamkonstellationen, regelmässige Fall-/Teambesprechungen und eine ressourcenorientierte Behandlungsplanung sinnvoll. Ein klares Behandlungskonzept hat sich für die Patient*innen als auch das Behandlungsteam als erfolgsentscheidend erwiesen. Um Missverständnissen und potenziellen Konflikten vorzubeugen, ist ein zentrales Element der Behandlungsstrategie die jeweils gemeinsame, interdisziplinäre Entscheidungsfindung in Bezug auf Änderungen des laufenden Therapiekonzeptes.
Die Urteilsfähigkeit kann bei Patient*innen mit schwerer Anorexia nervosa eingeschränkt sein. Sie sind häufig nicht mehr in der Lage, die Gefährlichkeit der Situation adäquat einzuschätzen.14 Die schwere Unterernährung, die Einschränkungen der kognitiven Funktionen als auch komorbide psychiatrische Störungen kompromittieren die Urteilsfähigkeit. Die individuelle Prüfung der Urteilsfähigkeit (Art. 16ZGB, Art. 377ff. ZGB)15 bedarf psychiatrischer Exploration und Kenntnissen. Der Einbezug von vertretungsberechtigten Personen ist bei einer Urteilsunfähigkeit zwingend notwendig. Die Behandlung bei akuter vitaler Gefährdung im Falle einer/eines urteilsunfähigen Patient*in gegen den Willen stellt für das gesamte Behandlungsteam eine grosse Herausforderung dar. Neben den juristischen Aspekten spielen hier auch ethische Überlegungen hinein, bei welchen das Behandlungsteam ggf. zusätzlicher Unterstützung bedarf.
Die bisherigen Erfahrungen in der Durchführung des Behandlungskonzepts für schwere Anorexia nervosa am Kantonsspital St. Gallen in den letzten zwei Jahren zeigten eine gute Durchführbarkeit und einen hohen Behandlungsdarf in dieser Versorgungslücke. Entscheidend sind die Zusammenarbeit aller beteiligten Fach-Behandler und ein regelmässiger Austausch im Hinblick auf die einheitliche Behandlungsplanung. Der Psychosomatik kommt eine vielfältige Aufgabe zu im Sinne der Behandlung der/des Patient*in, der Koordination der Anliegen von Angehörigen und Mitbehandler, der Förderung der Kommunikation im Behandlungsteam und Reflexion gegenüber der Psychopathologie der/des Patient*in und deren Auswirkungen. Nur durch eine kollegiale Flexibilität und Neugier auf den anderen Fachbereich und dieBereitschaft, gemeinsam neue Wege zu entwickeln und zu gehen, ist eine konstruktive Arbeit in diesem Fachbereich möglich.
Literatur:
1 Steinhausen HC: The outcome of anorexia nervosa in the 20th century. Am J Psychiatry 2002; 159(8): 1284-93 2 Arcelus J et al.: Mortality rates in patients with anorexia nervosa and other eating disorders. Arch Gen Psychiatry 2011; 68(7): 724-31 3 Hoang U et al.: Mortality following hospital discharge with a diagnosis of eating disorder: national record linkage study, England, 2001-2009. Int J Eat Disord 2014; 47(5): 507-15 4 Fichter MM, Quadflieg N: Mortality in eating disorders – results of a large prospective clinical longitudinal study. Int J Eat Disord 2016; 49(4): 391-401 5 Bulik CM et al.: Anorexia nervosa treatment: a systematic review of randomized controlled trials. Int J Eat Disord 2007; 40(4): 310-20 6 Kaye WH: Eating disorders: hope despite mortal risk. Am J Psychiatry 2009; 166: 1309-11 7 Kaye WH, Bulik CM: Treatment of patients with anorexia nervosa in the US – a crisis in care. JAMA Psychiatry 2021; 78(6): 591-2 8 Deutsche Gesellschaft für Psychosomatische Medizin und Ärztliche Psychotherapie (DGPM): S3-Leitlinie Diagnostik und Behandlung der Essstörungen. Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften 2018 9 Rylander M et al.: Evaluation of cognitive function in patients with severe anorexia nervosa before and after medical stabilization. J Eat Disord 2020; 8: 35 10 Southgate L et al.: Neuropsychology in eating disorders. In: Pantelis C et al. (Hg.): The neuropsychology of mental illness. Cambridge University Press, 2009 11 Westmoreland P et al.: Medical complications of anorexia nervosa and bulimia. Am J Med 2016; 129(1): 30-7 12 Morris J, Twaddle S: Anorexia nervosa. BMJ 2007; 334(7599): 894-8 13 National Guideline Alliance (UK): Eating disorders: recognition and treatment. National Institute for Health and Care Excellence 2017 14 Hoff P: Zwangsmassnahmen in der Medizin. Schweiz Ärzteztg 2015; 96: 773-5 15 SAMW: Zwangsmassnahmen in der Medizin. Basel; Gremper 2018
Das könnte Sie auch interessieren:
Regionale interdisziplinäre Umsetzung des Anordnungsmodells
Vor drei Jahren wurde das Anordnungsmodell für die psychologische Psychotherapie eingeführt. Das Modell sollte die psychische Gesundheitsversorgung in der Schweiz verbessern, wurde ...
Jahresbericht 2025 – Schweizerische Gesellschaft für Sportpsychiatrie und -psychotherapie (SGSPP)
Die SGSPP stärkte 2025 ihre interprofessionelle Ausrichtung, erweiterte die Mitgliedschaft, förderte Weiterbildung, Forschung und Vernetzung und engagierte sich im Leistungs- wie im ...
Insomnische Störung – vom Symptom zur eigenständigen Diagnose und evidenzbasierten Therapie
Insomnie zählt zu den häufigsten Gesundheitsproblemen im klinischen Alltag. Aktuelle Arbeiten zeigen, dass die chronische insomnische Störung nicht primär durch «Schlaflosigkeit», ...