Langsame Fortschritte im Management der interstitiellen Lungenerkrankungen
Bericht: Reno Barth
Medizinjournalist
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die interstitiellen Lungenerkrankungen (ILD) stellen eine grosse und zum Teil noch wenig verstandene Gruppe von Erkrankungen des Lungenparenchyms dar, von denen manche dramatisch verlaufen und innerhalb relativ kurzer Zeit zum Tode führen können. Seit Kurzem stehen für einige dieser Erkrankungen Therapien zur Verfügung, die die Mortalität signifikant reduzieren können.
Die interstitiellen Lungenerkrankungen lassen sich, so Prof. Killian Hurley vom Beaumont Hospital in Dublin, ätiologisch in zwei grosse Gruppen einteilen:
-
die idiopathischen interstitiellen Pneumonien, deren Ursache, wie bereits der Name erkennen lässt, unbekannt ist,
-
sowie ILD, die auf bekannte Noxen zurückgeführt werden können oder mit anderen Erkrankungen – wie zum Beispiel Autoimmunerkrankungen – assoziiert sind.1
Unterschiedliche Verlaufsmuster bei fibrosierenden ILD
Die mittlerweile am besten bekannte und am weitesten erforschte ILD ist die idiopathische Lungenfibrose (IPF). Sie tritt meist im Alter über 60 Jahre auf und ist durch progrediente Fibrosierung der Lunge, Verlust an Lungenfunktion und hohe Mortalität charakterisiert. Das mediane Überleben liegt zwischen drei und fünf Jahren. Allerdings lassen sich innerhalb dieser Überlebensspanne, so Hurley, zumindest drei unterschiedliche Phänotypen identifizieren: einen mit einer schnelle, kontinuierlichen Abnahme der Lungenfunktion, einen mit einem stufenweisen, durch Exazerbationen bestimmten Verlauf sowie eine etwas benignere Form mit einem langsameren Verlust an Lungenfunktion.2 Dieser generell ungünstige Verlauf ist jedoch nichtauf die IPF beschränkt. Rund 40% der Patienten mit anderen ILD entwickeln im Krankheitsverlauf eine progrediente Fibrosierung der Lunge, die sowohl pathophysiologisch als auch klinisch einer IPF ähnlich ist. Dies betrifft beispielsweise ILD in Zusammenhang mit rheumatischen Erkrankungen.
Manche ILD werden als primär fibro-proliferativ eingestuft, während bei anderen zunächst die Inflammation im Vordergrund steht, es mit der Zeit jedoch zu einer Verschiebung in Richtung eines fibroproliferativen Phänotyps kommen kann. Ausschlaggebend sind wiederholte epitheliale oder vaskuläre Schädigungen mit unkontrollierter Reparatur. Damit kommt es zur Einwanderung von Fibroblasten, die sich zu Myofibroblasten differenzieren, was zu einer Zunahme der extrazellulären Matrix führt. Dies bedingt weiter eine Versteifung des Gewebes mit Funktionsverlust der Alveolen. In einem nächsten Schritt werden Makrophagen und Lymphozyten in das geschädigte Gewebe rekrutiert und setzen profibrotische Faktoren frei, die zur weiteren Aktivierung von Fibroblasten beitragen. Die zunehmende Versteifung der Lunge unterstützt diese Prozesse, die sich schliesslich verselbstständigen und zu einer zunehmenden Vernarbung der Lunge führen.3
Klinisch fällt dieser fibrosierende Phänotyp der ILD durch eine progrediente Verschlechterung des Gasaustauschs auf, der sich in zunehmender Dyspnoe und abnehmender Leistungsfähigkeit bis hin zum respiratorischen Versagen äussert. Die unterschiedlichen Pathomechanismen haben jeweils unterschiedliche klinische Korrelate. Die Gefässschädigungen führen zu Lungenhochdruck unter Belastung, die Schädigung der Atemwege verursacht einen Verlust an Lungenvolumen und einen verstärkten Hustenreflex und die pathologisch veränderten Alveolen sind u.a. für die eingeschränkte Diffusionskapazität verantwortlich. Ein Verlust von 10% der forcierten Vitalkapazität ist bereits ein starker Prädiktor für Mortalität, Exazerbationen und eine Reihe weiterer ungünstiger Outcomes. Typisch für die IPF und andere ILD mit fibrosierendem Phänotyp ist das histologische Bild einer «usual interstitial pneumonia» (UIP) mit einem Honigwabenmuster («honey combing») in der hochauflösenden CT (HRCT), das untergegangenes Lungengewebe repräsentiert.
Gute Daten für die transbronchiale Kryobiopsie
Die HRCT spielt in Kombination mit der Klinik eine wichtige Rolle in der Diagnostik der ILD. Dennoch wurde bislang in verschiedenen Guidelines als diagnostischer Goldstandard eine Biopsie gefordert – wobei es sich um eine chirurgische Biopsie mit einem nicht zu unterschätzenden Mortalitätsrisiko handelt. Die einfache und relativ risikoarme transbronchiale Zangenbiopsie ist für die Diagnostik der ILD nicht geeignet, da sie wegen der kleinen, durch Quetschartefakte veränderten Biopsate zu selten eine eindeutige Histologie liefert. Alternativen werden also dringend gesucht. Eine davon ist die transbronchiale Kryobiopsie, ein bronchoskopisches Verfahren, bei dem Lungengewebe an eine Kryosonde angefroren und dann entfernt wird. So können grössere Stücke des Lungenparenchyms entfernt und Quetschartefakte vermieden werden. Die 2019 publizierte Cold-Ice-Studie hat entscheidend zur Etablierung der Kryobiopsie in der Diagnostik der ILD beigetragen.4 Prof. Antje Prasse von der Medizinischen Hochschule Hannover verweist auf eine aktuelle Arbeit, die untersuchte, wie weit die Kryobiopsie in den multidisziplinären Teams, die ILD-Patienten betreuen, die diagnostische Sicherheit verbessert hat. Dabei wurde das Ranking aus den aktuellen Guidelines herangezogen, das eine Diagnose ab einer Sicherheit von 90% als «confident» einstuft. Mithilfe der Kryobiopsie kann eine Diagnose mit einer mehr als 90-%igen Sicherheit bei 53% der Patienten gestellt werden. Damit erweist sich die Kryobiopsie sowohl im Vergleich zur Klinik plus HRCT als auch zur bronchoalveolären Lavage als überlegen. Provisorische Diagnosen mit hohem Konfidenzniveau lassen sich sogar bei 81% der Patienten stellen.5 Die Kryobiopsie erwies sich auch in den Besprechungen des multidisziplinären Teams als wichtige Bereicherung.
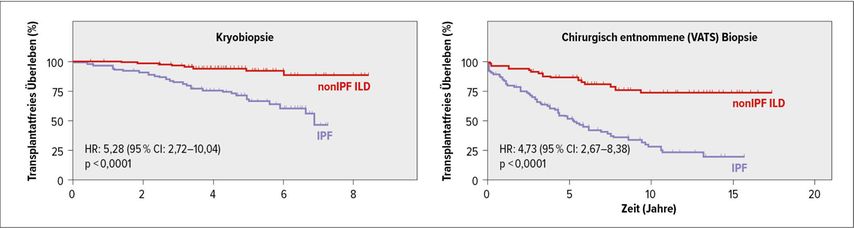
Eine weitere aktuelle Arbeit untersuchte, ob ein in der Kryobiopsie nachgewiesenes UIP-Muster die Mortalität ebenso gut voraussagt wie ein UIP-Muster im chirurgischen Biopsat, und bestätigte den hohen prognostischen Wert der Kryobiopsie (Abb.1).6 Alle diese Daten flossen, so Prasse, in die kürzlich publizierte Leitlinie zur transbronchialen Kryobiopsie ein. Diese enthält auch eine Metaanalyse zur Sicherheit der Methode, die ein Risiko für Pneumothorax von 9,5% und eines für schwere Blutungen von 1,1% fand.7 Daraus ergibt sich für Prasse ein sehr günstiges Verhältnis von Nutzen zu Risiko, das eine Aufnahme der Kryobiopsie in die Diagnostik bei ILD unterstützt.
Abb. 1: Vorhersage der Mortalität anhand von UIP-Mustern: Kryobiopsie vs. chirurgische Biopsie (modifiziert nach Tomassetti et al.)6
Eine weitere aktuelle Studie beschäftigt sich mit der Diagnose der UIP anhand biochemischer Marker. Mittels eines «genomic classifiers» auf Basis von 160 Genen kann aus dem Biopsat eine UIP mit hoher Spezifität diagnostiziert werden. Allerdings liegt die Sensitivität legiglich bei 63% – das ist, so Prasse, nicht das, was man für den Ausschluss einer UIP erwarten würde. Jedoch könnte die Methode möglicherweise im Kontext des kompletten diagnostischen Prozesses zusätzliche Sicherheit bringen.
Antifibrotische Therapie reduziert Mortalität auch langfristig
Hinsichtlich der Therapie der ILD gab es in den vergangenen Monaten keine guten Nachrichten zu vermelden. Zwei grosse Studien wurden wegen Sicherheitsbedenken abgebrochen. Das Phase-III-Programm ISABELA mit Ziritaxestat wurde vorzeitig beendet, da nach Ansicht des Data Monitoring Committees der Nutzen der Therapie die Risiken nicht rechtfertigt. Bereits in der Phase II wurden die Studien mit STX-100, einem Antikörper gegen den αVβ6-Integrin-Rezeptor, wegen Toxizität abgebrochen.
Dafür gibt es erfreuliche Real-World-Daten zu den bereits zugelassenen antifibrotischen IPF-Therapien, die auch über einen längeren Zeitraum eine Reduktion der Mortalität zeigen.9 Prasse unterstreicht, dass sowohl für Nintedanib als auch für Pirfenidon nicht nur bei IPF, sondern auch bei anderen Formen der ILD Wirksamkeit gezeigt werdenkonnte. Nintedanib ist daher bereits bei einigen anderen Formen der ILD, wie zum Beispiel ILD im Zusammenhang mit systemischer Sklerose, zugelassen. Prasse betont, dass angesichts der mittlerweile sehr breiten Zulassung von Nintedanib nicht auf exakte Diagnostik und korrekte klinische Entscheidungsfindung verzichtet werden darf.
Aufgrund dieser Daten ergibt sich, so Prasse, ein Zugang zur Therapie, der zwischen drei Gruppen von ILD unterscheidet: Während rein inflammatorische ILD eine immunsuppressive Therapie benötigen, profitieren Patienten mit einem fibrotischen Phänotyp («IPF-like») ausschliesslich von antifibrotischen Therapien. Als dritte Gruppe kommen ILD wie beispielsweise die im Zusammenhang mit systemischer Sklerose («SSc-like») hinzu, die sowohl immunsuppressiv als auch antifibrotisch behandelt werden sollen.
Keine ILD-Epidemie infolge von Covid-19
Grosse Sorgen bereiteten Pneumologen und Infektiologen Berichte von Patienten, die im Verlauf einer Covid-19-Infektion eine ILD entwickelten, bei der sich im HRCT zunächst Milchglasopazitäten zeigten, aus denen sich im Laufe der Zeit das für eine UIP typische Honigwabenmuster entwickelte. Man hatte in dieser Situation die Befürchtung, es mit einer Welle fibrosierender Lungenerkrankungen zu tun zu bekommen, so Prasse. Glücklicherweise zeigt mittlerweile jedoch die Erfahrung, dass sich diese Läsionen bei zuvor gesunden Individuen mit der Zeit zurückbilden, was jedoch eine lange Phase der Rekonvaleszenz mit sich bringt. Fibrotische Läsionen sind noch Monate nach der akuten Erkrankung nachweisbar. Risikofaktoren sind Alter sowie Schwere der Erkrankung – und dabei besonders ein akutes respiratorisches Versagen. Eine bereits vor der Covid-19-Erkrankung bestehende ILD ist jedoch mit einer erhöhten Covid-Mortalität assoziiert, wovon besonders ältere Patienten betroffen sind.10
Quelle:
Virtuelle ERS Satellites, 2. März 2021
Literatur:
1 Kalchiem-Dekel O et al.: J Clin Med 2018; 7: 476 2 Maher TM: Eur Respir Rev 2013; 22: 148-52 3 McLean-Tooke A et al.: Clin Transl Immunology 2019; 8: e1086 4 Troy LK et al. Lancet Respir Med 2020; 8: 171-81 5 Hetzel J et al.: Eur Respir J 2020; 56: 1901520 6 Tomassetti S et al.: Lancet Respir Med 2020; 8: 786-94 7 Maldonado F et al.: Chest 2020; 157: 1030-42 8 Rixheldi L et al.: Am J Respir Crit Care Med 2021; 203: 211-20 9 Behr J et al.: Eur Respir J 2020; 56: 1902279 10 Drake TM et al.: Am J Respir Crit Care Med 2020; 202: 1656-65
Das könnte Sie auch interessieren:
COPD: die Suche nach undiagnostizierten Patienten
Zahlreiche von COPD und/oder Asthma betroffene Menschen haben niemals eine Diagnose erhalten und stehen folglich nicht unter Behandlung. Mehrere in den vergangenen Monaten publizierte ...
Innovative Pharmakotherapien bei ILD
Derzeit befinden sich mehrere Wirkstoffe für die Behandlung von idiopathischer pulmonaler Fibrose (IPF) und progredienter pulmonaler Fibrose (PPF) in der Entwicklung, wobei verschiedene ...