BPCO: état des connaissances
Compte-rendu:
Mag. Andrea Fallent
Rédactrice
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
D’une stratégie réactive à proactive, les mesures préventives deviennent de plus en plus importantes dans la prise en charge des patient·es atteint·es de BPCO. C’est ce que soulignent les mises à jour du rapport GOLD 2025: elles concernent notamment l’accent mis sur la pré-BPCO ou le PRISm, l’évaluation des comorbidités fréquentes, la prise en compte des facteurs environnementaux et la détection de phénotypes spécifiques pour lesquels les médicaments biologiques représentent une option thérapeutique possible au cours du traitement.
La nouvelle définition de la BPCO dans le rapport GOLD 20251 fait référence à la limitation persistante, souvent progressive, du flux respiratoire dans la BPCO, alors qu’on parle de limitation variable du flux respiratoire dans l’asthme (rapport GINA 2024)2. La limitation du flux respiratoire dans la BPCO peut être déterminée par spirométrie à l’aide des critères connus, mais la prise en charge ultérieure englobe d’autres aspects. «En raison de l’hétérogénéité des tableaux cliniques, nous pouvons uniquement avancer si nous réalisons un phénotypage correct de nos patient·es et si nous appliquons le concept des ‹treatable traits›», a souligné la Pre Dre méd. Judith Löffler-Ragg, de l’hôpital régional de Hochzirl–Natters, lors de sa présentation au 12e Pneumo Aktuell à Vienne. Concrètement, il s’agit des paramètres relatifs aux phénotypes cliniques, aux biomarqueurs et à l’étiologie, qui sont pertinents sur le plan clinique, peuvent être mesurés objectivement et, enfin, influencés.
Formes précoces de BPCO
En Suisse, environ 400000 personnes sont atteint·es de BPCO.3 Elle occupe la quatrième place dans les statistiques sur les causes de décès dans les pays industrialisés et un·e fumeur·se sur deux âgé·e de plus de 40 ans présente une bronchite chronique.3 Il est important de la prendre en charge de manière cohérente dès le début afin de réduire à la fois les symptômes et le risque de mortalité. Il convient de prendre davantage en considération les formes précoces de BPCO: les phénotypes de pré-BPCO («early COPD») et de PRISm («preserved ratio impaired spirometry»). Ces personnes présentent des facteurs de risque et des symptômes, mais la mesure de la fonction pulmonaire ne montre pas (encore) de limitation du flux respiratoire. La détection précoce est importante, entre autres, parce qu’une prévalence accrue de maladies cardiovasculaires et de diabète ainsi qu’une mortalité plus élevée ont été démontrées chez les personnes atteintes de pré-BPCO ou de PRISm.4 De plus, il a été constaté que des modifications inflammatoires des voies respiratoires périphériques («small airways disease») apparaissent déjà à ce stade et que l’évolution vers une BPCO est probable.5
Des résultats spécifiques tels que la détection de pathologies à la TDM (emphysème) ou une réduction de la DLCO doivent être pris en compte afin de saisir l’opportunité d’une intervention précoce, par exemple la réduction des facteurs de risque favorisant la progression, selon l’intervenante. La classification n’a pas changé depuis le rapport GOLD 2024: la répartition en fonction de la fonction pulmonaire, des symptômes (mMRC et CAT) et des exacerbations dans les groupes A, B et E reste identique.1
Nouveaux aspects du traitement
Utilisation de CSI
Dans le groupe B ou E, le traitement pharmacologique initial consiste en des anticholinergiques à longue durée d’action (LAMA) et des agonistes bêta-2 à longue durée d’action (LABA). Le nombre d’exacerbations et d’éosinophiles sanguins (≥300/μl) sert d’orientation pour le recours à la trithérapie (ajout de corticostéroïdes inhalés, CSI). Les méta-analyses de plus de 60 études montrent un bénéfice lors du passage à une trithérapie inhalée en cas de >200 cellules/μl et d’exacerbations.6,7
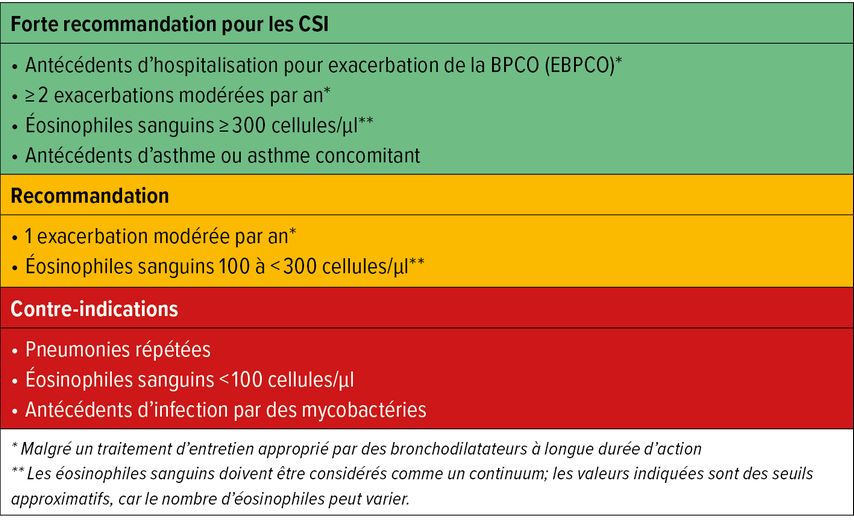
Parallèlement, on met en garde contre une utilisation excessive des CSI, raison pour laquelle les contre-indications doivent impérativement être prises en compte. La figure 1 présente les facteurs à prendre en compte lors de l’ajout de CSI. Il existe de plus en plus de preuves des effets négatifs des CSI, notamment sur le microbiote pulmonaire.1,8,9 J. Löffler-Ragg a cité dans ce contexte un travail de synthèse récent sur l’insuffisance surrénale due aux CSI: un risque accru existe notamment en cas d’utilisation de propionate de fluticasone, chez les personnes ayant un faible IMC ainsi qu’en cas de traitement par des inhibiteurs du cytochrome P450 3A4 comme le ritonavir.10
Fig. 1: Paramètres à prendre en compte lors de l’ajout de corticostéroïdes inhalés (CSI) aux bronchodilatateurs à longue durée d’action (modifiée selon Augusti A et al. 2018)8
Options de traitement par le dupilumab et l’ensifentrine
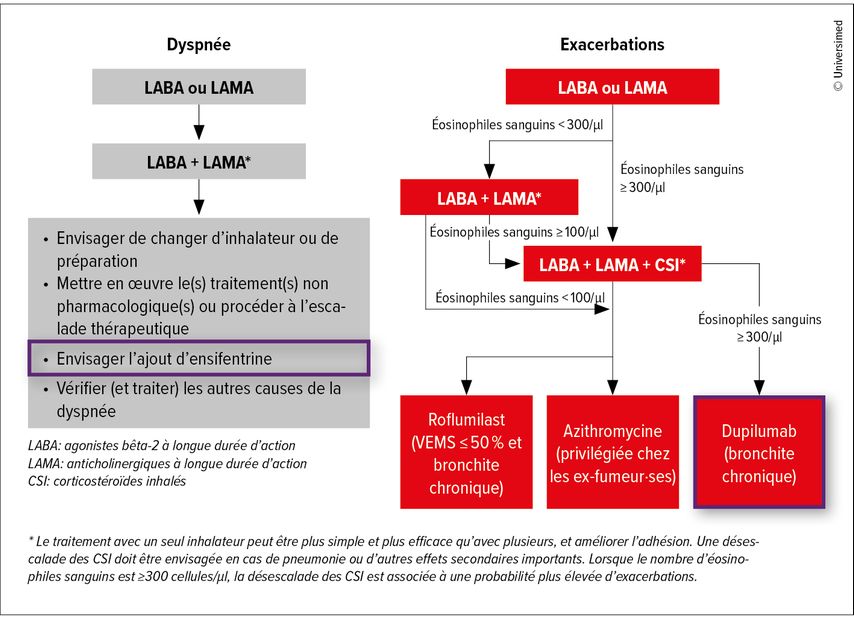
L’une des nouveautés du rapport GOLD 2025 concerne l’introduction du dupilumab et de l’ensifentrine au cours du traitement (Fig. 2). L’ensifentrine est un inhibiteur inhalé de la PDE3 et de la PDE4, qui a une action anti-inflammatoire et bronchodilatatrice ainsi qu’un effet positif sur la motilité ciliaire.11 Elle a été approuvée par la Food and Drug Administration (FDA) américaine en juin 2024, aucune demande d’autorisation n’a encore été déposée dans l’UE et en Suisse (dernières informations au 06/03/2025). Le rapport GOLD 2025 prévoit l’utilisation de l’ensifentrine en plus de l’association LABA/LAMA dans le traitement pharmacologique si la dyspnée persiste malgré la bithérapie.1 L’anticorps anti-récepteur de l’IL-4 dupilumab est proposé dans le traitement des exacerbations pour l’escalade thérapeutique si de nouvelles exacerbations surviennent malgré la trithérapie inhalée et si une inflammation de type 2 est détectée (éosinophiles sanguins ≥300μl). Il existe des données issues de deux études portant sur plus de 900 patient·es atteint·es de BPCO présentant une éosinophilie sanguine, qui documentent une réduction des exacerbations de plus de 30%.12,13
Fig. 2: Utilisation du dupilumab et de l’ensifentrine au cours du traitement (modifiée selon le rapport GOLD 2025)1
BPCO et risque cardiovasculaire
En cas de BPCO, la prévalence des maladies cardiovasculaires est en principe plus élevée. Les événements cardiovasculaires sont une cause fréquente de décès. Cependant, ils passent souvent inaperçus et ne sont donc pas traités. Les «Big 4» que sont l’hypertension artérielle, la maladie coronarienne, l’insuffisance cardiaque et l’arythmie cardiaque doivent donc être régulièrement évalués: «et ce, au repos, chez des patient·es cliniquement stables et non pas seulement en cas d’exacerbation de la BPCO», précise J. Löffler-Ragg. La recommandation du rapport GOLD 2025 est donc la suivante: l’ensemble des patient·es atteint·es de BPCO doivent être dépisté·es pour les maladies cardiovasculaires et recevoir un traitement conforme aux directives. L’exacerbation de la BPCO augmente le risque d’événement cardiovasculaire aigu et la mortalité, en particulier dans les 7 premiers jours suivant une exacerbation sévère; ce risque reste élevé jusqu’à 12 mois.1,14 Cela peut être dû à des facteurs de risque présents à la fois dans la BPCO et les maladies cardiovasculaires, comme l’inflammation systémique, l’altération des échanges gazeux dans les poumons et l’hyperinflation. La recommandation actuelle est de ne plus classer les exacerbations en fonction du lieu de traitement (ambulatoire par rapport à hospitalisation), mais d’inclure des paramètres tels que l’étiologie possible, l’inflammation systémique et la sévérité de l’insuffisance respiratoire – comme proposé initialement dans la Rome Proposal.1,15De plus, des algorithmes combinant des biomarqueurs, le statut clinique et les mécanismes physiopathologiques sont déjà disponibles pour faciliter la clarification des diagnostics différentiels possibles de l’exacerbation de la BPCO (notamment l’insuffisance cardiaque aiguë, l’embolie pulmonaire, la pneumonie) ou des comorbidités en phase aiguë.1,16
BPCO et hypertension pulmonaire
Le dernier rapport GOLD traite également du diagnostic de l’hypertension pulmonaire (HTP), définie par une pression artérielle pulmonaire moyenne >20mmHg. Il souligne que les deux maladies coexistent souvent. Les cinq groupes d’HTP peuvent se manifester dans la BPCO. Environ 25 à 30% des patient·es atteint·es de BPCO présentent une forme légère, et environ 5% développent une HTP sévère (résistances vasculaires pulmonaires [RVP] >5 unités Wood [UW]). Dans l’HTP sévère, un phénotype pulmonaire-vasculaire spécifique a été identifié, associé à une limitation modérée du flux respiratoire, à une hypercapnie nulle ou légère, mais à une limitation marquée de la DLCO (<45%). Les patient·es atteint·es de BPCO doivent être adressé·es à un centre spécialisé.1 Une étude de registre donne les premières indications selon lesquelles le traitement par des inhibiteurs de la PDE5 pourrait apporter un avantage en termes de survie.17
Mesures non pharmacologiques et climat
Outre les médicaments, les mesures non pharmacologiques jouent un rôle décisif dans la prise en charge de la BPCO. Il s’agit notamment du sevrage tabagique, de la réhabilitation respiratoire, de la ventilation non invasive et des vaccinations, dont l’effet positif sur la mortalité a été démontré. La vaccination contre le VRS a désormais le niveau de preuve A dans le rapport GOLD et il y a des mises à jour pour les vaccins contre les pneumocoques et la grippe. Le changement climatique a également un impact important sur les patient·es atteint·es de BPCO, c’est pourquoi un chapitre a été ajouté avec des recommandations mises à jour.1
Des études de population menées en Angleterre ont mis en évidence un risque accru de mortalité chez les patient·es après une exposition à la chaleur ou au froid, ainsi qu’un risque accru d’exacerbation en cas de températures extérieures très élevées ou très basses. Le compte-rendu recommande aux patient·es atteint·es de BPCO de maintenir la température de leur chambre à coucher au-dessus de 18°C par temps froid et, si possible, en dessous de 24°C en cas de vague de chaleur, conformément aux recommandations de l’OMS.1
Les bouchons muqueux, une nouvelle approche thérapeutique
La production de mucus dans la BPCO est un domaine de recherche très prometteur. Des données d’études récentes montrent que 30% des patient·es atteint·es de BPCO présentent des bouchons muqueux dans les poumons, même en l’absence d’expectorations subjectives, ce qui est associé à un pronostic défavorable en raison d’une réduction de la ventilation accompagnée d’hypoxémie, d’une diminution de la fonction pulmonaire et des performances respiratoires.18
Les connaissances acquises par la recherche sur la formation et la consistance des bouchons muqueux pourraient jouer un rôle important dans les approches thérapeutiques visant à influencer la sécrétion de mucus.19 Une autre approche intéressante est la modulation ciblée de la cascade inflammatoire, en particulier de l’interleukine (IL-)13, qui induit une hyperplasie des cellules caliciformes.
Utilisation de médicaments biologiques
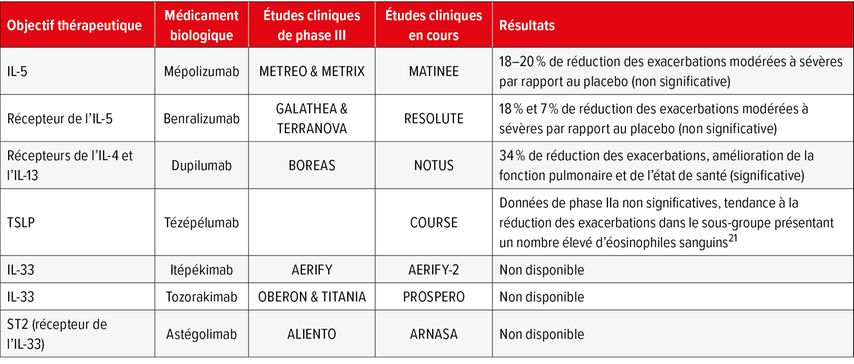
Dans le traitement de l’asthme sévère avec inflammation de type 2, les anticorps monoclonaux marquent des points en réduisant les exacerbations et en améliorant la fonction pulmonaire. Il existe également des cibles appropriées aux médicaments biologiques dans la BPCO (Tab.1). Des études antérieures portant sur les anticorps anti-IL-5 (mépolizumab, benralizumab) n’ont pas montré de résultats significatifs, mais ont bien mis en évidence un bénéfice potentiel dans les analyses de sous-groupes. Des données d’études significatives dans la BPCO avec inflammation de type 2 sont disponibles pour le dupilumab, comme mentionné précédemment. Le ciblage d’alarmines, telles que la TSLP («thymic stromal lymphopoietin») et l’IL-33, pour lequel aucun résultat d’études de phase III n’est disponible à ce jour, est également intéressant.
Tab. 1: Cibles thérapeutiques possibles pour la biothérapie de la BPCO et études cliniques en cours (modifié selon Kersul AL, Cosio BG 2024)24
La publication est attendue avec les résultats de l’étude de phase III complémentaire sur le mépolizumab (MATINEE) de conception adaptée, les études antérieures METREO et METRIX n’ayant pas atteint leur critère d’évaluation. L’étude MATINEE a révélé que le traitement chez les patient·es atteint·es de BPCO présentant un phénotype éosinophile réduisait de manière significative les exacerbations.20
Les résultats d’une étude de phase IIa portant sur l’anticorps anti-TSLP tézépélumab ont été récemment publiés: des patient·es atteint·es de BPCO présentant des exacerbations antérieures malgré une trithérapie inhalée ont reçu du tézépélumab à 420mg SC toutes les 4 semaines ou un placebo.21 Ces résultats n’étaient certes pas significatifs en ce qui concerne la réduction des exacerbations, mais l’étude a pu montrer une réduction chez les patient·es présentant un nombre élevé d’éosinophiles sanguins à la référence.
D’autres grandes études de preuves sont encore nécessaires concernant le large éventail de biothérapies, selon J. Löffler-Ragg. Lommatzsch et al. ont publié des données prometteuses sur l’utilisation de différents médicaments biologiques pour réduire les exacerbations chez les patient·es souffrant d’asthme et de BPCO. Les biothérapies ont permis de réduire les exacerbations, d’améliorer le contrôle clinique et ont parfois eu des effets sur la fonction pulmonaire.22
Les «treatable traits» dans la BPCO
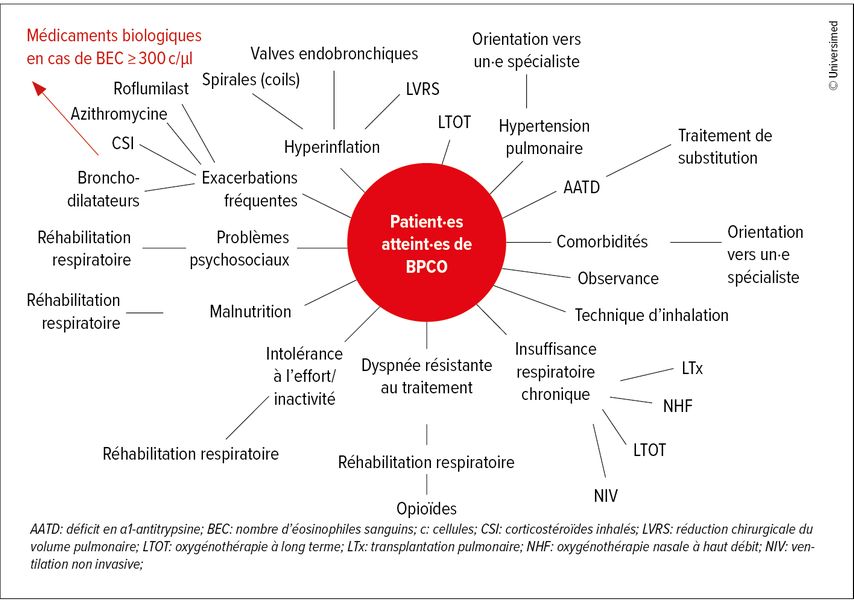
La Figure 3 indique les «treatable traits»23, dont il faut tenir compte en cas de BPCO sévère. «Nous devons examiner beaucoup de points: le tableau clinique, la fonction pulmonaire, les biomarqueurs et l’imagerie, entre autres, le déficit en alpha-1-antitrypsine (AAT) et les options en cas d’hyperinflation. En outre, nous devons vérifier si la dyspnée ne s’accompagne pas de problèmes psychosociaux, si le statut de réhabilitation respiratoire et la technique d’inhalation sont adaptés», a conclu J. Löffler-Ragg. Si, malgré toutes ces mesures, certain·es patient·es continuent de souffrir d’exacerbations fréquentes, la trithérapie inhalée est utilisée ou, en cas de phénotype bronchitique, le roflumilast ou l’azithromycine doit également être envisagé·e. Outre cette escalade thérapeutique, les médicaments biologiques constituent une alternative.
Fig.3: Aperçu des «treatable traits» en cas de BPCO avancée avec les options thérapeutiques, y compris les médicaments biologiques, pour un sous-groupe très sélectionné (modifiée selon van Dijk M et al. 2020)23
Résumé
Le traitement de la BPCO est en train de changer. Alors qu’un traitement purement symptomatique dominait auparavant, des approches personnalisées se développent de plus en plus, intégrant l’étiologie, les biomarqueurs, le phénotypage clinique et radiologique pour concevoir des schémas thérapeutiques multimodaux. Les principales recommandations sont les suivantes:
-
Détection et prévention précoces: la détection précoce de la BPCO et du PRISm avec réduction des facteurs de risque peut prévenir la progression de la maladie.
-
Examen cardiovasculaire régulier, y compris l’HTP, pour tous les degrés de sévérité de la BPCO
-
Prise en charge multimodale: combinaison de stratégies pharmacologiques et non pharmacologiques
-
Optimisation du traitement pharmacologique: de nouveaux médicaments comme l’ensifentrine et le dupilumab ou d’autres médicaments biologiques élargiront à l’avenir l’éventail thérapeutique pour des phénotypes sélectionnés.
-
Médecine proactive: le passage d’une stratégie thérapeutique réactive à proactive améliore le pronostic à long terme.
Source:
12e Pneumo Aktuell, 25 janvier 2025, à Vienne
Littérature:
1 Global Initiative for Chronic Obstructive Lung Disease (GOLD): Global strategy for prevention, diagnosis and management of COPD: 2025 Report. https://goldcopd.org/2025-gold-report/ ; dernier accés 30.1.2025 2 Global Initiative for Asthma: GINA Main Report 2024. https://ginasthma.org/2024-report/ ; dernier accés 30.1.2025 3Office fédérale de la santé publique OFSP: Affections respiratoires chroniques. https://www.bag.admin.ch/bag/fr/home/krankheiten/krankheiten-im-ueberblick/chronische-atemwegserkrankungen.html ; dernier accés 24.4.20254 Wijnant SRA et al.: Eur Respir J 2020; 55: 1901217 5 Tanabe N: Am J Respir Crit Care Med 2024; 209: 619-21 6 Chen H et al.: Chest 2023; 163: 100-14 7 Quint JK et al.: NPJ Prim Care Respir Med 2023; 33: 27 8 Augusti A et al.: Eur Respir J 2018; 52: 1801219 9 Lea S et al.: Eur Respir Rev 2023; 32: 230084 10 Beuschlein F et al.: Eur J Endocrinol 2024; 190: G25-G51 11 Anzueto A et al.: Am J Respir Crit Care Med 2023; 208: 406-16 12 Bhatt SP et al.: N Engl J Med 2023; 389: 205-14 13Bhatt SP et al.: N Engl J Med 2024; 390: 2274-83 14 Graul EL et al.: Am J Respir Crit Care Med 2024; 209: 960-72 15 Celli BR et al.: Am J Respir Crit Care Med 2021; 204: 1251-8 16 Celli BR et al.: Am J Respir Crit Care Med 2023; 207: 1134-44 17 Tello K et al.: Chest 2025; 167: 224-40 18 Mettler SK et al.: Chest 2024; 166: 1010-9 19 Arima M et al.: Allergol Int 2024; 73: 362-74 20 Communiqué de presse de GSK: www.gsk.com/media/11545/matinee-press-release-060924.pdf ; dernier accés 4.2.2025 21 Singh D et al.: Lancet Respir Med 2025; 13: 47-58 22Lommatzsch M et al.: Respiration 2023; 102: 986-90 23 van Dijk M et al.: ERJ Open Res 2020; 6: 00322-2019 24 Kersul AL, Cosio BG: Open Respir Arch 2024; 6: 100306
Das könnte Sie auch interessieren:
Les inhibiteurs de CDK4/6 mis en évidence
Le San Antonio Breast Cancer Symposium (SABCS) n’est généralement pas l’endroit où sont présentées des études de grande envergure venant modifier la pratique. Cette année encore, l’ ...
Optimisation du traitement pour les patient·es âgé·es et fragiles
L’étude GEM2017FIT a examiné des schémas d’induction, de consolidation et d’entretien visant à améliorer le traitement des patient·es âgé·es en bonne condition physique atteint·es de ...
Néphrite lupique: détection en temps voulu et traitement adéquat
La néphrite lupique est l’une des principales manifestations organiques du lupus érythémateux systémique, car elle contribue de manière décisive à la morbidité et à la mortalité de la ...