BIA-ALCL – Implantatoberflächen, Diagnosestellung, Therapie – worauf es ankommt
Autoren:
Prof. Dr. med. Jan A. Plock1*
Prof. Dr. med. Rainer Grobholz2
Dr. med. Stefan Spreitzer2
Assoz.-Prof. PD Dr. med. David B. Lumenta3*
1 Klinik für Plastische Chirurgie und Handchirurgie, Kantonsspital Aarau
E-Mail: jan.plock@ksa.ch
2 Institut für Pathologie, Kantonsspital Aarau
3 Klinische Abteilung für Plastische, Ästhetische und Rekonstruktive Chirurgie, Universitätsklinik für Chirurgie, Medizinische Universität Graz
E-Mail: david.lumenta@medunigraz.at
* Korrespondierende Autoren
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Brustimplantate können in seltenen Fällen mit der Entstehung des anaplastischen grosszelligen Lymphoms assoziiert sein. Die Ätiologie ist bislang noch nicht gänzlich geklärt, wenngleich das Brustimplantat-assoziierte anaplastische grosszellige Lymphom (BIA-ALCL) bereits 1997 erstmals beschrieben wurde.
Beim anaplastischen grosszelligen Lymphom, das der Gruppe der Non-Hodgkin-Lymphome angehört, handelt es sich um eine spezielle Form des T-Zell-Lymphoms, das sich im Unterschied zu systemischen T-Zell-Lymphomen wie ein indolentes Lymphom verhält. Es kann sich als Spätserom im Implantatlager sowie als solider Tumor mit oder ohne Serom manifestieren und sowohl nach einer Brustrekonstruktion mit Implantaten nach Mammakarzinom als auch nach Augmentation auftreten. Gemäss der Datenlage gibt es derzeit keinen Unterschied in der Häufigkeit und die Fallverteilung scheint unabhängig von rekonstruktiven und ästhetischen Indikationen zu sein.
Wenngleich die U.S. Food and Drug Administration (FDA) 2011 bestätigte, dass Brustimplantate als Auslöser für diese neue Tumorentität verantwortlich sind, konnte die Pathogenese noch immer nicht eindeutig analysiert werden.1 Die Krankheitsdefinition ist offiziell seit 2016 in der WHO-Klassifizierung zu finden.2
Nicht vollständig geklärte Pathogenese
Definitionsgemäss handelt es sich um periphere Non-Hodgkin-Lymphome (CD30-positiv, ALK-negativ). Bislang konnte keine eindeutige Assoziation von BIA-ALCL mit dem Mikrobiom der Brust gefunden werden. Eine seltene Keimart, welche zuvor in Australien damit in Zusammenhang gebracht wurde, hat sich nicht als Ursache bestätigen lassen. Weitere derzeit untersuchte Krankheitshypothesen sind eine Allergen-assoziierte Karzinogenese, Virus-getriggerte Stimulation sowie chronische Traumata in oder in der Umgebung der Implantathöhle.3
Nach derzeitigem Wissensstand geht man davon aus, dass eher texturierte Implantate mit der Entstehung eines BIA-ALCL vergesellschaftet sind, sodass Texturierung und möglicherweise die Herstellungsart bei der Entstehung eines BIA-ALCL eine entscheidende Rolle spielen. Das BIA-ALCL tritt frühestens 1Jahr nach der Implantation auf, die mittlere Implantatverweildauer liegt bei 8–10 Jahren.4 Es empfiehlt sich, BIA-ALCL als Differenzialdiagnose in Erwägung zu ziehen, wenn mindestens 1Jahr nach Einsetzen der Implantate ein Serom auftritt, ohne dass andere Faktoren wie Infektion oder direktes Trauma eine Rolle gespielt haben. Eine unspezifische Schwellung, die plötzlich auftritt, kann auf die Erkrankung hindeuten. Beim BIA-ALCL spielt die Verweildauer der Implantate eine Rolle, während das Alter der Patientin keinen hinweisenden Stellenwert hat.3,4
Klinischer Hinweis und interventionelle Bildgebung
Das BIA-ALCL äussert sich in Form einer optisch erkennbaren Schwellung oder einer Asymmetrie. Des Weiteren können Schmerzen bestehen, Knoten oder Veränderungen der Haut, wie z.B. Rötungen aufgrund einer Inflammation, erkennbar sein. Da die Mammografie in Bezug auf die Erkrankung keine Rolle spielt, hat sich die ultraschallgezielte Feinnadelaspiration als unverzichtbares Diagnosetool etabliert.
Zytologische Aufarbeitung des Punktats
Aus dem punktierten Serom (mindestens 50ml) sollten eine Zytologie, eine Flow-Zytometrie und eine mikrobiologische Untersuchung (Zusatzdiagnostik) veranlasst werden. Der Verdacht auf ein BIA-ALCL erhärtet sich, wenn 3 Befunde vorliegen: CD30-positive Zellen (Immunhistologie), zelluläre Atypie (Mikroskopie) und T-Zell-Klonalität (Flowzytometrie). Das CD30-Oberflächenprotein aus der Gruppe der TNF-Rezeptoren ist in der Regel bei einem benignen periprothetischen Serom nicht nachweisbar. Eine zusätzliche MRT ist bei unklaren Fällen neben der ultraschallgezielten Punktion ebenfalls empfehlenswert (Kapselreaktion). Bei soliden Tumoren kann eine radiologisch gesteuerte Stanzbiopsie zur Diagnostik herangezogen werden.5, 6
Die pathologische Aufarbeitung ist ein Kernbestandteil und wichtig, um die weitere Therapie zu planen. Ist die Diagnose bereits durch Punktion eindeutig, sollte zum Staging eine PET/CT erfolgen, um festzustellen, ob das Lymphom lokal beschränkt auf die Kapsel ist oder sich weiter ausgebreitet hat. Diese Untersuchung dient nicht nur als chirurgische «Roadmap», sondern hilft auch, die weiteren Therapiemodalitäten nach diesem Erstdiagnosestadium auszurichten.
Multimodales Therapiekonzept
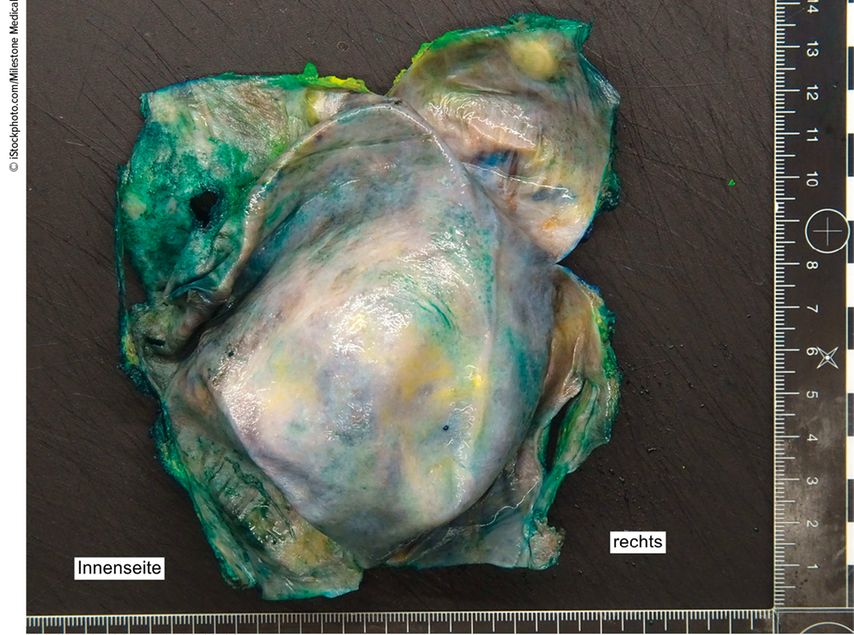
Aufgrund der Komplexität der Erkrankung sollte die Therapie interdisziplinär in einem Referenzzentrum mit einem Tumorboard mit Fachärzten der plastischen Chirurgie, Hämatoonkologen, Strahlentherapeuten und Pathologen abgestimmt werden. Aus chirurgischer Sicht ist grundsätzlich eine En-bloc-Resektion indiziert. Diese umfasst eine vollständige Entfernung der Kapsel inklusive Implantat sowie angrenzender Tumormasse und verdächtiger Lymphknoten.
Die 5-Jahres-Überlebensrate ist nach vollständiger chirurgischer En-bloc-Resektion bei lokal beschränkter Ausbreitung mit 91% beschrieben und hat eine bessere Prognose gegenüber allen anderen Behandlungsmodalitäten. Wichtig an dieser Stelle zu erwähnen ist, dass dies nur für die En-bloc-Resektion gilt, das Übriglassen von Tumorresten oder befallenen Lymphknoten verschlechtert die Prognose und erfordert den Einsatz von zusätzlichen Therapiemodalitäten.7 In 2–4% der publizierten Fälle wurde ein beidseitiges Auftreten beschrieben, sodass bei entsprechender Klinik die kontralaterale Seite mitbehandelt werden sollte. Da BIA-ALCL die Kapsel und nicht das Brustgewebe befällt, ist eine Mastektomie nicht indiziert.
Gegebenenfalls sind je nach Ausbreitung postoperativ eine Nachbestrahlung der Brust oder eine Systemtherapie angezeigt. Die radikale Entfernung im frühen Stadium ist nach bisheriger Datenlage kurativ. Nur bei disseminierter Erkrankung oder Inoperabilität sollte eine Chemotherapie beziehungsweise eine Bestrahlung zusätzlich durchgeführt werden, die Daten hierfür sind limitiert.8
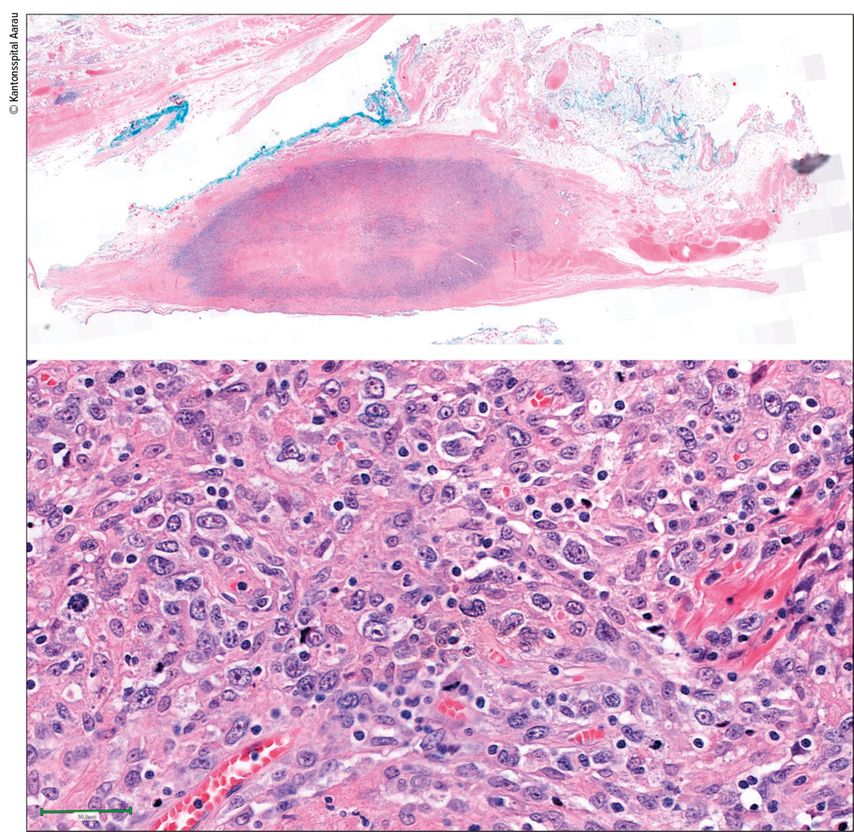
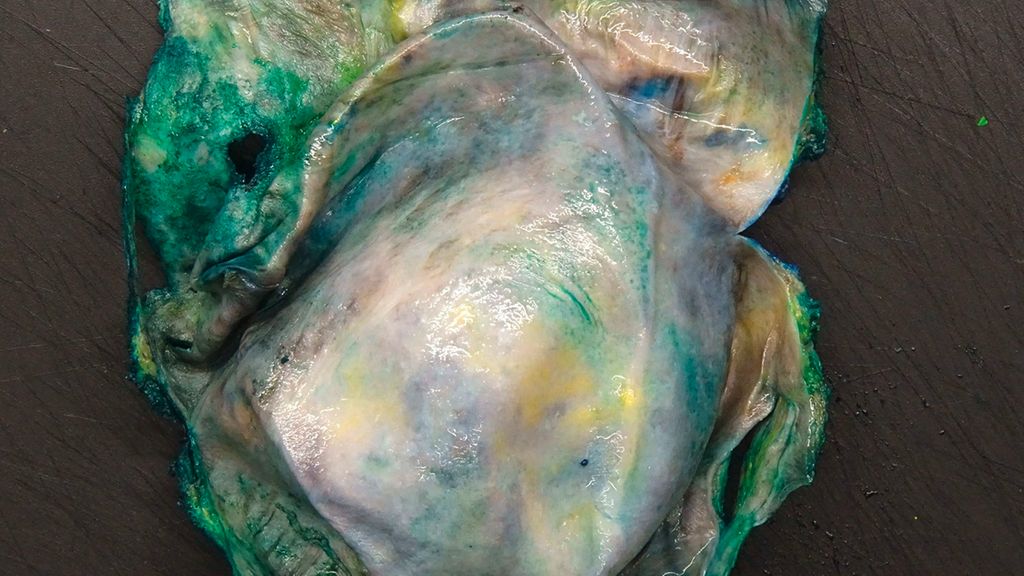
Abb. 2: HE-Präparat eines 12mm durchmessenden, bis in das Fettgewebe reichenden Infiltrats eines Brustimplantat-assoziierten anaplastischen Grosszelllymphoms, ALK-negativ
Aufklärung bei Verwendung von Brustimplantaten
Bei Durchführung von Operationen, bei denen Brustimplantate zum Einsatz kommen, sollten Patientinnen im Aufklärungsgespräch auch über das Risiko für eine Erkrankung an BIA-ALCL informiert werden.
Hersteller-bezogene erhöhte Inzidenzraten haben bereits zu einem Marktrückzug eines führenden Unternehmens geführt. In Frankreich wurde durch die Gesundheitsbehörden ein Verbot für die Verwendung von Implantaten bestimmter Hersteller erlassen.9 Die Schweizer Fachgesellschaft Swiss Plastic Surgery empfiehlt aufgrund des aktuellen Wissensstandes, keine Entfernung von texturierten Implantaten oder einen Implantatwechsel vorzunehmen. Falls die klinische Situation es zulässt, wird aber empfohlen, zum jetzigen Zeitpunkt glattwandige Implantate den texturierten Implantaten vorzuziehen. Gleichzeitig müssen in der Schweiz alle neuen BIA-ALCL-Fälle an Swissmedic, das Brustregister der Fachgesellschaft SGPRAEC und das Weltregister für BIA-ALCL gemeldet werden.10
Vor dem Hintergrund der Seltenheit dieser Erkrankung mit jährlich 0,35–3 pro 1 Million Patientinnen lässt sich keine Empfehlung für eine prophylaktische Entfernung der Implantate und der Implantatkapsel ableiten. Wichtig ist, umfassend darüber aufzuklären und eine plötzlich auftretende Flüssigkeitsansammlung, die frühestens nach 1 Jahr in der Umgebung eines Brustimplantats unvermittelt auftritt, mit dieser Erkrankung in Verbindung zu bringen und dies entsprechend diagnostisch abzuklären. Für die Nachsorge bei inliegenden Brustimplantaten, wo sich auch die FDA den europäischen Empfehlungen angenähert hat, wird eine jährliche Untersuchung bei einem Facharzt für plastische Chirurgie und die Kontrolle per Ultraschall empfohlen.11
Literatur:
1 Eaves F, Nahai F.: Anaplastic large cell lymphoma and breast implants: FDA report. Aesthetic Surg J 2011; 31: 467-8 2 Swerdlow SH et al.: The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood 2016; 127: 2375-90 3 DeCoster RC et al.: Breast implant-associated anaplastic large cell lymphoma: An evidence-based systematic review. Ann Surg 2021; 273(3): 449-58 4 Ebner PJ et al.: Breast implant-associated anaplastic large cell lymphoma, a systematic review and in-depth evaluation of the current understanding. J Surg Oncol 2019; 120(4): 573-7 5 Clemens MW et al.: 2019 NCCN Consensus guidelines on the diagnosis and treatment of breast implant-associated anaplastic large cell lymphoma (BIA-ALCL). Aesthet Surg J 2019; 39(Suppl_1): S3-S13 6 Flores T et al.: BIA-ALCL – was tun bei Verdacht? JATROS Dermatologie & Plastische Chirurgie 2020; 1: 26-29 7 Clemens MW et al.: Complete surgical excision is essential for the management of patients with breast implant-associated anaplastic large-cell lymphoma. J Clin Oncol 2016; 34: 160-8 8 Mehta-Shah N et al.: How I treat breast implant-associated anaplastic large cell lymphoma. Blood 2018; 132(18): 1889-98 9 ANSM: Dossiers thématiques. Décision de retrait du marché en avril 2019 de certains implants mammaires macrotexturés. https://www.ansm.sante.fr/content/download/158907/2083221/version/1/file/DPS_IMT_04042019.pdf [last accsessed 24.11.2021] 10 Swiss Plastic Surgery News 40, 2018. https://plasticsurgery.ch/fileadmin/user_upload/plasticsurgery/public/dokumente/news_40-2018-3_D.pdf [last accsessed 24.11.2021] 11 Bundesinstitut für Arzneimittel und Medizinprodukte: Möglicher Zusammenhang zwischen Brustimplantaten und der Entstehung eines anaplastischen großzelligen Lymphoms (ALCL). https://www.bfarm.de/SharedDocs/Risikoinformationen/Medizinprodukte/DE/Brustimplantate_ALCL_FDA.html [last accsessed 24.11.2021]
Das könnte Sie auch interessieren:
Diabetes und ästhetische Behandlungen
Diabetes ist mit einer Prävalenz von über 10% eine der häufigsten Erkrankungen und sollte daher auch bei ästhetischen Leistungen beachtet werden. Die Mehrheit unserer ästhetischen ...
Aktuelle Versorgungssituation von trans Männern
Die Versorgung von trans Personen ist in Österreich auf wenige Kliniken und Fachabteilungen beschränkt. Noch immer bestehen Ressentiments und die Patientengruppe wird in ...
Funktionell-ästhetische Nagelchirurgie
Die Entwicklung der Nagelchirurgie ist im Vergleich zu anderen chirurgischen Disziplinen noch wenig weit fortgeschritten. Dennoch stehen verschiedene Methoden sowohl zur Diagnosestellung ...