Was macht die Maus im Sprunggelenk?
Autor:
Dr. med. Bernhard Speth
Leitender Arzt Kinderorthopädie
Universitäts-Kinderspital beider Basel / Kantonsspital Aarau
E-Mail: bernhard.speth@ukbb.ch
Schmerzen am Sprunggelenk bei Kindern und Jugendlichen sind nicht immer nur harmlose Wachstumsschmerzen. Auch der Erwachsenenorthopäde sollte stets an die Osteochondrosis dissecans als mögliche Ursache der Beschwerden denken.
Keypoints
-
Die primäre Behandlung der juvenilen Osteochondrosis dissecans ist meist konservativ.
-
Die optimale chirurgische Behandlung hängt von Ursache, Grösse und Morphologie der Läsion sowie vom Vorhandensein und von der Fixierbarkeit eines freien Fragments ab.
-
Gelenkinstabilitäten sind ein wichtiger Faktor bei der Entstehung der OCDT.
-
Stabile Gelenke begünstigen möglicherweise die Ausheilung. Daher sollte bei der Therapieplanung die Indikation für eine operative Bandstabilisation grundsätzlich überprüft werden.
Definition, Entstehungsfaktoren, Eigenschaften
Die Osteochondrosis dissecans des Talus (OCDT) ist eine Erkrankung des subchondralen Knochens. In ihrer chronischen bzw. fortgeschrittenen Form ist auch die darüberliegende Gelenkfläche mitbetroffen.
Es wurde viel über die Entstehung dieser Erkrankung diskutiert. Die genaue Ätiologie ist aber bislang nicht bekannt. Wahrscheinlich handelt es um ein multifaktoriell bedingtes Problem. Mögliche Ursachen sind Traumata, wiederholte Mikrotraumen sowie vaskuläre oder metabolische Störungen.
In etwa 2/3 der Fälle ist die OCDT Folge eines traumatischen Ereignisses. Sie kann aber auch als Zufallsbefund auftreten, ohne dass sie Symptome verursacht.10 Häufig sind OCDT mit einer Sprunggelenksinstabilität,2 einem Malalignment im Rückfuss, subtalaren Koalitionen und mit erhöhtem BMI assoziiert.6 Neben diesen Faktoren scheinen auch Veränderungen des Knochenstoffwechsels eine Rolle zu spielen. So berichten mehrere Arbeiten über eine hohe Prävalenz von Vitamin-D-Mangel bei Patienten mit osteochondralen Läsionen.3,8,9 Die in diesen Studien festgestellten Zusammenhänge implizieren zwar keine Kausalität, sollten aber im Rahmen der Massnahmen zur Behandlung dieser Verletzungen berücksichtigt werden.
Es wird angenommen, dass einzelne oder repetitive Traumatisierungen zu subchondralen Mikrofrakturen und somit zu Verletzungen von Gefässkanälen führen. Die Durchblutungsstörung führt schliesslich zur Wachstumsstörung und Nekrose. Weiter wird angenommen, dass diese Läsionen zunächst im Talus eingebettet sind und durch fibröses Gewebe am Ort gehalten werden. Ein isoliertes Trauma oder wiederholte Mikrotraumen (z.B. repetitive Stossbelastungen, Gelenkinstabilitäten etc.) können diese Verbindung destabilisieren und einen symptomatischen Prozess auslösen. In der äussersten Form löst sich ein Dissekat als freie «Gelenkmaus» und disloziert in das Gelenk.
Innerhalb der pädiatrischen Population ist die Prävalenz der OCDT bei älteren Kindern bzw. Teenagern höher als bei den jüngeren Kindern. So konnte gezeigt werden, dass es in der Gruppe der 12- bis 19-Jährigen etwa 5-mal mehr Fälle gibt als in der Gruppe der 6- bis 11-Jährigen.7
Die Mehrheit der Läsionen (71,8%) ist am medialen Talus im posterioren Drittel lokalisiert. Ein geringerer Prozentsatz befindet sich am lateralen Rand des Talus (22,4%). Nur ein kleiner Prozentsatz (3,5%) sind zentrale und noch seltener tibial gelegene Läsionen.7
Klinik und Diagnostik
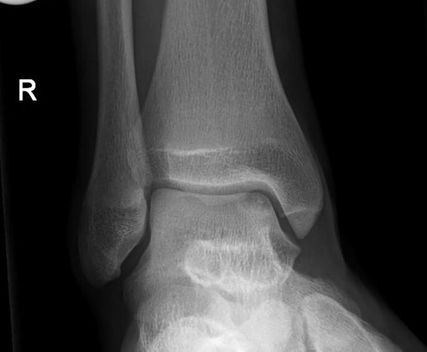
Abb. 1: 15-jähriger Junge mit belastungsabhängigen Schmerzen am Innenknöchel; konventionell radiologisch zeigt sich eine OCDT der medialen Talusschulter
Oft stellen sich betroffene Patienten mehrere Monate nach einem Trauma mit belastungsabhängigen Schmerzen im Sprunggelenk vor. Schwellungen, Bewegungseinschränkungen, subjektive Instabilität oder wiederholte Distorsionen sind weitere mögliche klinische Anzeichen für das Vorliegen einer OCDT. Ein Knacken, Klicken oder ein Blockadegefühl können Zeichen für eine fortgeschrittene Knorpelläsion oder einen freien Gelenkkörper sein. In der klinischen Untersuchung lassen sich oftmals Schmerzen durch kräftige Palpation der Talusrolle bei voller Plantarflexion des Fusses auslösen.
In der konventionellen Röntgenuntersuchung sind in der Ap-Projektion häufig eine subchondrale Aufhellung oder eine perifokale Sklerose, die das osteochondrale Fragment abgrenzt, zu sehen (Abb. 1). Die weit verbreitete röntgenologische Einteilung nach Berndt und Harty unterscheidet 4 Typen (Tab. 1).1
Die Diagnose der OCDT anhand konventioneller Röntgenaufnahmen kann schwierig sein, da bis zu 41% der OCDT auf den Aufnahmen übersehen werden.11 Im Vergleich dazu hat das MRI eine deutlich höhere Sensitivität von 92%.5 Im MRI können nebst der genauen Lokalisation auch das Ausmass, das subchondrale Ödem und die Beschaffenheit des Gelenkknorpels besser beurteilt werden. Diese Beurteilung ist nebst der klinischen Symptomatik massgebend für den Entscheid über die Therapie.
Therapie
Die Behandlung der OCDT wird kontrovers diskutiert. Aufgrund des höheren Heilungspotenzials wird bei Kindern, soweit das möglich ist, die nichtoperative Behandlung als Therapie der Wahl empfohlen. Symptomatische, nicht dislozierte osteochondrale Läsionen können bei Kindern und Jugendlichen oft konservativ behandelt werden, während eine solche Behandlung bei Erwachsenen weniger erfolgreich ist. Innerhalb der Gruppe der Kinder und Jugendlichen haben Kinder mit offenen Wachstumsfugen ein besseres Heilungspotenzial und damit eine insgesamt bessere Prognose als Jugendliche mit bereits geschlossenen Fugen.
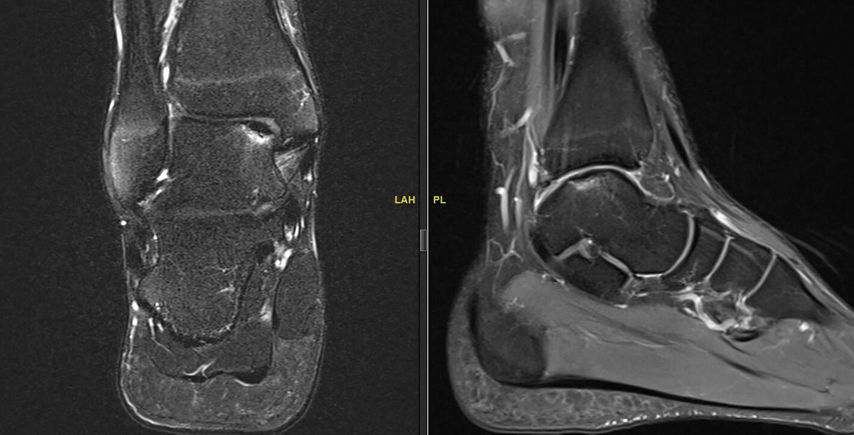
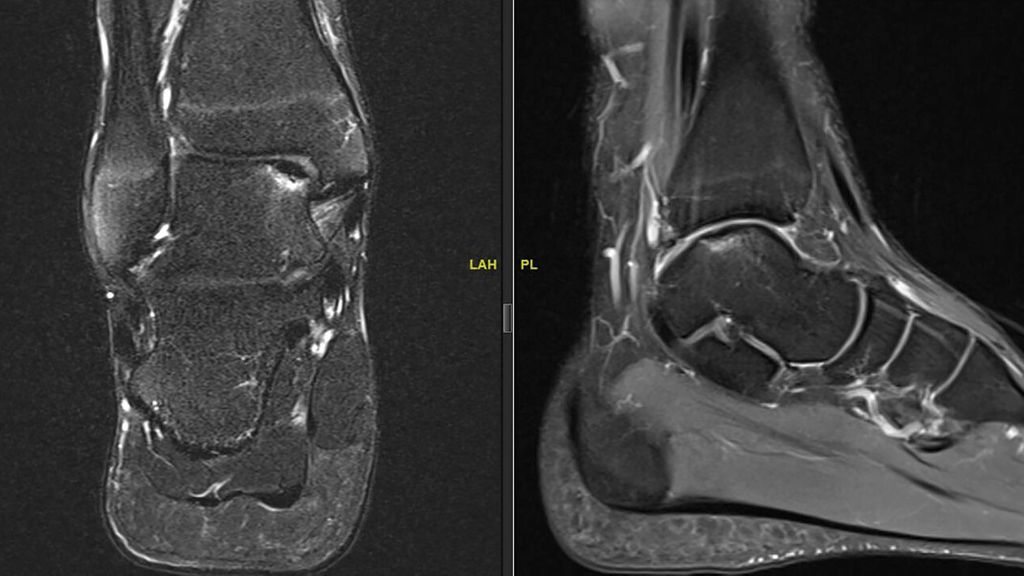
Abb. 2: OCDT mit partiell losgelöstem Fragment mit perifokalem subchondralem Ödem und intaktem Gelenkknorpel, Stadium II nach Berndt et Harty
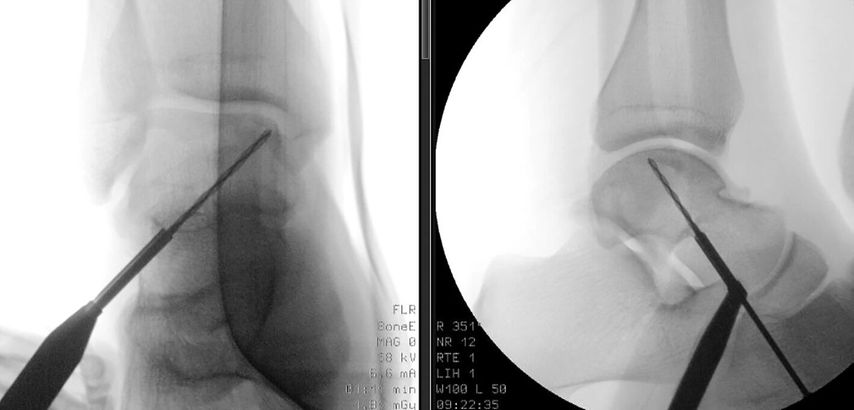
Abb. 3: Retrogrades Anbohren einer OCDT Stadium II; die Navigation des Bohrers erfolgt unter Bildwandlerkontrolle
In unserer Klinik hat sich folgender Behandlungsalgorithmus etabliert:
Asymptomatische Läsionen mit intakter Gelenkfläche bedürfen keiner besonderen Behandlung, sollten jedoch beobachtet werden.
Für symptomatische Typ-I-Läsionen mit intaktem Knorpel wird eine Immobilisation von 4–8 Wochen empfohlen. Die Ruhigstellung im zirkulären Unterschenkelgips erzwingt gewissermassen bei Kindern und Jugendlichen eine optimale Compliance. Für mindestens 3 Monate sollte von sportlichen Tätigkeiten abgesehen werden.
Bei symptomatischen Patienten mit höhergradigen, instabilen Läsionen oder bei ausbleibender klinischer oder radiologischer Verbesserung trotz konservativer Therapie sind operative Massnahmen in Erwägung zu ziehen.
Bei intakter Gelenkfläche und stabilem Defekt wird eine retrograde Anbohrung empfohlen. Grössere Läsionen sollten arthroskopisch beurteilt und wenn möglich refixiert werden. Der Vorteil der Refixierung eines grossen Fragments ist, dass die natürliche Kongruenz der Gelenkfläche wiederhergestellt wird. Voraussetzung hierfür ist ein ausreichend grosses Fragment mit angemessener Dicke des Knorpels sowie des anhaftenden subchondralen Knochens. Ist die Refixierung nicht möglich, erfolgt ein Débridement mit Mikrofrakturierung.
Da Gelenkstabilität einen wichtigen Faktor bei der Entstehung der OCDT darstellt und stabile Gelenke möglicherweise die Ausheilung begünstigen, sollte bei der Therapieplanung die Indikation für eine operative Bandstabilisation grundsätzlich überprüft werden.4
Literatur:
1 Berndt AL, Harty M: Transchondral fractures (osteochondritis dissecans) of the talus. J Bone Joint Surg Am 1959; 41-A:988-1020 2 DiGiovanni BF et al.: Associated injuries found in chronic lateral ankle instability. Foot Ankle Int 200; 21(10): 809-15 3 Fraissler L et al.: Vitamin D deficiency in patients with idiopathic and traumatic osteochondritis dissecans of the talus. Foot Ankle Int 201); 40(11): 1309-18 4 Hadeed MM et al.: Predictors of osteochondral lesions of the talus in patients undergoing Broström-Gould ankle ligament reconstruction. J Foot Ankle Surg 2020; 59(1): 21-6 5 Heywood CS et al.: Correlation of magnetic resonance imaging to arthroscopic findings of stability in juvenile osteochondritis dissecans. Arthroscopy 2011; 27(2): 194-9 6 Kessler JI et al.: Childhood obesity is associated with osteochondritis dissecans of the knee, ankle, and elbow in children and adolescents. J Pediatr Orthop 2018; 38(5): e296-9 7 Kessler JI et al.: Osteochondritis dissecans of the ankle in children and adolescents: Demographics and epidemiology. Am J Sports Med 2014; 42(9): 2165-71 8 Maier GS et al.: Vitamin D deficiency: The missing etiological factor in the development of juvenile osteochondrosis dissecans? J Pediatr Orthop 2019; 39(1): 51-4 9 Oberti V et al.: Prevalence of hypovitaminosis D in patients with juvenile osteochondritis dissecans. Rev Esp Cir Ortop Traumatol (Engl Ed) 2021; 65(2): 132-7 10 Pallamar M et al.: Surgical treatment of atraumatic osteochondrosis dissecans of the immature talus—Clinical results and prevalence of radiographic joint degeneration after a median follow-up of 72.5 months. Foot Ankle Surg 2021; S1268-7731(21)00097-7 11 Verhagen RAW et al.: Prospective study on diagnostic strategies in osteochondral lesions of the talus. Is MRI superior to helical CT? J Bone Joint Surg Br 2005; 87(1): 41-6
Das könnte Sie auch interessieren:
«Die Hüfte war damals ein kaum verstandenes Gelenk»
Im Gespräch mit Leading Opinions Rheumatologie & Orthopädie erzählt Prof. Dr. med. Michael Dienst, München, nach seinem Vortrag am Hip-Symposium Bern 2026 von der Entwicklung der ...
Die Schulter im Sport
Die Schulter ermöglicht wie kein anderes Gelenk die Kombination aus maximaler Beweglichkeit und funktioneller Präzision – und ist gerade deshalb im Sport besonders verletzungsanfällig. ...
Handverletzungen im Sport
Im modernen Breitensport ist ein stetig steigender Aktivitätstrend zuverzeichnen, der jedoch mit einer Zunahme spezifischer Verletzungsmuster einhergeht.So entfallen mittlerweile bis zu ...