©
Getty Images/iStockphoto
Stellenwert des Dual-Mobility-Systems in der Hüfttotalendoprothetik
Jatros
Autor:
Priv.-Doz. Dr. Stefan Hofstätter
Abteilung für Orthopädie und orthopädische Chirurgie, Klinikum Wels-Grieskirchen
Autor:
Priv.-Doz. Dr. Jochen Hofstätter
II. Orthopädische Abteilung, Orthopädisches Spital Speising, Wien<br> E-Mail: jochen.hofstaetter@oss.at
30
Min. Lesezeit
21.09.2017
Weiterempfehlen
<p class="article-intro">Das Dual-Mobility-Konzept ist eine bewährte Methode in der Hüftendoprothetik, insbesondere bei Patienten mit einem stark erhöhten Luxationsrisiko bzw. bei stattgehabten Luxationen. Es bieten sich multiple Anwendungsmöglichkeiten in der Primär- und insbesondere der Revisionsendoprothetik. Mittel- und langfristige Daten zeigen bisher ein Überleben von >90 % . Das System bewirkt keinen erhöhten Abrieb im Vergleich zur Standardpfanne. Implantatspezifische Komplikationen sind die intraprothetische Dislokation und das Psoasimpingement bei großen Pfannen. Ein Dual-Mobility- System sollte zum Standardarmamentarium einer auf Endoprothetik spezialisierten Abteilung gehören.</p>
<hr />
<p class="article-content"><p>Die Luxation ist nach wie vor eine der häufigsten Komplikationen in der Primärendoprothetik des Hüftgelenkes. Die Wahrscheinlichkeit einer postoperativen Luxation ist zwar durch den routinemäßigen Einsatz von 36mm-Köpfen, minimal invasiven OP-Techniken und nicht zuletzt durch bessere präoperative Planung deutlich geringer als in der Vergangenheit, dennoch ist die Instabilität des Hüftgelenkes ein Hauptrevisionsgrund nach Primäreingriffen. Die Problematik der Hüftgelenksinstabilität steigt in der Revisionschirurgie und Tumororthopädie exponentiell an und stellt hier eine große orthopädische Herausforderung dar.<br /> Häufig ist die Dislokation ein multifaktorielles Geschehen. Implantlage und Position (kombinierte Version, Drehzentrum – femoraler und acetabulärer Offset), Kopfgröße, Weichteilsituation, operativer Zugangsweg etc. sind wichtige Faktoren, welche die Stabilität beeinflussen. Risikofakoren für eine Luxation sind neurologische Erkrankungen (Spastik, Lähmungen, Insult, Parkinson etc.), Adipositas, Sarkopenie, Alter >75 Jahre, Revisionsoperationen, posttraumatische und sonstige Fehlstellungen, große Knochen- und/oder Weichteildefekte, Schenkelhalsfrakturen etc. Es gibt daher eine Vielzahl von implantattechnischen Lösungen (überhöhte Inlays, Köpfe ab 40mm, „constrained liner“ etc.) und auch verschiedene Weichteileingriffe mit und ohne Kunstbandaugmentation, die in der Literatur präsentiert worden sind.<br /> Das Ziel dieser Arbeit soll sein, Konzept, Ergebnisse und Anwendungsbeispiele des Dual-Mobility-Systems in der Primär- und Revisionsendprothetik zu beschreiben. Gilles Bousquet, André Rambert, Jean Rieu und Daniel Noyer aus St. Etienne, Frankreich, entwickelten in der frühen 1970er-Jahren, basierend auf den Modell von Christiansen, das Dual-Mobility- Konzept der HTEP, um Abrieb und Stabilität zu verbessern. Es beinhaltet eine zementierbare oder zementfreie metallische Pfanne und ein mobiles Polyethylengleitlager, das einen Metall- oder Keramikkopf umschließt. 1977 wurde erstmals der „Tripod“, eine zementierbare Dual- Mobility-Pfanne, implantiert. Ab 1979 waren die ersten zementfreien Pfannen – eine Aluminiumoxid-beschichtete Pfanne aus rostfreiem Stahl mit dem Namen „Novae“ und in weiterer Folge die „Lithia“ mit einer zusätzlichen Makrostruktur – am Markt erhältlich (beide von der Fa. Serf, Frankreich). Modifikationen dieser ersten Generation, wie z.B. HA-Titanplasmaspray- Beschichtung, Reduktion des anterioren Overhang und natürlich auch die Entwicklung von „highly crosslinked“ PE mit und ohne Vitamin E führten zu einer weiteren signifikanten implantattechnischen Verbesserung der derzeit am Markt befindlichen Implantate.<br /> Die verschiedenen Varianten am Markt sind in Abbildung 1 zusammengefasst. Es muss erwähnt werden, dass sowohl beim MDM-X3-System als auch bei der LUMICPfanne ein großer Metall-Metall-Oberflächenkontakt besteht, da die Shell bzw. das Metallinlay verpresst wird. Dies könnte langfristig zu einem erhöhten Metallabrieb führen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Jatros_Ortho_1705_Weblinks_s16_abb1.jpg" alt="" width="684" height="1111" /></p> <h2>Funktionsmechanismus, Abrieb, Ergebnisse</h2> <p>Es gibt grundsätzlich zwei Bewegungsradien: Der erste liegt zwischen dem Kopf und der konkaven Seite des Polyethylens und der zweite zwischen PE und Pfanne. Bei kleinen Bewegungsumfängen bewegt sich der Kopf innerhalb des PE-Gleitlagers. Der innere Bewegungsradius zwischen Kopf und Polyethylen erzielt beim 22mm-Kopf einen konischen Bewegungsradius von 51° und beim 28mm-Kopf einen Radius von 76° (Novae, Fa. Serf, Frankreich). Darüber hinaus kommt es zum Kontakt des Halses mit dem PE-Kopf und dieser beginnt sich mitzubewegen. Der zweite Bewegungsradius zwischen PE und Pfanne hängt im Wesentlichen von der Pfannengröße ab. Hier ist der Radius bei einer 43er-Pfanne 126° und bei einer 65er-Pfanne 140° (Novae, Fa. Serf, Frankreich). Eine 53er-Pfanne, 45° inkliniert und 20° antevertiert, erreicht bei einem 11mm dicken Prothesenhals einen Bewegungsumfang von 126° in Abduktion/ Adduktion, 186° in Flexion/Extension und 220° in der Rotation. Die Kontaktfläche zwischen Hals und PE-Kopf wird „third articulation“ genannt und ist ebenfalls eine wichtige Stelle, an der Abrieb entsteht (Abb. 2). Studien zeigen entgegen dem häufigen Vorurteil keinen erhöhten gesamtvolumetrischen Abrieb der Dual-Mobility-Systeme im Vergleich zu einer normalen Standardartikulation. Abriebstudien haben gezeigt, dass der lineare innere Abrieb ca. 8- bis 9-mal größer ist als der äußere Abrieb. Der volumetrische Abrieb zwischen innerem und äußerem Radius ist wiederum annähernd gleich.<br /> Mehr als 95 % der Studien dazu wurden in den letzten 10 Jahren publiziert, obwohl das Konzept schon seit 40 Jahren bekannt ist. Zahlreiche Publikationen zeigen bei mittelfristigen Ergebnissen mit 5–8 Jahren Follow-up ein Überleben von >95 % . Die Studie mit dem längstem Follow-up zeigt ein 25-Jahres-Überleben von >90 % . Interessanterweise zeigen auch einige Studien für zementierte Pfannen ein 8-JahresÜberleben von >95 % . Eine mögliche Erklärung für das gute Abschneiden ist, dass bei der Dual-Mobility-Pfanne geringere Scherkräfte auf das Pfannenlager wirken, im Vergleich zum herkömmlichen zementierten PE. Relativierend muss jedoch angemerkt werden, dass es sich hierbei immer um relativ kleine Studien mit 30–300 Patienten handelt. Weiters wissen wir, dass Entwicklerstudien immer bessere Ergebnisse als nachfolgende unabhängige Studien bzw. Registerdaten erbracht haben.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Jatros_Ortho_1705_Weblinks_s16_abb2.jpg" alt="" width="684" height="983" /></p> <h2>Indikationen</h2> <p>Grundsätzlich kommen alle Patienten mit einem stark erhöhten Luxationsrisiko für das Dual-Mobility-Konzept infrage. In Abbildung 3 werden mehrere Anwendungsbeispiele gezeigt.<br /><br /> Beispiele in der Primärendoprothetik:</p> <ul> <li>geriatrische Patienten</li> <li>Patienten mit neuromuskulären Erkrankungen</li> <li>adipöse „Low demand“-Patienten/Pflegepatienten</li> <li>Schenkelhals- oder pertrochantäre Fraktur beim alten Patienten</li> <li>hochgradige Glutealinsuffizienz</li> </ul> <p>Beispiele in der Revisionsendoprothetik:</p> <ul> <li>einfacher Pfannenwechsel bei zusätzlicher glutealer Insuffizienz</li> <li>Einzementieren einer DM-Pfanne in: a) bestehende Pfanne, b) Burch-Schneider, Müller bzw. Ganzring, c) „trabecular metal revision shell“</li> <li>Mit dem MDM-X3-System (Fa. Stryker) können auch höhergradige Acetabulumdefekte versorgt werden.</li> <li>LUMIC-Sockelpfanne (Fa. Implantcast) bei Beckendiskontinuitäten bzw. Beckenteilresektionen</li> <li>isolierter Kopfwechsel bei fester Pfanne nach „Metal on metal“(MOM)-Großkopfprothese</li> </ul> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Jatros_Ortho_1705_Weblinks_s16_abb3.jpg" alt="" width="1417" height="2236" /></p> <h2>Implantatspezifische Komplikationen</h2> <p>Das Dual-Mobility-System hat grundsätzlich zwei implantatspezifische Komplikationen:</p> <ul> <li>Intraprothetische Dislokation: Hier kommt es zu einer Dislokation des Keramik- bzw. Metallkopfes aus dem PEKopf. Typischerweise tritt diese Komplikation erst nach 6 Jahren oder später auf. Ursächlich ist der Abrieb der „second and third articulation“. Eine Optimierung des Kontaktbereiches zwischen PE-Kopf und Hals hat diese Problematik im Vergleich zur ersten Generation verringert. Derzeit wissen wir jedoch nicht, ob diese Komplikation in Zukunft nicht doch häufiger auftreten wird. Folgende Situationen forcieren den Abrieb an der Kontaktfläche zwischen Prothesenhals und PE-Kopf: Kopf mit Kragen; alte Schäfte mit dickem Hals, z.B. mit 14/16-Konus; Fehlpositionierung von Schaft und/oder Pfanne. Eine intraprothetische Dislokation muss offen revidiert werden und kann nicht geschlossen reponiert werden.</li> <li>Psoasimpingement: Es wurde zwar das Pfannendesign etwas verbessert, dennoch ist bei großer Pfanne und daher großem PE-Kopf die Wahrscheinlichkeit einer Irritation höher als bei herkömmlichen Pfannensystemen.</li> </ul> <p><br /> Das Dual-Mobility-System ist ein bewährtes System in der Hüftendoprothetik mit bisher guten Daten bei Patienten mit hoher Luxationsgefahr. Zukünftige größere Studien und Registerdaten werden hoffentlich bald eine bessere Datenlage bringen.</p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p>beim Verfasser</p>
</div>
</p>
Das könnte Sie auch interessieren:
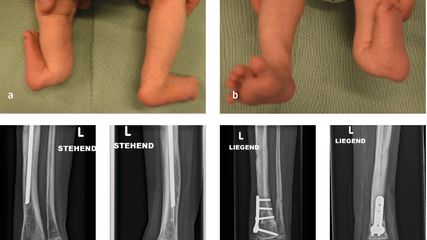
Angeborene Fehlstellungen des Unterschenkels
Kongenitale Deformitäten des Unterschenkels gehören zu den seltenen, aber medizinisch bedeutenden und operativ herausfordernden Diagnosen der Kinderorthopädie. Eine differenzierte ...
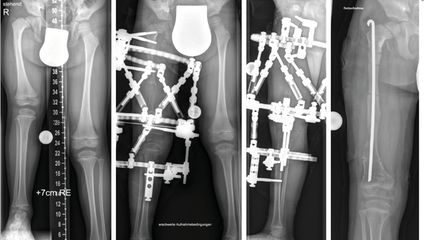
Korrektur assoziierter Gelenkspathologien beim kongenitalen Femurdefekt
Der kongenitale Femurdefekt ist eine der spannendsten und komplexesten angeborenen Fehlbildungen in der Kinderorthopädie und in der klinischen Präsentation sehr vielgestaltig. Während ...
Hochgradige ACG-Luxationen – wann konservativ behandeln, wann nicht?
Verletzungen des Akromioklavikulargelenks (ACG) gehören zu den häufigsten Schulterverletzungen bei jungen und aktiven Menschen, insbesondere auch aufgrund der zunehmenden Beliebtheit von ...