Femoroacetabuläres Impingement im Kindesalter
Leading Opinions
Autor:
Dr. med. Kai Ziebarth
Leiter Kinderorthopädie/Traumatologie, Universitätsklinik für Kinderchirurgie<br> Inselspital Bern<br> E-Mail: kai.ziebarth@insel.ch
30
Min. Lesezeit
23.11.2017
Weiterempfehlen
<p class="article-intro">Das Konzept des femoroacetabulären Impingements (FAI) hat sich weltweit etabliert. Die langjährigen Erfahrungen der Impingementchirurgie beim Erwachsenen erlauben Rückschlüsse auf Ursachen, welche seit dem Kindesalter oder der Adoleszenz bestehen können. Somit kann die Indikation zur FAI-Chirurgie bereits im Kindesalter gegeben sein, um einer weiteren Schädigung des Hüftgelenkes bereits frühzeitig vorzubeugen oder aber auch das spätere Auftreten eines manifesten FAI zu verhindern.</p>
<hr />
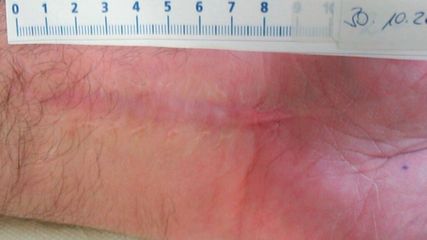
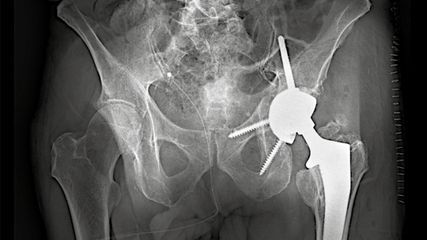
<p class="article-content"><p>Sowohl Veränderungen auf femoraler (CAM) als auch auf acetabulärer Ebene (Pincer) können beim Kind ein FAI hervorrufen.<sup>1–3</sup> Je nachdem liegt ein idiopathisches oder ein sekundäres Hüftimpingement vor. Auch extraartikuläre Impingementformen werden beobachtet.<sup>4</sup> Als ursächlich für ein FAI werden genetische Veranlagung, sportliche Aktivitäten, Folgen kindlicher Hüfterkrankungen und posttraumatische Veränderungen genannt.<sup>5–9</sup> Veränderungen der proximalen femoralen und acetabulären Anatomie während und nach kindlichen Hüfterkrankungen sind massgeblich an der Entwicklung eines sekundären FAI beteiligt. Zu den wichtigsten Erkrankungen zählen hier der Morbus Legg-Calvé-Perthes (LCP) sowie die Epiphysiolysis capitis femoris (ECF) (Tab. 1).<sup>7, 10</sup> Je nachdem können die Patienten bereits im Kindesalter oder in der Adoleszenz symptomatisch werden.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Leading Opinions_Ortho_1704_Weblinks_lo_ortho_1704__s38_tab1.jpg" alt="" width="686" height="913" /></p> <h2>Korrekte Indikationsstellung</h2> <p>Viele Kinder klagen im Verlaufe des Wachstums über Hüftschmerzen, welche keinem FAI entsprechen. Dies kann entweder durch den sogenannten Wachstumsschmerz per se (allerdings meistens eher kniegelenksnah) oder durch eine Tendinitis der Muskelansätze, z.B. des M. rectus femoris, M. tensor fascie latae oder M. iliopsoas, entstehen. Auch sind Bursitiden der Bursa trochanterica oder der Bursa iliopectinea nicht selten. Die Tendinitiden sind meistens auf eine relative Verkürzung der Muskelsehnen am wachsendem Skelett zurückzuführen, da sich Ursprung und Ansatz der jeweiligen Muskeln durch das Längenwachstum voneinander entfernen, jedoch die Muskulatur nicht symmetrisch mitwächst. Bei sehr kleinen Kindern (meistens <5 Jahren) kann nach banalen respiratorischen Infekten ein reaktiver Gelenkserguss (Coxitis fugax) eine Ursache für Hüftschmerzen sein. Auch Erkrankungen aus dem rheumatologischen Formenkreis können sich durch eine Synovialitis mit impingementartigen Hüftschmerzen bemerkbar machen. Da Kinder heutzutage bereits in frühestem Alter sportlich aktiv sind und teilweise unter profiähnlichen Bedingungen trainieren, ist eine körperliche Überlastung ohne pathomorphologisches Korrelat ebenso als Ursache für Hüftschmerzen in Betracht zu ziehen.<br /> Die klinische Untersuchung des Kindes mit Hüftschmerzen beinhaltet sowohl die Beurteilung der Statur (z.B. kleinere Statur als Hinweis für eine skelettale Dysplasie), des Gangbildes und der Beinachsen als auch des muskulären Status und des Bewegungsausmasses der Hüftgelenke inklusive Impingmenttests. Das Kniegelenk und die Wirbelsäule sollten ebenfalls mituntersucht werden. Häufig werden von den Kindern bereits bei der körperlichen Untersuchung die Ansatzpunkte der Muskeln mit den Fingern als Hauptschmerzpunkt angegeben, sodass ein intraartikuläres Problem ausgeschlossen werden kann.<br /> Zeigen sich klinisch die typischen Impingementzeichen, wird eine radiologische Bildgebung angeschlossen. Diese beinhaltet eine Becken-ap-Aufnahme und eine zweite Ebene, wobei in unserem Hause aus Strahlenschutzgründen eine Lauenstein- Aufnahme einer axialen Aufnahme vorgezogen wird. Besteht radiologisch der Verdacht auf ein FAI, sollte ein MRI mit radiärer Schichtung durchgeführt werden, idealerweise mit intraartikulärem Kontrastmittel (Beurteilung der Knorpel und Labrumqualität). Dies ist auch bei Kindern durch den geübten Radiologen problemlos durchzuführen. Patienten mit radiologisch unauffälligen Hüften können dennoch an FAI leiden, und Patienten mit radiologisch pathologischen Werten können asymptomatisch sein.<sup>11–13</sup><br /> Generell existieren für Kinder keine radiologischen Richtwerte im Vergleich zu den Erwachsenen. Ein Alpha-Winkel von 50° und ein LCE-Winkel >34° gelten in der Erwachsenenorthopädie jeweils als Landmarken für ein CAM- respektive Pincer- Impingement.<sup>14</sup> Bei Kindern unter 10–12 Jahren sind häufig sowohl der vordere als auch der hintere Pfannenrand noch nicht vollständig ossifiziert, was die Beurteilung zusätzlich erschwert. Auch die Anwendung des Alpha-Winkels zur Beurteilung des Kopf-Schenkelhals-Offsets ist aufgrund der teilweise noch bestehenden knorpeligen Anteile des Femurkopfes und der Metaphyse des Schenkelhalses umstritten.<sup>15, 16</sup> Wichtig ist auch die Unterscheidung von extra- und intraartikulärem FAI. Je nach radiologischem Befund muss bei fehlenden Anzeichen eines CAM- oder Pincer- Impingements auch die Rotation des proximalen Femurs oder Acetabulums in Betracht gezogen werden und ggf. durch computeranimierte CT-Aufnahmen nach extraartikulären Ursachen für die Hüftbeschwerden gesucht werden.<sup>4</sup></p> <h2>Idiopathisches FAI</h2> <p>Erfahrungsgemäss wird ein idiopathisches FAI beim Kind selten vor dem 10.–12. Lebensjahr symptomatisch. Sollten also tatsächlich früher FAI-Symptome auftreten, muss eine zugrunde liegende Ursache (sekundäres FAI, Tab. 1) gesucht werden.<br /> Das idiopathische FAI beim Kind kann abhängig von den radiologischen Befunden zunächst konservativ behandelt werden. Anpassung der sportlichen Aktivitäten und Alltagsbelastungen sowie physiotherapeutische Massnahmen stehen im Vordergrund. Klinische Kontrollen in jährlichen Abständen ohne Röntgen sind ausreichend. Sind die Beschwerden rückläufig oder gar verschwunden, kann zugewartet werden. Bei Zunahme der Beschwerden im Verlauf sollte eine radiologische und/oder MRI-tomografische Bildgebung angeschlossen werden. Entscheidend ist die gute Aufklärung von Patient und Eltern über die Erkrankung und die entsprechenden Alarmzeichen, wie Zunahme der Beschwerden z.B. beim Sport oder eine beginnende Bewegungseinschränkung der betroffenen Hüfte im Vergleich zur Gegenseite.<br /> Sollten im MRI morphologische Veränderungen im Sinne von Knorpel-Labrum- Läsionen sichtbar sein, ist die operative Korrektur des FAI zu diskutieren. Hier steht je nach Schädigungsmuster der Hüfte sowohl die offene chirurgische Hüftluxation als auch die Hüftarthroskopie zur Verfügung.</p> <h2>Sekundäres FAI</h2> <p>Im Rahmen von kindlichen Hüfterkrankungen, wie z.B. der ECF und dem LCP, oder ihren Folgen kann es durch die Veränderung der Anatomie des Hüftgelenkes zu einem FAI kommen. Häufig liegt dann die Problematik auf der femoralen Seite (CAM). Je nach Grunderkrankung und Dauer des Leidens kann das Acetabulum sekundär mitreagieren oder aber auch, z.B. nach einer Hüftdysplasie, primär betroffen sein. Das mechanische Problem des sekundären Impingements kann – wie beim idiopathischen FAI – sowohl intraartikulär als auch extraartikulär liegen. Abhängig davon, nach welchem Zeitraum sich die Patienten mit den Beschwerden vorstellen, können die intraartikulären Veränderungen bereits beträchtlich sein. Im Vergleich zum primären FAI ist die Behandlung des sekundären FAI häufig chirurgisch anspruchsvoller. Das Ziel einer zeitgemässen Therapie von kindlichen Hüfterkrankungen besteht in der Prävention eines sekundären FAI. Dazu zählt zum Beispiel der Erhalt des Containments der Hüfte bei LCP durch eine frühzeitige Tripelosteotomie oder die kapitale Reorientierung des Femurkopfes<sup>17</sup> bei ECF.</p> <h2>Fazit</h2> <p>Das Ziel der FAI-Behandlung beim Kind ist die Prävention einer Früharthrose analog zur Erwachsenenorthopädie. Die Behandlungsart reicht von konservativer Therapie über eine Hüftarthroskopie bis hin zur chirurgischen Hüftluxation, teilweise mit aufwendigen Rekonstruktionen wie der kapitalen Reorientierung bei ECF oder der Hüftkopfreduktion bei «hinging hip» als Folge eines M. Perthes.<sup>17, 18</sup><br /> Kürzlich veröffentlichte Studien zeigten sehr gute klinische und radiologische Ergebnisse der FAI-Behandlung bei Kindern nach kurzen Beobachtungszeiträumen von 1 bis 3 Jahren.<sup>19–21</sup> Die generellen Komplikationsraten der chirurgischen Eingriffe sind relativ niedrig (Tab. 2), wobei die Art des Eingriffes und die zugrunde liegende Pathologie hier eine entscheidende Rolle spielen. Liegt die Gefahr für eine schwerwiegende Komplikation, z.B. einer avaskulären Nekrose, bei der Behandlung eines idiopathischen CAM-Impingements (Abb. 1) bei korrekter technischer Ausführung der Operation bei 0 % , so ist bei einer instabilen ECF (Abb. 3) das Risiko für eine Durchblutungsstörung des Hüftkopfes durch die Erkrankung per se gegeben. Allein diese Tatsache erschwert die Interpretation der derzeitigen Studien, da in den meisten Publikationen heterogene Patientengruppen untersucht werden.<br /> Für die Indikationsstellung eines FAI im Kindesalter benötigt es Erfahrung in der Kinderorthopädie sowie das chirurgische Know-how. Daher sollten pädiatrische Patienten mit Verdacht auf FAI an einem Zentrumsspital weiter abgeklärt und ggf. dann behandelt werden.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Leading Opinions_Ortho_1704_Weblinks_lo_ortho_1704__s39_abb1.jpg" alt="" width="1417" height="1134" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Leading Opinions_Ortho_1704_Weblinks_lo_ortho_1704__s39_abb2.jpg" alt="" width="2149" height="702" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Leading Opinions_Ortho_1704_Weblinks_lo_ortho_1704__s40_abb3.jpg" alt="" width="2149" height="689" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2017_Leading Opinions_Ortho_1704_Weblinks_lo_ortho_1704__s40_tab2.jpg" alt="" width="1419" height="708" /></p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> Ganz R et al.: Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Res 2003; 417: 112-20 <strong>2</strong> Siebenrock KA et al.: Anteverting periacetabular osteotomy for symptomatic acetabular retroversion: results at ten years. J Bone Joint Surg 2014; 96: 1785-92 <strong>3</strong> Beck M et al.: Hip morphology influences the pattern of damage to acetabular cartilage: femoroacetabular impingement as a cause of early osteoarthritis of the hip. J Bone Joint Surg Br 2005; 87: 1012-8 <strong>4</strong> Siebenrock KA et al.: Valgus hip with high antetorsion causes pain through posterior extraarticular FAI. Clin Orthop Relat Res 2013; 471(12): 3774-80 <strong>5</strong> Pollard TCB et al.: Genetic influences in the aetiology of femoroacetabular impingement: a sibling study. J Bone Joint Surg Br 2010; 92: 209-16 <strong>6</strong> Steppacher SD et al.: Size and shape of the lunate surface in different types of pincer impingement: theoretical implications for surgical therapy. Osteoarthritis Cartilage 2014; 22(7): 951-8 <strong>7</strong> Albers CE et al.: Twelve percentage of hips with primary cam deformity exhibit a slip-like morphology resembling sequelae of slipped capital femoral epiphysis. Clin Orthop Relat Res 2015; 473: 1212-23 <strong>8</strong> Murgier J et al.: The frequency of sequelae of slipped upper femoral epiphysis in cam-type femoroacetabular impingement. Bone Joint J 2014; 96-B: 724-29 <strong>9</strong> Nepple JJ et al.: What Is the association between sports participation and the development of proximal femoral cam deformity? A systematic review and meta-analysis. Am J Sports Med 2015; 43(11): 2833-40 <strong>10</strong> Kim YJ et al.: Diagnosis and treatment of femoroacetabular impingement in Legg-Calvé-Perthes disease. J Pediatr Orthop 2011; 31(2 Suppl): S235-40 11 Frank JM et al.: Prevalence of femoroacetabular impingement imaging findings in asymptomatic volunteers: a systematic review. Arthroscopy 2015; 31: 1199-204 <strong>12</strong> Harris JD et al.: Radiographic prevalence of dysplasia cam, and pincer deformities in elite ballet. Am J Sports Med 2016; 44(1): 20-7 <strong>13</strong> Hack K et al.: Prevalence of cam-type femoroacetabular impingement morphology in asymptomatic volunteers. J Bone Joint Surg Am 2010; 92: 2436-44 <strong>14</strong> Tannast M et al.: What are the radiographic reference values for acetabular under- and overcoverage? Clin Orthop Relat Res 2015; 473(4): 1234-46 <strong>15</strong> Laborie LB et al.: The alpha angle in cam-type femoroacetabular impingement: new reference intervals based on 2038 healthy young adults. Bone Joint J 2014; 96-B: 449-54 <strong>16</strong> Collins JA et al.: The etiology of cam-type femoroacetabular impingement: a cadaveric study. J Pediatr Orthop 2017; 37(3): 178-83 <strong>17</strong> Ziebarth K et al.: Capital realignment for moderate and severe SCFE using a modified Dunn procedure. Clin Orthop Relat Res 2009; 467(3): 704-16 <strong>18</strong> Siebenrock KA et al.: Head reduction osteotomy with additional containment surgery improves sphericity and containment and reduces pain in Legg-Calvé-Perthes disease. Clin Orthop Relat Res 2015; 473(4): 1274-83 <strong>19</strong> Guindani N et al.: Surgical dislocation for pediatric and adolescent hip deformity: clinical and radiographic results at 3 years follow-up. Arch Orthop Trauma Surg 2017; 137: 471-9 <strong>20</strong> Rebello G et al.: Surgical dislocation in the management of pediatric and adolescent hip deformity. Clin Orthop Relat Res 2009; 467: 724-31 <strong>21</strong> Novais EN et al.: Return to play following open treatment of femoroacetabular impingement in adolescent athletes. J Am Acad Orthop Surg 2016; 24(12): 872-9 <strong>22</strong> Pathy R, Sink EL: FAI in children and adolescents. Curr Opin Pediatr 2016; 28: 68-78</p>
</div>
</p>
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...