Allergie: häufige und oft behandelbare Asthmaursache in allen Altersgruppen
Bericht:
Reno Barth
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Asthma steht bei einem hohen Prozentsatz der Patienten jedes Alters in Zusammenhang mit Allergie. Daraus ergeben sich Konsequenzen über die medikamentöse Therapie hinaus. Eine Reduktion der Allergenexposition kann selbst in Fällen von schwerem, unkontrolliertem Asthma Besserung bringen. Nicht zuletzt bietet die spezifische Immuntherapie die Chance auf eine kausale Intervention – sofern die Patienten sorgfältig ausgewählt werden.
Allergie ist eine relativ neue Erkrankung. Im Jahr 1873 wies der englische Arzt Dr. Charles Blackley auf die zunehmende Inzidenz und Prävalenz von „hay fever“ hin und unterstrich, dass diese Krankheit 20 oder 30 Jahre davor so gut wie unbekannt gewesen sei. Der Terminus Allergie wurde schließlich 1906 von Univ.-Prof. Dr. Clemens von Pirquet, zu diesem Zeitpunkt am St.-Anna-Kinderspital in Wien tätig, geprägt. Pirquet erkannte auch bereits das Antigen-Antikörper-Modell als pathophysiologischen Hintergrund des Heuschnupfens. Ring et al. publizierten 2018 einen „provokanten Vorschlag für eine revidierte Nomenklatur für Allergien“.1 Allergie sollte laut der Publikation definiert werden als „Auftreten objektiv reproduzierbarer Symptome oder Zeichen, die durch Exposition gegenüber einem definierten Stimulus in einer für normale Individuen verträglichen Dosierung ausgelöst werden“.
Häufigkeit von Allergien bei erwachsenen Asthmapatienten
Allergie besteht je nach Alter bei 25 bis 90% der Asthmapatienten. In den meisten Studien sind es mehr als 50%, so Prof. Dr. Nikolaos Papadopoulos, University of Manchester, im Rahmen der „ERS Satellites“. Er weist auch darauf hin, dass in diesen Studien sehr unterschiedliche Definitionen von Asthma zum Einsatz kommen, die sich beispielsweise im Hinblick auf die getesteten Allergene, den IgE-Cut-off oder die „patient-reported outcomes“ unterscheiden. In einem mehr als zehn Jahre alten theoretischen Modell des Asthma bronchiale spielt allergisches Asthma vor allem in der Kindheit und Jugend die wichtigste Rolle.2
Dieses Modell habe den Vorteil der Übersichtlichkeit, entspreche allerdings nicht mehr den Einsichten, die in den letzten Jahren aus klinischen Studien gewonnen werden konnten, so Papadopoulos. Beispielsweise zeigte sich in den Zulassungsstudien für Lebrikizumab, dass 78% der erwachsenen Patienten mit moderatem bis schwerem Asthma unter einer Allergie litten.3
In einer italienischen Kohorte von Patienten, die einem Zentrum für schweres Asthma zugewiesen worden waren, zeigten 55,3% eine allergische Sensibilisierung. Diese überschnitt sich in vielen Fällen mit Eosinophilie und/oder erhöhtem FeNO-Wert. Die relativ kleine Patientengruppe mit einem Typ-2-low-Phänotyp zeigte hingegen keinerlei Überlappungen mit dem Typ-2-high-Phänotyp.4
In der Wessex Asthma Cohort of difficult Asthma erwiesen sich schließlich 67% der Patienten als „allergy triggered“, wobei Allergie definiert war durch einen positiven Hauttest auf ein Allergen oder eine positive Patientenantwort auf die Frage nach einem allergischen Asthmaauslöser. Der Typ-2-low-Phänotyp spielte in dieser Kohorte praktisch keine Rolle.5
Im deutschen ALLIANCE-Register, das mit molekularbiologischen Analysemethoden („deep phenotyping“) Biomarker für eine frühe Phänotypisierung von Asthma sucht, zeigte sich bislang ebenfalls, dass Typ-2-low-Asthma zumindest quantitativ eine sehr untergeordnete Bedeutung hat und eine Mehrzahl der Jugendlichen und Erwachsenen mit Asthma Atopie zeigt. Allergie spielt, je nach Altersgruppe bei rund 40 bis 60% der Jugendlichen und Erwachsenen eine Rolle als Asthmaauslöser.6
Trigger-Management bei Asthma erfolgreich
Damit stelle sich die Frage, wie man in der Klinik mit einer so hohen Prävalenz von Allergie in der Asthmapopulation umgehen solle. Papadopoulos weist hier zunächst auf allgemeine Regeln im Umgang mit Allergie hin. Wann immer möglich sollte auf Allergenkarenz geachtet und damit die Exposition minimiert werden. Dieses Trigger-Management kann bei bestimmten Allergenen den zentralen Teil des Allergiemanagements bilden. Dies inkludiere neben dem Management des spezifischen Allergens auch das Management von nichtspezifischen Triggern sowie Komorbiditäten, von denen Allergiker häufig betroffen sind. Multimorbidität ist selbst bei Kindern mit Asthma ein häufiges Problem. Insbesondere atopische Komorbiditäten wie die allergische Rhinitis, Lebensmittelallergien und atopische Dermatitis sind häufig.7
Papadopoulos weist auf eine noch nicht publizierte Studie seiner Gruppe hin, die zeigt, dass bei Patienten mit allergischer Rhinitis Art und Schwere der Symptome mit der Ausprägung der allergischen Sensibilisierung korrelieren. So zeigen beispielsweise Erwachsene, die auf drei oder mehr Allergene sensibilisiert sind, zu mehr als 50% Giemen. Mit Sensibilisierung auf eine größere Zahl von Triggern steigt auch die Zahl der auftretenden unterschiedlichen Symptome.
Allergenkarenz ist bei unterschiedlichen Allergenen unterschiedlich schwierig – aber auch bei sehr schwierigen Triggern wie der Hausstaubmilbe zumindest zum Teil machbar. So zeigt eine randomisierte, kontrollierte Studie, dass der Einsatz von milbendichten Leintüchern bei Kindern, die bereits eine Notaufnahme wegen allergischen Asthmas hinter sich hatten, die weitere Notwendigkeit von Krankenhauskontakten signifikant reduzierte.8
Bei Allergie gegen Kakerlaken hilft die Vernichtung der Insekten. In einer Studie mit rund 100 Kindern mit Asthma konnte gezeigt werden, dass der Einsatz von Insektiziden gegen die Tiere bei den jungen Patienten zu einer Besserung der Symptome und zu einer Reduktion der Krankenhausvisiten führte. Sensibilisierung gegen Kakerlaken stellt in großen Teil der Welt, darunter auch in den USA, ein erhebliches Problem dar, so Papadopoulos.
Auch verbesserte Belüftung hat sich als hilfreich erwiesen. Für eine ausgesprochene High-End-Variante der Lüftung, den „temperature-controlled laminar airflow“ (TLA), liegen Daten aus kontrollierten Studie vor.9,10 TLA beruht auf einem Strom gefilterter und leicht abgekühlter Luft, die mit geringer Geschwindigkeit aus einer Luftdusche absinkt. So entsteht eine weitgehend partikelfreie Zone.
Die Technik kommt unter anderem in Laboren und Reinräumen zum Einsatz, kann aber beispielsweise auch über dem Bett installiert werden und so die Allergenbelastung von Asthmapatienten reduzieren. Diese Technik wurde in zwei Studien mit schwer von allergischem Asthma betroffenen Patienten mit Sham-TLA (Scheinbehandlung) verglichen und zeigte dabei signifikante Überlegenheit hinsichtlich der Kontrolle von Asthmasymptomen. Am deutlichsten profitierten die schwierigsten Patienten (GINA 4, schlecht kontrolliert). Auch Exazerbationen wurden reduziert.9,10
Insgesamt zeigen diese Studien, so Papadopoulos, dass eine Reduktion der Allergenbelastung auf unterschiedlichen Wegen erreicht werden kann und sich in klinischen Vorteilen niederschlägt.
Allergenspezifische Immuntherapie
Eine zunehmend an Bedeutung gewinnende Option ist die allergenspezifische Immuntherapie (AIT). Diese müsse jedoch ineiner genau definierten Patientenpopulationmit allergischem Asthma eingesetzt werden,so Papadopoulos. Werde dies richtig gemacht,so biete die AIT die Chance, allergische Multimorbidität zu beeinflussen, da sie gleichzeitig beispielsweise Asthma, allergische Rhinitis und Konjunktivitis kontrollieren kann. Die Rolle, die die AIT mittlerweile bei Rhinitis und Asthma spielen sollte, kann anhand mehrerer Metaanalysen und Reviews definiert werden. Eine Standardisierung klinischer Outcomes für die AIT wurde von der European Academy of Allergy and Clinical Immunology (EAACI) vorgenommen. Darin wird unter anderem die Bedeutung von Exazerbationen als Endpunkt in Asthmastudien hervorgehoben.11
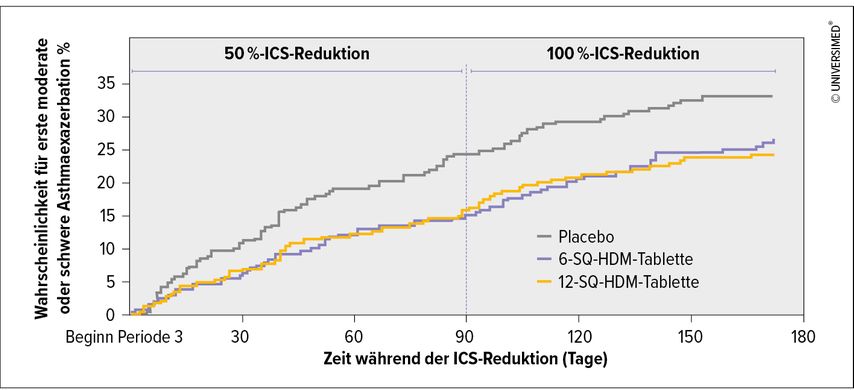
Für mehrere Therapien wurde die Wirksamkeit in qualitativ hochwertigen, kontrollierten Studien gezeigt. So zum Beispiel für eine sublinguale AIT (SLIT) gegen Hausstaubmilben-Allergie, die in zwei unterschiedlichen Dosierungen mit Placebo verglichen wurde, wobei sich für beide Dosierungen signifikante Überlegenheit im Hinblick auf die Exazerbationsrate zeigte (Abb. 1).12 Diese Studie überzeugte die Global Initiative for Asthma (GINA), so Papadopoulos, die AIT 2017 in ihre Empfehlungen aufzunehmen.
Abb. 1: Eine Studie untersuchte die Wirksamkeit einer SLIT-Tablette bei Probanden mit Hausstaubmilben(HDM)-Allergie und Asthma, das durch inhalative Kortikosteroide (ICS) nicht gut kontrolliert war, bzw. mit allergischer Rhinitis. Analysiert wurde die Wirksamkeit in 2 verschiedenen Dosierungen (6 SQ-HDM und 12 SQ-HDM) im Vergleich zu Placebo, gemessen an der Verringerung des Risikos für eine Asthmaexazerbation während einer 6-monatigen ICS-Reduktionsphase. Am Ende des 6-monatigen Bewertungszeitraums reduzierten die 6-SQ-HDM- und 12-SQ-HDM-Tabletten das Risiko für eine moderate oder schwere Asthmaexazerbation im Vergleich zu Placebo signifikant (modifiziert nach Virchow JC et al. 2016)12
Papadopoulos betont jedoch, dass die Auswahl der Patienten für den Erfolg der AIT essenziell ist. Diese müssen aus Sicherheitsgründen zumindest teilweise kontrolliert sein und sollten idealerweise nur gegen ein definiertes Allergen sensibilisiert sein. Darüber hinaus müsse man zeigen können, dass das Allergen, gegen das man therapieren möchte, auch das Allergen ist, das die Symptome auslöst. Im Falle von mehrfach sensibilisierten Patienten bedeutet dies eine relativ komplexe Diagnostik zur Identifikation des geeigneten Allergens. Entsprechende Algorithmen wurden publiziert.13
Darüber hinaus müsse auf die Qualität der eingesetzten Allergene geachtet werden. Papadopoulos weist darauf hin, dass die Qualität nicht nur zwischen unterschiedlichen Produkten, sondern manchmal auch zwischen einzelnen Chargen schwankt. Alles in allem biete die AIT die einzigartige Chance, mit einer Therapie kausal in die Asthma-Pathophysiologie einzugreifen.
Quelle:
ERS Satellites 2024: Session „Asthma“; online am 5. März 2024
Literatur:
1 Ring J et al.: Allergy 2018; 73: 1939-40 2 Wenzel SE: Nat Med 2012; 18(5): 716-25 3 Chen M et al.: Clin Exp Allergy 2021; 51(4): 546-55 4 Ricciardolo FLM et al.: Minerva Med 2021; 112(5): 547-63 5 Rupani H et al.: J Allergy Clin Immunol Pract 2023; 11(9): 2812-21.e4 6 Maison N et al.: Eur Respir J 2022; 60(3): 2102288 7 Gabryszewski SJ et al.: Pediatrics 2023;152(2): e2022060531 8 Murray CS et al.: Am J Respir Crit Care Med 2017; 196(2): 150-8 9 Boyle RJ et al.: Thorax 2012; 67(3): 215-21 10 Chauhan AC et al.: BMC Pulm Med 2022; 22(1): 407 11 Kappen J et al.: Allergy 2023; 78(11): 2835-50 12 Virchow JC et al.: JAMA 2016; 315(16): 17-25 13 Douladiris N et al.: Int Arch Allergy Immunol 2013; 162(2): 163-72
Das könnte Sie auch interessieren:
„Diese Ergebnisse haben möglicherweise Implikationen für viele orale Therapien“
Wissenschaftler:innen um Assoc.-Prof. PD Dr. Dr. Georg Pfeiler haben den Einfluss des Body-Mass-Index auf die endokrine Therapie mit undohne Palbociclib bei Patient:innen mit frühem HR- ...
Schlaganfall-Management bei onkologischen Erkrankungen
Eine onkologische oder insbesondere hämatoonkologische Diagnose kann das Risiko für Schlaganfälle erhöhen. Medizinisches Personal sollte sich dieses Risikos bewusst sein und ein ...
Zielgerichtete Tumortherapien beim cholangiozellulären Karzinom
Das cholangiozelluläre Karzinom (CCA) ist eine aggressive Tumorentität mit begrenzter Prognose. Allerdings hat sich das CCA aufgrund von therapierbaren genetischen Veränderungen zu einer ...