Ernährungstherapeutischer Support bei Endometriose
Autor:innen:
Dagmar Plazek, MAS
Prim. Dr. Leopold Wanderer
OA Dr. Barbara Puschacher
Abteilung für Frauenheilkunde und Geburshilfe
Landesklinikum Melk
E-Mail: dagmar.plazek@melk.lknoe.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Behandlung der Endometriose kann die Ernährung der Patientinnen eine Rolle spielen. Obwohl es keine Heilung gibt, können bestimmte Ernährungsumstellungen und Diäten dazu beitragen, die Symptome zu lindern und die Lebensqualität der Betroffenen zu verbessern.
Keypoints
-
Schätzungsweise jede zehnte Frau ist von einer Endometriose betroffen, einer Erkrankung, bei der Endometrium-ähnliches Gewebe außerhalb des Cavum uteri vorzufinden ist. Meist dauert es Jahre, bis die Betroffenen die Diagnose erhalten und Therapiemaßnahmen eingeleitet werden können, die die Lebensqualität der Frauen entscheidend verbessern.
-
Dysmenorrhö, Inflammationen sowie die Interaktion des Progesteronstoffwechsels und der Östrogenaktivität werden u.a. als nutritiv beeinflussbar gesehen. Darüber hinaus wird bei der Endometriose eine hohe Prävalenz von Nahrungsmittelunverträglichkeiten und gastrointestinalen Symptomen beobachtet. Durch diätologische Interventionen können diese reduziert werden und eine ggf. durch unausgewogene Ernährung entstandene Malnutrition kann damit behandelt werden.
-
Betroffene Frauen stehen oft vor der Frage, ob und wie ihre Ernährung den Verlauf der Endometriose beeinflussen kann. Die Komplexität der ernährungsmedizinischen Therapie veranschaulicht die Relevanz einer personalisierten Betreuung durch Therapeut:innen mit Fachexpertise wie Diätolog:innen.
Die Endometriose ist eine gutartige, chronisch verlaufende Erkrankung, bei der Gewebe, welches biologisch dem basalen Endometrium entspricht, aus dem Cavum uteri in den Bauchraum und selten in uterusferne Organe wächst.
Endometriosezellen bestehen aus Drüsen, Stromazellen und glatter Muskultur, eine Versorgung mit Nerven, Lymphe und Blutgefäßen ist vorhanden. In Drüsen, Stroma und glatter Muskulatur erfolgt die Expression von Östrogen- und Progesteron-Rezeptoren, was das Ansprechen auf endokrine Therapien erklärt.
Zu den Leitsymptomen der Endometriose zählen Dysmenorrhö, Dyspareunie, Dysurie und Dyschezie sowie Sterilität.
Die Ursachen der Dysmenorrhö sind multifaktorell. Eine gesteigerte Prostaglandinsynthese im Endometrium, Zysten, entzündliche Prozesse, gastrointestinale und/oder urologische Faktoren werden als schmerzauslösend angenommen. Eine genaue und individuelle Diagnostik ermöglicht es, die Therapie interdisziplinär und konkret umzusetzen.
Aktueller Stand der Wissenschaft zur Ernährung bei Endometriose
Die derzeitige Studienlage ist (noch) gering und teilweise widersprüchlich. Die 2020 veröffentlichte Sk2-Leitline „Diagnose und Therapie der Endometriose“ der Österreichischen, Deutschen und Schweizer Gesellschaften für Gynäkologie betont die interdisziplinäre Betreuung von Betroffenen unter Einbeziehung aller notwendigen Fachdisziplinen als Teil des Teams. Die Ernährung ist in den Therapieempfehlungen dieser Leitlinie nicht integriert.1
Ein Blick in die Literaturrecherche macht dies nachvollziehbar. Bis 2020 wurden zum Thema Ernährung bei Endometriose nur vereinzelt Arbeiten publiziert (29 Arbeiten), während es 2023 immerhin 52 Publikationen waren.2
Die Guideline der European Society of Human Reproduction and Embryology (ESHRE) nimmt Stellung zur Ernährung und verweist auf eine geringe Studienlage zu diätetischen Interventionen bei Endometriose und deren begrenzte Qualität. Als mögliche nutritiv beeinflussbare Prozesse werden darin die Dysmenorrhö, Inflammation(en), der Progesteronstoffwechsel und die Östrogenaktivität diskutiert sowie eine erhöhte Prävalenz von Nahrungsmittelunverträglichkeiten und gastrointestinalen Symptomen bei Vorliegen einer Endometriose angeführt.3
Antiinflammatorische Aspekte der Ernährung
Die zu den mehrfach ungesättigten Fettsäuren gehörenden Omega-3-Fettsäuren sind u. a. an der Regulation und Reduktion inflammatorischer Prostaglandine und Zytokine (IL 1, 2, 6, TNFα) beteiligt und kommen v.a. in Fisch, Nüssen und daraus gewonnenen Ölen vor. Sowohl in vivo als auch in vitrokonnten sie nachweislich die Proliferation der Endometriose verringern. Eine reduzierte Schmerzintensität, -dauer und einen geringeren Einsatz von Schmerzmitteln durch Omega-3-Fettsäuren konnten Hansen und Knudsen in einer Übersichtsarbeit aufzeigen.4
Polyphenole, welche in pflanzlichen Produkten reichlich enthalten sind, können in bioaktive Substanzen umgewandelt werden und dadurch Entzündungen reduzieren. Verglichen mit einer omnivoren Ernährung zeigt sich bei pflanzenbasierter Ernährung ein höherer Anteil antiinflammatorischer Botenstoffe im Darmmikrobiom.5
Hinsichtlich der Bedeutung von Vitamin D berichtet eine Metaanalyse aus 2020 von einem erhöhtem Endometrioserisiko bei niedrigem Vitamin-D-Spiegel. In einer randomisiert-kontrollierten Studie konnte bei 60 betroffenen Frauen und einer zweiwöchigen Supplementierung von 50000 IE Vitamin D über zwölf Wochen eine Reduktion des CRP und der Schmerzen beobachtet werden.6,7
Analgetisch wirkende Nährstoffe
Neben den oben angeführten Wirkungen von Omega-3-Fettsäuren nimmt Histamin eine wesentliche Rolle bei einer Dysmenorrhö ein. Histamin wird von Mastzellen, Endothelzellen und Epithelzellen in der Gebärmutter sowie den Eierstöcken produziert. Frauen mit Histaminintoleranz leiden häufig unter zyklusabhängigen Kopfschmerzen und Dysmenorrhö. Der Botenstoff wirkt über H1-Rezeptoren intensivierend auf die Kontraktilität des Uterus und beeinflusst den Hormonstatus. Durch die dosisabhängige Stimulierung der Östrogensynthese kann eine Dysmenorrhö verstärkt werden. Die Reduktion der Histaminzufuhr in der zweiten Zyklushälfte kann im individuellen Setting Beschwerden lindern. Hier spielt Stress eine Rolle, da unter Stress aus dem in der zweiten Zyklushälfte dominierenden Progesteron Cortisol synthetisiert wird und es in der Folge zu einem erhöhten Östrogenspiegel kommt, der schmerzverstärkend wirken kann. Östrogen sorgt für eine Histaminausschüttung und Histamin sorgt für eine Östrogenausschüttung – ein Teufelskreis entsteht. Hingegen sorgt Progesteron für ein Hormongleichgewicht, verhindert Östrogenüberschuss und hemmt die Histaminausschüttung aus den Mastzellen.8
Ein relaxierender Einfluss von Magnesium auf die glatte Muskulatur und die Gebärmutter ist bekannt. Harris et al. konnten einverringertes Endometrioserisiko bei zunehmender Magensiumzufuhr zeigen, wobei die stärkste Assoziation mit der Magnesiumaufnahme aus der Nahrung bestand.9
In einer kleinen Cross-over-Studie mit 33 Frauen, die an einer Dysmenorrhö litten, konnte ein positiver Einfluss einer veganen und fettarmen Ernährung gezeigt werden. Das Sexualhormon-bindende Globulin stieg an, wodurch sich die Östrogenaktivität reduzierte. Dies hatte einen günstigen Einfluss auf die Schmerzintensität und -dauer.10
Beeinflussung der Progesteronsynthese und Östrogenaktivität
Ein rezentes Review von Neal Barnard et al. zeigt positive Auswirkungen auf den Östrogenstatus durch die Reduzierung gesättigter Fettsäuren, speziell Palmitinsäure und Transfettsäuren, und der Erhöhung der Ballaststoffzufuhr. Durch die Beeinflussung beider Nahrungsinhaltsstoffe konnte die Östrogenkonzentration um 10–25% gesenkt werden. Ergänzend dazu wurde in der „Nurses Health Study II“ (NHS II) ein um 56% erhöhtes Risiko für Endometriose beim Konsum von mehr als zwei Portionen rotem Fleisch pro Tag im Verglich zu weniger als einer Portion pro Woche beobachtet.11,12
Nutritive Modulierung des Darmmikrobioms
Daten einer Metaanalyse von Chiaffarino et al. zeigen bei Patientinnen mit Endometriose eine dreimal höhere Prävalenz für funktionale Darmbeschwerden wie Abdominalgien, Flatulenz, Emesis, Diarrhö und schmerzhafte Obstipation.13
Der höhere Gehalt von Polyphenolen in einer pflanzlich betonten Ernährung verglichen mit einer omnivoren Ernährung zeigte positive Effekte auf das Darmmikrobiom. Polyphenole können wie bereits angeführt entzündliche Prozesse reduzieren und es konnte eine höhere Anzahl entzündungshemmender Verbindungen im Darmmikrobion im Vergleich zu einer omnivoren Ernährung nachgewiesen werden.5
Um den Zusammenhang zwischen der Qualität der Kohlenhydrate und der Aufnahme von Ballaststoffen und Gluten bei Endometriose zu erforschen, analysierte ein Team unter der Leitung von Holly R. Harris Daten der NHS II. Dabei zeigte sich ein um 12% erhöhtes Risiko für eine Endometriose in Assoziation mit einem hohen glykämischen Index (GI) vs. niedrigen GI. Die Ergebnisse der NHS II deuten außerdem darauf hin, dass die Glutenaufnahme vermutlich kein starker Faktor für die Ätiologie oder Symptomatik der Endometriose ist.14
Eine nicht randomisierte Studie zur Auswirkung einer glutenfreien Ernährung auf das Schmerzgeschehen bei Endometriose von Marziali et al. (n=207) zeigte eine Symptomlinderung, jedoch hielten bemerkenswerte 63% eine glutenfreie Speisenauswahl nicht ein.15
In der diätologischen Beratung von Patientinnen mit Endometriose sind die Themen „glutenfrei“ und „weizenfrei“ sehr präsent. Eine glutenfreie Ernährung wird oftmals angestrebt, die tatschliche Umsetzung ist aufgrund von fehlendem Wissen und mangelnder Adhärenz häufig nicht gegeben. Meist werden lediglich Weißmehlgebäck und Mehlspeisen aus Weizen durch Dinkelweißmehlprodukte oder glutenfreie Produkte ersetzt.
Glutenfreie Produkte sind vorwiegend ballaststoffarm, nährstoffärmer, teurer, kochtechnisch und geschmacklich anders.
Fraglich bleibt, ob Gluten oder eine „non-celiac-gluten/wheat sensitivity“ (NCGS/NCWS) Ursache für gastrointestinale Symptome sind. Der nahezu vergleichbare Glutengehalt von Weizen (9,8g Gluten/100g) und Dinkel (10,3g Gluten/100g) stellt ein wenig nachvollziehbares Argument für eine Beschwerdebesserung bei Austausch von Weizen durch Dinkel dar.16
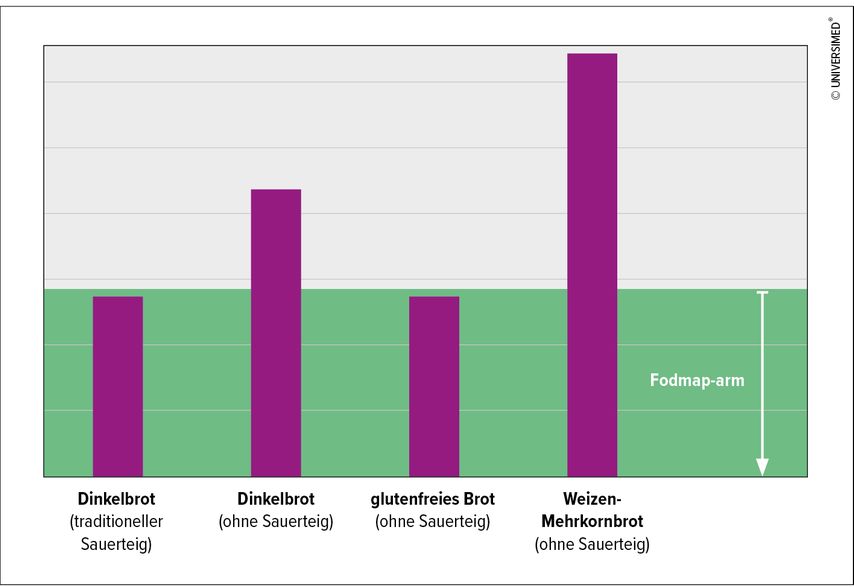
Eine mögliche Erklärung könnte der Fruktangehalt sein, der im Weizen deutlich höher als im Dinkel ist (Abb. 1). Fruktane zählen zu den fermentierbaren Kohlenhydraten, den sogenannten FODMAPs, und haben als Ballaststoffquelle positive Auswirkungen auf die Darmgesundheit. Bei bestehenden gastrointestinalen Problemen kann ein übermäßiger Verzehr Unverträglichkeiten jedoch verstärken. Bestimmte Zubereitungsmethoden reduzieren den Fruktangehalt, beispielsweise eine lange Teigführung wie bei der Herstellung von Sauerteigbrot.17
Abb. 1: Relativer Gehalt von „fermentable oligo-, di-, monosaccharides and polyols“ (FODMAP) verschiedener Mehle (Angabennach Gibson PR et al., modifiziert nach FODMAP-Info 2016)23,24
Diskutiert wird weiters die Interaktion von Amylase-Trypsin-Inhibitoren (ATI). Dies sind in glutenhaltigem Getreide vorkommende Proteine, insbesondere im Weizen, denen u.a. immunvermittelte Reaktionen und Entzündungen im Verdauungstrakt zugeschrieben werden.18
Insulin
Ein interessanter Einfluss auf die Endometriose wurde durch Insulin beobachtet: Lebensmittel mit hohem GI, somit jene mit niedrigem Ballaststoffgehalt, führen zu einem raschen und hohen Anstieg des Insulins und des „insulin-like growth factor 1“ (IGF-1). Ein Hyperinsulinismus kann wiederum einen Hyperöstrogenismus bewirken. Eine Arbeit von Friberg et al. belegte eine gesteigerte Proliferation von Endometriosezellen durch Östrogene und IGF-1. Ein hoher Verzehr rasch resorbierbarer kohlenhydrathaltiger Nahrungsmittel und Getränke kann die Endometriose dadurch negativ beeinflussen. 19,20
Fazit
Gezielte Ernährungsinterventionen können bei einer Endometriose eine Schmerzlinderung und Steigerung der Lebensqualität bewirken, jedoch aber keine Heilung. Für betroffene Frauen ist eine bewusste Nahrungsmittelauswahl eine relevante Möglichkeit, aktiv zur Schmerzlinderung beitragen.
Huijs et al. resümierten in einem Review, dass Nährstoffe durch direkte oder indirekte entzündungshemmende Eigenschaften eine Wirkung auf Endometriose-bedingte Schmerzen zeigen.21
Mythen und Falschinformationen u.a. durch soziale Medien und Verunsicherung durch persönliche Schmerzerlebnisse können die Ernährungsgewohnheiten verändern. Dies führt immer wieder zu einer restriktiven Speisenauswahl, wodurch die Gefahr einer Mangelernährung steigt, die wiederum nachteilige Auswirkungen auf die Darmflora, das Immunsystem und den Hormonhaushalt hat.
Omega-3-Fettsäuren, Polyphenole und Magnesium zeigen einen günstigen Einfluss auf die Endometriose, während häufiger Fleischkonsum, gesättigte Fettsäuren, Arachidonsäure, Histamin und rasch resorbierbare Kohlenhydrate Schmerz- und Entzündungsprozesse verstärken können.
Eine pflanzenbasierte Ernährung mit ballaststoffreichen und magnesiumreichen Nahrungsmitteln wie Vollkornprodukten, Nüssen, Mandeln, Hülsenfrüchten wirkt zudem günstig auf das Darmmikrobiom.
Schink et al. kommen in ihrer Arbeit zum Schluss, dass eine diätetische Intervention durch eine professionelle Ernährungsberatung dazu beitragen kann, die Krankheitslast von betroffenen Frauen zu reduzieren.22
Literatur:
1 Horn LC at al.: S2k-Leitlinie Diagnostik und Therapie der Endometriose – Anforderungen an die Pathologie.Pathologe 2022; 43(2): 117-125.AWMF-Registernummer 015-045;verfügbar unter https://register.awmf.org/de/leitlinien/detail/015-045 ; zuletzt aufgerufen am 7.3.2024 2 PubMed-Verzeichnis: Suchanfrage „Endometriosis nutrition“; https://pubmed.ncbi.nlm.nih.gov/?term=endometiosis%20nutrition&timeline=expanded ; zuletzt aufgerufen am 7.3.2024 3 Becker CM et al.: ESHRE Guideline: endometriosis. Hum Reprod Open 2022; 2022(2): hoac009 4 Hansen SO, Knudsen UB: Endometriosis, dysmenorrhoea and diet. Eur J Obstet Gynecol Reprod Biol 2013; 169(2): 162-71 5 Craig WJ et al.: The safe and effective use of plant-based diets with guidelines for health professionals. Nutrients 2021; 13(11): 4144 6 Qiu Y et al.: Vitamin D status in endometriosis: a systematic review and meta-analysis. Arch Gynecol Obstet 2020; 302: 141-52 7 Mehdizadehkashi A et al.: The effect of vitamin D supplementation on clinical symptoms and metabolic profiles in patients with endometriosis. Gynecol Endocrinol 2021; 37: 640-5 8 Maintz L, Novak N: Histamine and histamine intolerance. Am J Clin Nutr 2007; 85(5): 1185-96 9 Harris HR et al.: Dairy-food, calcium, magnesium, and vitamin D intake and endometriosis: a prospective cohort study. Am J Epidemiol 2013; 177: 420-30 10 Barnard N: Diet and sex-hormone binding globulin, dysmenorrhea, and premenstrual symptoms. Obstet Gynecol 2000; 95: 245-50 11 Barnard ND et al.: Nutrition in the prevention and treatment of endometriosis: A review. Front Nutr 2023; 10: 1089891 12 Yamamoto A et al.: A prospective cohort study of meat and fish consumption and endometriosis risk. Am J Obstet Gynecol 2018; 219(2): 178.e10 13 Chiaffarino F et al.: Endometriosis and irritable bowel syndrome: a systematic review and meta-analysis. Arch Gynecol Obset 2021; 303(1): 17-25 14 Schwartz NRM et al.: Glycemic index, glycemic load, fiber, and gluten intake and risk of laparoscopically confirmed endometriosis in premenopausal women. J Nutr 2022; 152(9): 2088-96 15 Marziali M ert al.: Gluten-free diet: a new strategy for management of painful endometriosis related symptoms? Minerva Chir 2012; 67: 499-504 16 Deutsche Forschungsanstalt für Lebensmittelchemie (Hg.): Lebensmitteltabelle für die Praxis (4. Auflage). Wissenschaftliche Verlagsgesellschaft mbH 2009 17 Brouns F et al.: Diet associations in endometriosis: a critical narrative assessment with special reference to gluten. Front Nutr 2023; 10: 1166929 18 Zevallos VF et al.: Nutritional wheat amylase-trypsin inhibitors promote intestinal inflammation via activation of myeloid cells. Gastroenterology 2017; 152(5): 1100-13.e12 19 Kazer RR: Insulin resistance, insulin-like growth factor I and breastcancer: A hypothesis. Int J Cancer 1995; 62: 403-6 20 Friberg E et al.: Sucrose, high-sugar foods, and risk of endometrial cancer–a population-based cohort study. Cancer Epidemiol Bio markers Prev 2011; 20(9): 1831-7 21 Huijs E, Nap A: The effects of nutrients on symptoms in women with endometriosis: a systematic review. Reprod Biomed Online 2020; 41(2): 317-28 22 Schink M et al.: Different nutrient intake and prevalence of gastrointestinal comorbidities in women with endometriosis. J Physiol Pharmacol 2019; 70(2): doi: 10.26402/jpp.2019.2.09 23 Gibson PR et al.: Food components and irritable bowel syndrome. Gastroenterology 2015; 148(6): 1158-74.e4 24 FODMAP-Info 2016: FODMAPs und Dinkel. Verfügbar unter: https://www.fodmap-info.de/fodmap-und-dinkel/ ; zuletzt aufgerufen am 7.3.2024
Das könnte Sie auch interessieren:
Was sollte der Urogynäkologe wissen?
Nykturie ist definiert als zumindest einmaliges nächtliches Urinieren, das den Schlaf unterbricht. Viele Experten werten Nykturie erst dann als klinisch signifikant, wenn es zumindest ...
Hormonfreie Therapiemöglichkeiten
Die Menopause ist ein erwartetes Ereignis im Leben jeder Frau. Symptome in der Perimenopause können leicht, mittelgradig oder stark ausgeprägt sein. In Abhängigkeit von der Art und der ...
Zyklusstörungen bei Leistungssportlerinnen
Während die Menstruation bis vor wenigen Jahren im Sport ein absolutes Tabuthema war, sind es nun Ansätze für zyklusbasiertes Training oder Vorzeigesportlerinnen wie etwa die ...