Bariatrische Endoskopie – ready for prime time?
Autor:innen: Dr. med. Chantal Hasler1
Dr. med. Simon Bütikofer1
Dr. med. Jörn-Markus Gass2,3
Dr. med. Patrick Aepli1
1Klinik für Gastroenterologie/Hepatologie
2Klinik für Allgemein- und Viszeralchirurgie
3Adipositaszentrum Zentralschweiz
Luzerner Kantonsspital, Luzern
E-Mail: chantal.hasler@luks.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Endoskopische bariatrische Eingriffe stellen aufgrund des höheren Wirkungspotenzials im Vergleich zu den bisherigen konservativen Therapiemassnahmen bei gleichzeitig geringerem Komplikationsrisiko verglichen mit chirurgischen Interventionen eine vielversprechende Option in der Adipositasbehandlung dar. Nachdem die Endoskopie zur Behandlung von Komplikationen nach bariatrischer Chirurgie seit Jahren etabliert ist, haben neue endoskopische Bariatrie-Verfahren durchaus Potenzial, sich auch als eigenständige, primäre Therapieoption durchzusetzen.
Keypoints
-
Die bariatrische Endoskopie etabliert sich nebst Lifestyle-Modifikation, medikamentöser Therapie und Chirurgie zunehmend als eigenständiger Behandlungsarm in der Bariatrie.
-
Der endoskopische Schlauchmagen (ESG) ist hinsichtlich Gewichtsreduktion über mindestens 24 Monate wie auch Komorbiditäten effektiv und sicher und wird gut toleriert. Er kann bei Übergewichtigen, die keinen chirurgisch-bariatrischen Eingriff wünschen oder sich (z.B. aus anästhesiologischer Sicht) nicht dafür qualifizieren, als Alternative zum Einsatz kommen.
-
Zur Behandlung der sekundären Gewichtszunahme, v.a. aber von Dumping-Beschwerden nach Magenbypass (RYGB), ist die endoskopische Anastomosenraffung (TORe) effektiv und weist im Vergleich zur Revisionsoperation eine niedrigere Komplikationsrate auf. Als endoskopischer Revisionseingriff nach Sleeve-Gastrektomie kann eine «revisional ESG» erfolgen.
Adipositas und deren Therapieansätze
Die Adipositas (BMI >30kg/m2) und deren Folgeerkrankungen haben in den letzten Jahren weltweit dramatisch zugenommen (Verdreifachung der Fallzahlen seit 1980) und stellen eine massive Belastung unserer Gesundheitssysteme dar. Laut WHO sind mittlerweile nahezu 60% aller Erwachsenen und fast jedes dritte Kind in Europa übergewichtig (BMI >25kg/m2). Parallel zur Adipositas lässt sich auch ein Anstieg der Komorbiditäten wie Diabetes mellitus Typ 2, kardiovaskuläre Erkrankungen, obstruktive Schlafapnoe, steatotische Lebererkrankung und diverse Tumorerkrankungen verzeichnen.1 Bei der Mehrheit der Adipösen kann mittels konservativer Massnahmen (Ernährungs-, Bewegungs- und Verhaltenstherapie) sowie der bisher verfügbaren medikamentösen Therapieansätze keine anhaltende Gewichtsreduktion erzielt werden.1 Die bereits seit Jahren in der Behandlung von Diabetes mellitus Typ2 zugelassenen GLP-1-Analoga («Glucagon-like peptide»-1-Rezeptor-Agonisten) werden zunehmend auch in der Adipositasbehandlung eingesetzt. Sie können durch ihre appetithemmenden Eigenschaften (verstärktes Sättigungsgefühl und verlangsamte Magenentleerung) zu einer raschen und relevanten Gewichtsabnahme verhelfen. Mit Liraglutid wird eine Gewichtsabnahme von circa 7,8% nach einem Jahr erreicht, Semaglutid schneidet mit –13,8% noch besser ab.2 Neuste Daten zum kombinierten GLP-1/GIP-Agonisten Tirzepatid versprechen sogar eine noch bessere Effektivität (bis zu –20%), wie in einer Metaanalyse mit über 12300 Personen kürzlich gezeigt werden konnte.3 Hinsichtlich der Nebenwirkungen stehen gastrointestinale Symptome wie Nausea, Emesis, Diarrhö oder Obstipation im Vordergrund, die bei über der Hälfte der Behandelten zu beobachten sind, jedoch nur selten zu einem Therapieabbruch führen.3 In Bezug auf möglicherweise längerfristig auftretende Nebenwirkungen kann zum jetzigen Zeitpunkt noch keine abschliessende Aussage gemacht werden.
Es ist unbestritten, dass die bariatrische Chirurgie die effizienteste Methode zur nachhaltigen Gewichtsreduktion darstellt und zur Reduktion von Komorbiditäten und Mortalität führt. Bariatrische Operationsverfahren sind in der Schweiz krankhaft übergewichtigen Patienten (aktuell ab Adipositas von GradII mit BMI >35kg/m2) nach mindestens 2 Jahren erfolgloser konservativer Therapie zur Gewichtsreduktion vorbehalten. Das klassische Goldstandard-Verfahren ist der laparoskopische proximale Roux-Y-Magenbypass (RYGB). Daneben hat sich in den letzten beiden Dekaden zunehmend die laparoskopische Sleeve-Gastrektomie (SG) etabliert. Bei diesen beiden Verfahren darf auch langfristig (>10 Jahre) eine Reduktion des Gewichts um 50–70% erwartet werden.4,5 Jedoch werden bisher insgesamt nur wenige Prozent der Adipösen, die sich eigentlich für eine bariatrische Intervention qualifizieren würden, operiert. In den USA ist es gerade einmal 1%.6,7 Die Gründe hierfür sind multifaktoriell und beinhalten unter anderem die Kosten, den fehlenden Zugang (je nach Land), eine ungenügende Sensibilisierung auf Patienten- sowie Ärzteseite, aber auch Ängste vor der Operation sowie möglichen Komplikationen.8,9
In den letzten Jahren hat sich das Konzept der bariatrischen Endoskopie als alternative, minimalinvasive Methode zur Chirurgie zunehmend etabliert. Zuvor war der Einsatz der Endoskopie vor allem auf die präoperative diagnostische Gastroskopie, die Behandlung von Komplikationen nach bariatrischer Chirurgie (hauptsächlich Blutungen, Insuffizienzen und Stenosen im Anastomosenbereich) sowie die Kontrollendoskopie 2–3 Jahre nach bariatrischer Chirurgie beschränkt. Bereits seit Jahren werden verschiedenste restriktive, aber auch malabsorptive endoskopische Verfahren entwickelt und eingesetzt. Die meisten dieser Methoden konnten sich jedoch nicht durchsetzen, entweder aufgrund von ungenügender und/oder nicht anhaltender Wirkung oder aber infolge einer zu hohen Komplikationsrate. Implantate wie der Magenballon und die Aspirationstherapie (über eine endoskopisch eingelegte perkutane Sonde, vergleichbar mit einer perkutanen endoskopischen Gastrostomie [PEG]) zeigten meist nur einen vorübergehenden Effekt und haben sich –zumindest in der Schweiz– nicht durchgesetzt. Der endoluminale Bypassschlauch (EndoBarrier®) wurde aufgrund einer zu hohen Komplikationsrate (v.a. hepatische Abszesse) bereits im Jahr 2017 wieder vom Markt genommen.
Der endoskopische Schlauchmagen
Bahnbrechend war schliesslich die Entwicklung des endoskopischen Nähsystems «Overstitch» (Apollo Endosurgery, USA), mit dem nicht nur sekundäre bariatrische Interventionen wie die Raffung einer erweiterten, gastrojejunalen Anastomose nach RYGB (z.B. bei Dumping-Beschwerden oder sekundärer Gewichtszunahme) möglich sind, sondern auch primäre Interventionen zur Gewichtsreduktion.
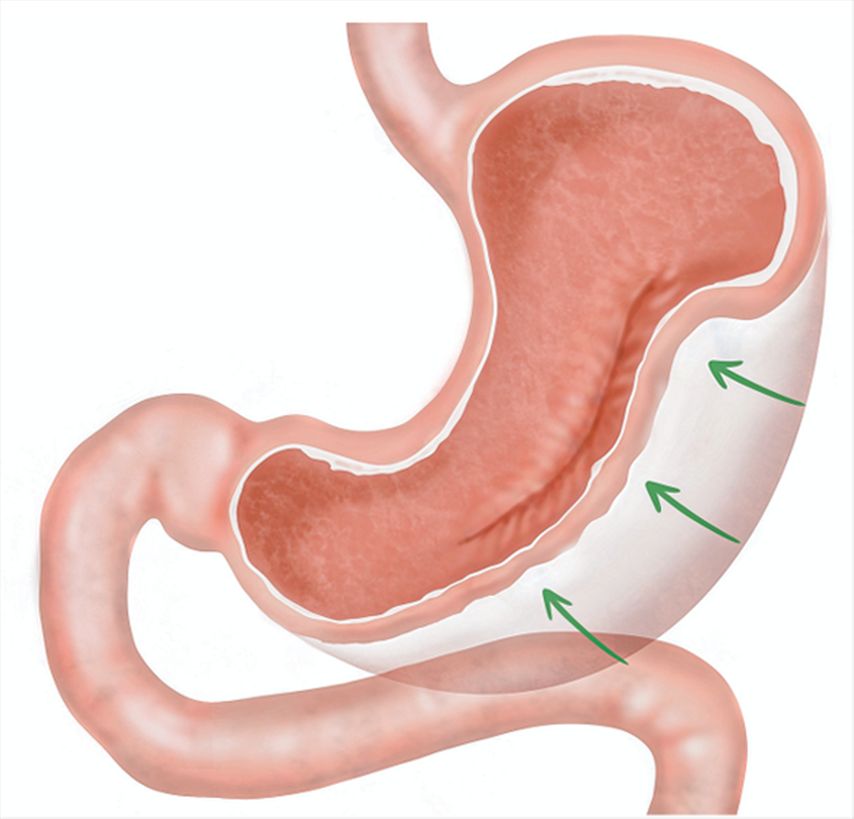
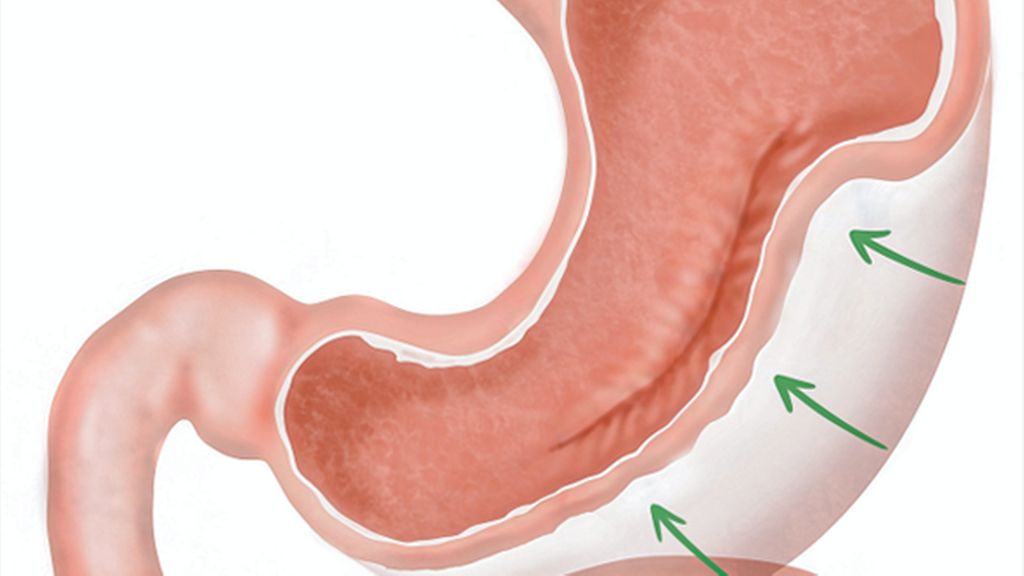
Im Jahr 2013 wurde erstmals der Endosleeve im Sinne einer endoskopischen Reduktion des Magenvolumens beschrieben.10 Aktuell kommen hierfür hauptsächlich zwei Verfahren bzw. Nahttechniken zum Einsatz. Einerseits die erstbeschriebene endoskopische Gastroplastie (ESG), andererseits die modifizierte «Primary obesity surgery endoluminal»(POSE-2)-Prozedur. Letztere hat die originale POSE-Prozedur, bei der der Fokus auf der Volumenreduktion des Magenfundus lag, aufgrund ihrer höheren Effektivität abgelöst.11 Grundsätzlich wird sowohl bei der ESG als auch bei der POSE-2-Prozedur von distal (auf Höhe der Angulusfalte) nach proximal das Magenvolumen durch Vollwandnähte kontinuierlich um circa 70–80% zu einem Schlauchmagen reduziert, wobei der Magenfundus unangetastet bleibt (Abb.1). Gleichzeitig wird der Magen durch den Eingriff auch in seiner Länge deutlich verkürzt, was zusätzlich die Magenperistaltik bremst. Im Gegensatz zum chirurgischen Schlauchmagen bleibt der Magenfundus unverändert, sodass die Nahrung dort länger liegen bleibt, was für ein anhaltendes Sättigungsgefühl sorgt.12 Durch die reduzierte Peristaltik wird dieser Effekt noch zusätzlich verstärkt. In der bisher grössten, prospektiven Studie aus Saudi-Arabien, in der 1000 Behandelte nach einer ESG nachkontrolliert worden waren, zeigte sich eine durchschnittliche Gewichtsreduktion um 15% nach 12 Monaten und um 14,8% nach 18 Monaten, was in etwa dem Verlust von 2/3 des Übergewichts entspricht.13 Diese Resultate wurden in weiteren Studien bestätigt.14,15 Zudem erreichen die meisten Behandelten mit Diabetes mellitus, arterieller Hypertonie oder Dyslipidämie nach wenigen Monaten eine komplette Remission.13,16 Darüber hinaus wird auch eine signifikante Verbesserung der Lebersteatose/-fibrose bei Patienten mit MASLD («metabolic dysfunction-associated liver disease») erreicht.17 Hinsichtlich der POSE-2-Prozedur zeigen neuste Daten 12 Monate postinterventionell eine durchschnittliche Gewichtsreduktion von 15,7%, mit ebenfalls signifikanter Verbesserung der zuvor genannten Komorbiditäten.18 Insgesamt ist die Gewichtsreduktion nach ESG und POSE-2 tendenziell aber etwas weniger stark ausgeprägt als nach den chirurgischen Eingriffen, mit denen eine Gewichtsreduktion von bis zu 30% erreicht werden kann, dafür treten aber auch weniger häufig relevante Komplikationen auf.13,15,19 Leichtgradige Komplikationen im Sinne von vorübergehendem abdominalem Unwohlsein und Nausea werden zwar regelmässig beschrieben, jedoch kommt es nur selten (<2%) zu schwerwiegenden Komplikationen wie postinterventionellen Blutungen, perigastrischen Flüssigkeitskollektionen oder Magenperforationen.13,14,16 Nicht überraschend (da der Magenfundus beim Endosleeve unverändert belassen wird) werden auch signifikant weniger häufig neu aufgetretene Refluxbeschwerden beobachtet im Vergleich zum laparoskopischen Schlauchmagen (0,4% vs. 5,8%).15 Es liegen zum aktuellen Zeitpunkt nur wenige Langzeitdaten vor, die meisten Studien weisen erst ein Follow-up von 1 bis 2 Jahren auf. Eine prospektive Kohortenstudie aus einem Zentrum in New York hat im Jahr 2021 jedoch auch 5 Jahre nach ESG eine anhaltende Gewichtsreduktion um durchschnittlich 15,9% zeigen können.20
Abb. 1: Beim endoskopischen Schlauchmagen wird das Magenvolumen mittels endoskopisch transmural gesetzter Nähte im Bereich des Magenkorpus um 70–80% verringert
Mögliche Vorteile des Endosleeves gegenüber den chirurgischen Verfahren sind die minimale Invasivität, was zu weniger Komplikationen und kürzeren Erholungszeiten führt, die geringeren Kosten (die Intervention ist oft auch ambulant durchführbar) und die potenzielle Reversibilität bzw. Wiederholbarkeit der Intervention. Somit hat der Endosleeve das Potenzial, die Lücke zwischen konservativen/medikamentösen Therapiemassnahmen und bariatrischer Chirurgie zu schliessen. Ein weiteres mögliches Anwendungsgebiet ist die Überbrückung bis zur Operation im Sinne einer «Bridge to surgery»-Intervention bei Übergewichtigen, die sich aufgrund von Komorbiditäten oder einer Superadipositas (BMI >50kg/m2) primär (noch) nicht für eine bariatrische Operation eignen. Grundsätzlich muss festgehalten werden, dass der langfristige Erfolg aller oben erwähnten Therapiemethoden der Adipositas nur durch eine multidisziplinäre Betreuung im Rahmen multimodaler Therapieprogramme an erfahrenen Adipositaszentren gewährleistet werden kann.
Sekundäre Gewichtszunahme und Dumping-Syndrom nach bariatrischer Chirurgie
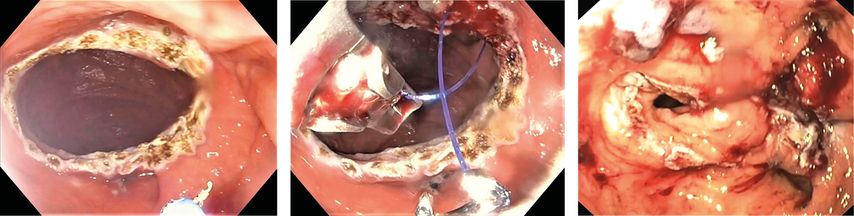
Eine suboptimale Gewichtsreduktion bzw. eine sekundäre Gewichtszunahme nach bariatrischer Chirurgie kommen leider häufig vor. Die Gründe hierfür sind multifaktoriell und unter anderem auf das Essverhalten der Betroffenen, aber auch auf eine Erweiterung des Magenpouchs, der gastrojejunalen Anastomose oder des Schlauchmagens zurückzuführen. Den Betroffenen kann eine operative Revision angeboten werden, jedoch ist diese mit höheren Risiken assoziiert als die primäre bariatrische Intervention.21 Bei der minimalinvasiven, endoskopischen Anastomosenraffung («transoral outlet reduction», TORe) nach RYGB wird die über die Jahre weit gewordene gastrojejunale Anastomose mittels endoskopischen Nähsystems durch transmurale Nähte auf einen Durchmesser von etwa 1cm verkleinert, wodurch die Restriktion wiederhergestellt werden kann (Abb.2). In einer multizentrischen, randomisierten, verblindeten Studie aus den USA konnte gezeigt werden, dass die TORe eine sichere und wirksame Massnahme zur Gewichtsreduktion bei sekundärer Gewichtszunahme nach RYGB darstellt (Gewichtsreduktion nach TORe 3,5% vs. 0,4% nach Schein-TORe)
Abb. 2: Bei der endoskopischen Anastomosenraffung (TORe) wird mit transmuralen Nähten die über die Jahre weit gewordene, gastrojejunale Anastomose nach Roux-Y-Magenbypass auf etwa 1cm Durchmesser verkleinert; A) über 2cm weite, gastrojejunale Anastomose mehrere Jahre nach RYGB, «aufgefrischt» mit Argon-Plasma-Coagulation (APC) vor TORe; B) Setzen der ersten Naht der TORe; C) gastrojejunale Anastomose unmittelbar nach TORe, endoskopisch knapp passierbar
.22 Darüber hinaus ist die Anastomosenraffung zur Behandlung von Dumping-Beschwerden äusserst effektiv. Diesbezüglich wird in einer weiteren amerikanischen Studie eine anhaltende Symptomfreiheit hinsichtlich eines Spätdumpings in 85% der Fälle auch 3Jahre nach TORe beschrieben.23 Ein zu weiter Schlauchmagen kann mittels sekundärer ESG («revisional ESG», R-ESG) ebenfalls endoskopisch gerafft werden. In einer prospektiven Multicenterstudie wurde 12Monate nach R-ESG eine Gewichtsreduktion von >15% bei 52% der Behandelten erreicht bzw. eine Gewichtsreduktion von >10% bei 81% der insgesamt 82 Patienten.24 Beide Prozeduren (TORe und R-ESG) sind effizient und sicher, weshalb sie als minimalinvasive Alternative zur Revisionsoperation angeboten werden können.
Literatur:
1 Heymsfield SB, Wadden TA: Mechanisms, pathophysiology, and management of obesity. N Engl J Med 2017; 376: 254-66 2 O’Neil PM et al.: Efficacy and safety of semaglutide compared with liraglutide and placebo for weight loss in patients with obesity: a randomised, double-blind, placebo and active controlled, dose-ranging, phase 2 trial. Lancet 2018; 392: 637-49 3 Alkhezi OS et al.: Comparative effectiveness of glucagon-like peptide-1 receptor agonists for the management of obesity in adults without diabetes: a network meta-analysis of randomized clinical trials. Obes Rev 2023; 24: e13543 4 O’Brien PE et al.: Long-term outcomes after bariatric surgery: a systematic review and meta-analysis of weight loss at 10 or more years for all bariatric procedures and a single-centre review of 20-year outcomes after adjustable gastric banding. Obes Surg 2019; 29: 3-14 5 Peterli R et al.: Effect of laparoscopic sleeve gastrectomy vs laparoscopic Roux-en-Y gastric bypass on weight loss in patients with morbid obesity: the SM-BOSS randomized clinical trial. JAMA 2018; 319: 255 6 Capristo E et al.: Intensive lifestyle modifications with or without liraglutide 3mg vs. sleeve gastrectomy: a three-arm non-randomised, controlled, pilot study. Diabetes Metab 2018; 44: 235-42 7 Ponce J et al.: American Society for Metabolic and Bariatric Surgery estimation of bariatric surgery procedures in 2015 and surgeon workforce in the United States. Surg Obes Relat Dis 2016; 12: 1637-9 8 Ibrahim Mohamed BK et al.: Endoscopic bariatric therapies: current status and future perspectives. JSLS 2022; 26: e2021.00066 9 Funk LM et al.: Patient and referring practitioner characteristics associated with the likelihood of undergoing bariatric surgery: a systematic review. JAMA 2015; 150: 999 10 Abu Dayyeh BK et al.: Endoscopic sleeve gastroplasty: a potential endoscopic alternative to surgical sleeve gastrectomy for treatment of obesity. Gastrointest Endosc 2013; 78: 530-5 11 Lopez-Nava G et al.: Modified primary obesity surgery endoluminal (POSE-2) procedure for the treatment of obesity. VideoGIE 2020; 5: 91-3 12 Abu Dayyeh BK et al.: Endoscopic sleeve gastroplasty alters gastric physiology and induces loss of body weight in obese individuals. Clin Gastroenterol Hepatol 2017; 15: 37-43 13 Alqahtani A et al.: Short-term outcomes of endoscopic sleeve gastroplasty in 1000 consecutive patients. Gastrointest Endosc 2019; 89: 1132-8 14 Lopez-Nava G et al.: Endoscopic sleeve gastroplasty for obesity: a multicenter study of 248 patients with 24 months follow-up. Obes Surg 2017; 27: 2649-55 15 Mohan BP et al.: Outcomes of endoscopic sleeve gastroplasty; how does it compare to laparoscopic sleeve gastrectomy? A systematic review and meta-analysis. Endosc Int Open 2020; 8: E558-65 16 Abu Dayyeh BK et al.: Endoscopic sleeve gastroplasty for treatment of class 1 and 2 obesity (MERIT): a prospective, multicentre, randomised trial. Lancet 2022; 400: 441-51 17 Hajifathalian K et al.: Improvement in insulin resistance and estimated hepatic steatosis and fibrosis after endoscopic sleeve gastroplasty. Gastrointest Endosc 2021; 93: 1110-8 18 Lopez Nava G et al.: Prospective multicenter study of the primary obesity surgery endoluminal (POSE 2.0) procedure for treatment of obesity. Clin Gastroenterol Hepatol 2023; 21: 81-9 19 Novikov AA et al.: Endoscopic sleeve gastroplasty, laparoscopic sleeve gastrectomy, and laparoscopic band for weight loss: how do they compare? J Gastrointest Surg 2018; 22: 267-73 20 Sharaiha RZ et al.: Five-year outcomes of endoscopic sleeve gastroplasty for the treatment of obesity. Clin Gastroenterol Hepatol 2021; 19: 1051-7 21 Kuzminov A et al.: Re-operations after secondary bariatric surgery: a systematic review. Obes Surg 2016; 26: 2237-47 22 Thompson CC et al.: Endoscopic suturing for transoral outlet reduction increases weight loss after Roux-en-Y gastric bypass surgery. Gastroenterol 2013; 145: 129-37 23 Petchers A et al.: Evaluation of endoscopic gastrojejunostomy revision after Roux-en-Y gastric bypass for treatment of dumping syndrome. Gastrointest Endosc 2022; 96: 639-44 24 Maselli DB et al.: Revisional endoscopic sleeve gastroplasty of laparoscopic sleeve gastrectomy: an international, multicenter study. Gastrointest Endosc 2021; 93: 122-30
Das könnte Sie auch interessieren:
Behandlung der Sigmadivertikulitis
Die Divertikulitis gehört zu den häufigsten Krankheitsbildern bei akuten Bauchschmerzen. Die Inzidenz nimmt mit dem Alter stark zu und immer mehr jüngere Patienten erkranken an einer ...
Therapie des Morbus Crohn: bewährte Konzepte und neue Strategien
Welche Behandlungsziele haben Ärzt:innen, die Patient:innen mit Morbus Crohn (MC) behandeln, und haben die Betroffenen die gleichen Ziele? Lassen sich die Therapieziele erreichen, wenn ...
Therapie des Morbus Crohn: Biologikabehandlung optimieren
Prof. Dr. med. Iris Dotan, Rabin Medical Center, Petah Tikva, und Universität Tel Aviv (Israel), zeigte im Rahmen des 9. Postgraduate Course des IBDnet Möglichkeiten auf, wie die ...