Vorsichtiger Zukunftsoptimismus dank erstmaliger Stabilisierung des FA-Verlaufs
Unser Gesprächspartner:
Prof. Dr. med. Hans H. Jung
Leiter des kosek-anerkannten Zentrums für seltene neuromuskuläre Erkrankungen
Klinik für Neurologie
Universitätsspital Zürich
E-Mail: hans.jung@usz.ch
Das Interview führte Dr. rer. nat. Torsten U. Banisch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Behandlung von Patient:innen mit Friedreich-Ataxie beruht vor allem auf wirkungsvollen symptomatischen Therapien, die über unterschiedliche Fachgebiete hinweg koordiniert werden müssen. Mit Omaveloxolon wurde im September 2024 ein erstes Therapeutikum in der Schweiz zugelassen, das den Progress der Krankheit stabilisieren kann. Prof. Dr. med. Hans H. Jung erläutert den Praxisalltag bei FA und teilt seine Sichtweise auf die neuen Therapieoptionen.
Herr Prof. Jung, Sie sind ein langjähriger Experte im Feld der neuromuskulären Erkrankungen, inklusive der Friedreich-Ataxie (FA), und Leiter des kosek-anerkannten Zentrums für seltene neuromuskuläre Erkrankungen am Universitätsspital Zürich. Wie hat sich das Therapiefeld der FA rückblickend in den letzten 10 Jahren verändert?
H. H. Jung: In der Behandlung von Ataxiepatient:innen, die Friedreich-Ataxie eingeschlossen, hat die symptomatische Behandlung wie die Physiotherapie, die Logopädie oder die Behandlung von Komplikationen wie Kardiopathie oder Diabetes einen sehr hohen Stellenwert und sich als äusserst hilfreich und effektiv erwiesen. Generell hat es in den letzten 10 Jahren kaum positive Studien zu zusätzlichen Therapieansätzen gegeben. Zu erwähnen ist Idebenon, bei dem vor einigen Jahren eine Wirksamkeit zur Kontrolle der Kardiopathie bei Friedreich-Ataxie postuliert wurde. Diese konnte dann leider in Folgestudien nicht bestätigt werden. Es gab zudem verschiedene kleinere Studien mit krankheitssymptomorientierten Medikamenten wie Riluzol, die eine gewisse Wirksamkeit gezeigt haben, aber letzten Endes keine überzeugenden Daten für eine evidenzbasierte Wirksamkeit geliefert haben. Aktuell kam mit Omaveloxolon nun ein erster vielversprechender Wirkstoff auf den Markt, der das Potenzial hat, die Progression der Friedreich-Ataxie zu verlangsamen.
Vor fast 30 Jahren wurde der ursächliche genetische Defekt der FA aufgedeckt. Eine Revolution auchfür die Diagnostik, oder gibt es hier mehr zu beachten?
H. H. Jung: Die Friedreich-Ataxie ist die häufigste genetisch determinierte rezessive Ataxie. In der Diagnostik ist somit der genetische Test ausschlaggebend. Hier müssen aber die klinischen Verdachtsmomente richtig erkannt werden. Der typische FA-Phänotyp beginnt im Kindes- und frühen Jugendalter, meistens zwischen 8 und 15 Jahren, und reicht von Gleichgewichtsstörungen und Gangstörungen hin zu Sprachstörungen.
Anders sieht dies bei den atypischen Formen der Friedreich-Ataxie aus. Diese treten zumeist im späteren Erwachsenenalter auf und zeigen nicht die typischen Befunde der jugendlichen Friedreich-Ataxie. Diese Patient:innen können ein reines zerebelläres Ausfallsyndrom haben und erhaltene Muskeleigenreflexe, die bei den jugendlichen Patient:innen regelhaft fehlen. Zudem treten weniger spinale Symptome auf, die ansonsten ganz klar im Vordergrund stehen.
In puncto Biomarker gibt es Daten, die zeigen, dass die Neurofilamente erhöht sein können. Diese dienen aber vorrangig der Evaluierung eines Therapieansprechens in klinischen Studien.
Die FA-Behandlung umfasst mehrere Fachgebiete, da neben den neurologischen Veränderungen auch kardio-logische, skelettale und metabolische Symptome auftreten können.Wie decken Sie dies in der Breite in Ihrer Klinik ab und wie gestaltet sich die Koordination zwischen den Fachärzten?
H. H. Jung: Unser Muskelzentrum besteht aus einem neuropädiatrischen Teil für Kinder und Jugendliche bis 16 Jahre und einem Erwachsenenteil für Betroffene ab 16 Jahren. Hier haben wir ein gut ausgebautes und etabliertes Netzwerk verschiedener Spezialisten, auf das wir zurückgreifen können. Das deckt eben genau die relevanten Aspekte wie die Kardiologie, die Orthopädie, die Diabetologie und die Pneumologie für Patient:innen mit einer neuromuskulären Atemstörung und schliesslich die Gastroenterologie bei Schluckstörungen ab. Dies kann natürlich etwas anders aussehen, wenn Patient:innen mit Friedreich-Ataxie in der Peripherie behandelt werden, wo eben diese Netzwerkbildung zwangsläufig nicht in diesem Masse vorliegt.
Wie gestaltet sich der Behandlungsalltag und wie gehen die Patient:innen mit der Erkrankung um?
H. H. Jung: Eine chronische neurologische Erkrankung wie die Friedreich-Ataxie ist natürlich vor allem für die Betroffenen und auch ihre Angehörigen eine sehr grosse Herausforderung. Hier versuchen wir, eine Unterstützung zu bieten, die in der Regel in Zusammenarbeit mit wohnortnahen Institutionen und Therapiestellen erfolgt.
In seltenen Fällen organisieren wir auch eine psychologische Betreuung, aber zumeist lernen die Patient:innen eben schon in jungen Jahren, mit der Krankheit und dem Verlauf umzugehen.
Zu den therapeutischen Ansätzen: Mit Omaveloxolon wurde im September 2024 ein erstes Therapeutikum in der Schweiz zugelassen, das nachweislich die neurologische Funktion verbessert. Wie ist Ihre Einschätzung zu der Therapie und haben Sie schon Praxis-erfahrungen sammeln können?
H. H. Jung: Neben der Zulassung war die Aufnahme von Omaveloxolon in die Spezialitätenliste im Mai 2025 und somit die gesicherte Kostenübernahme seitens der Versicherer von zentraler Bedeutung. Zuvor wurden die Anträge aller unserer Patient:innen für das Medikament ausnahmslos abgelehnt, was sich aber nun zum Glück geändert hat.
Insgesamt betreuen wir in unserer Klinik rund 25 Patient:innen mit Friedreich-Ataxie und sind dabei, bei allen, die es wünschen, die neue Therapie zu initiieren. Wir sind sehr froh, dass die Therapie jetzt zur Verfügung steht, aber viele Patient:innen und ihre Angehörigen kommen mit der Erwartung in die Klinik, dass sich ihre Situation nun weitreichend verbessern kann. Hier ist es sehr wichtig, dass sich die Betroffenen durch eine fundierte Aufklärung seitens der Behandler und anhand der vorliegenden Studiendaten ein genaues Bild von den realistisch erreichbaren Zielen machen können.
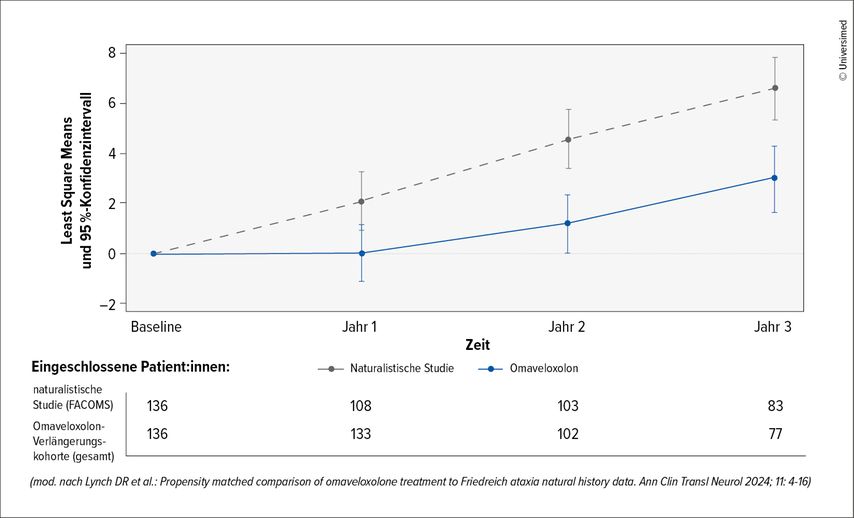
Die aktuellen Studienergebnisse, nach einer Beobachtungszeit von mittlerweile 3 Jahren, zeigen, dass zwar eine Stabilisierung des Krankheitsverlaufs und eine verlangsamte Progression unter Omaveloxolon erreicht werden können, aber eine nachhaltige Verbesserung nicht erwartet werden kann (Abb. 1). Zudem wissen wir noch nicht, was im längerfristigen Verlauf passiert, da es keine Langzeitdaten gibt und das Medikament erst seit Kurzem in Anwendung ist. Im Einklang mit den Zulassungsbedingungen sollte aber in den ersten 6 Monaten sehr wohl eine Verbesserung des klinischen Zustandes eintreten, die mit einem spezifischen Score, dem sogenannten «modified Friedreich’s Ataxia Rating Scale» (mFARS), ermittelt wird. Zudem darf im weiteren Verlauf eine allfällige Verschlechterung ein definiertes Mass nicht überschreiten, ansonsten muss die Therapie wieder abgesetzt werden.
Gerade wird eine Vielzahl neuer Therapieansätze in klinischen Studien untersucht, die an der Funktion der Mitochondrien ansetzen oder an Frataxin selbst. Das Ziel ist die Krankheitsmodifikation. Wie sehen Sie diese Ansätze und schauen Sie positiv in die Zukunft des Therapiefelds der FA?
H. H. Jung: Die eingeschränkte Funktion der Mitochondrien ist ein wichtiges pathogenetisches Element bei der Friedreich-Ataxie, das nachweislich unter Omaveloxolon verbessert wird. Somit kann man schon erwarten, dass auch eine gewisse Krankheitsmodifikation stattfinden wird. Aber die Therapie wirkt sich eben nicht direkt auf den Gendefekt aus, sondern auf die nachgeschalteten Prozesse.
Die Studiendaten zu den anderen Therapeutika, die ebenfalls an der Mitochondrienfunktion ansetzen, werden natürlich mit Spannung erwartet. Es bleibt zu hoffen, dass sie eine ähnlich gute oder gar verbesserte Wirksamkeit zeigen.
Das ausgegebene Ziel ist es natürlich, den ursächlichen Gendefekt anzuvisieren und therapeutisch einen nachhaltigeren Effekt zu erzielen. Mittlerweile haben wir auch die technischen Möglichkeiten, um dies zu versuchen, wie an den laufenden Studien zu sehen ist, und das ist natürlich für die Betroffenen und auch für ihre Behandler eine sehr erfreuliche Perspektive.
Insgesamt können wir viel optimistischer in die Zukunft schauen als noch vor 20 Jahren und im Angesicht der neuen Techniken und Methoden ist es durchaus denkbar, dass wir zukünftig noch effektivere Therapien für unsere Patient:innen zur Verfügung haben werden.
Vielen Dank für das Gespräch!
Das könnte Sie auch interessieren:
Wie lässt sich die Zeit bis zur Diagnose der amyotrophen Lateralsklerose verkürzen?
Die amyotrophe Lateralsklerose (ALS) gilt als unaufhaltsam fortschreitende neurodegenerative Erkrankung, die im Durchscnitt drei bis vier Jahre nach Symptombeginn mit dem Tod durch ...
Diagnose der ALS: von Biomarkern bis Kognition und Verhalten
Die Heterogenität der ALS macht eine Diagnose nicht leicht. Dazu kommt, dass die Pathogenese immer noch nicht richtig verstanden ist und dass sich die Frühsymptome mit jenen anderer ...
Neues aus der Alzheimer’s Disease Drug Development Pipeline
Mit der weltweiten Zulassung der Amyloidantikörper Lecanemab und Donanemab ist erstmals eine kausale Behandlung der Alzheimerkrankheit möglich geworden. Die Behandlung setzt an der ...