Highlights aus der Nephrologie 2022
Bericht:
Regina Scharf, MPH
Redaktorin
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Hot-Topic-Session am SGN-Kongress ist für uns seit Jahren ein Muss. Wir präsentieren Ihnen hier eine Zusammenfassung von wichtigen Studien aus der Nephrologie und anverwandten Fachgebieten, die im letzten Jahr erschienen sind. An erster Stelle stehen neue Aspekte im Management der chronischen Nierenerkrankungen.
EMPA-KIDNEY
Nach den beiden renalen und kardiovaskulären (CV) Outcomestudien CREDENCE und DAPA-CKD mit den SGLT2-Inhibitoren (SGLT2-I) Canagliflozin und Dapagliflozin wurden Ende 2022 an der Kidney Week 2022 in Orlando die Resultate der EMPA-KIDNEY-Studie vorgestellt.1–3 In die multizentrische doppelblinde und placebokontrollierte Studie wurden über 6600 Patienten mit einer chronischen Nierenerkrankung (CKD) unterschiedlicher Ursachen und einer eGFR von ≥20–45ml/min/1,73m2 eingeschlossen. Diese erhielten nach der Randomisierung zusätzlich zu ihrer Standardtherapie eine Behandlung mit Empagliflozin 10mg/d oder Placebo. Die mediane Behandlungsdauer betrug zwei Jahre. Während dieser Zeit trat der primäre Endpunkt (Progression der Nierenerkrankung oder CV Tod) bei 13,1% der Patienten in der Empagliflozingruppe und bei 16,9% in der Placebogruppe auf (HR: 0,72; p<0,001). Wie die Subgruppenanalyse zeigte, profitierten die Patienten unabhängig von ihrem glykämischen Status und der eGFR bei Studieneinschluss von der Behandlung mit Empagliflozin. Während sich der Benefit der SGLT2-I-Therapie auf die Nierenfunktion während der verhältnismässig kurzen Studiendauer vor allem bei den Patienten mit einer ausgeprägten Albuminurie (>300 mg/g) zeigte, deutete der eGFR-Slope darauf hin, dass die Therapie auch bei einer niedrigeren Albuminurie von Vorteil ist. Wie Dr. med. Alexander Ritter vom Universitätsspital Zürich sagte, «ist die Initiierung eines SGLT2-Inhibitors bis zu einer eGFR von 20 ml/min/1,73 m2 vertretbar».
STOP-ACEi
Die Frage, ob die Behandlung mit Renin-Angiotensin-Inhibitoren (RASi) bei Patienten mit fortgeschrittener CKD gestoppt werden sollte, wird kontrovers diskutiert. Untersuchungen zeigen, dass die Progression einer milden bis moderaten proteinurischen CKD durch eine RASi-Therapie verzögert werden kann. In anderen Studien konnte die Zeit bis zum Beginn einer Nierenersatztherapie durch das Absetzen des RASi verlängert werden. Die vom UK National Health Service (NHS) finanzierte STOP-ACEi-Studie ist die erste randomisierte kontrollierte Untersuchung, die versucht, diese Frage zu beantworten. Wie die Ergebnisse nach einer 3-jährigen Behandlungsdauer zeigten, unterschied sich die eGFR in den beiden Gruppen mit fortgesetzter resp. unterbrochener RASi-Therapie nicht (primärer Endpunkt: eGFR 13,3 vs. 12,6ml/min/1,73m2; p=0,42). Von den Patienten mit einem RASi entwickelten 56% eine terminale Nierenerkrankung (ESRD) oder mussten mit einer Nierenersatztherapie behandelt werden, verglichen mit 62% der Patienten in der Gruppe ohne einen RASi.4 Obwohl die Therapie mit einem RASi die Progression der CKD nicht entscheidend zu beeinflussen scheint, sprach sich der Referent dafür aus, diese aufgrund des hohen CV Risikos bei Patienten mit einer CKD Grad 4/5 fortzusetzen. «Auf der anderen Seite muss man sich nicht allzu grosse Sorgen um die Nierenfunktion machen, wenn die RASi-Therapie wegen Unverträglichkeit gestoppt werden muss», sagte er.
Hot Topics bei IgA-Nephropathie
Eine grosse Metaanalyse von 13 Studien mit mehr als 90000 Patienten hat im letzten Jahr das Outcome von Personen mit einer CKD, aber ohne Diabetes mellitus (DM) untersucht, die mit einem SGLT2-I behandelt wurden. Wie eine Subanalyse der beiden Studien DAPA-CKD und EMPA-KIDNEY zeigte, profitieren vor allem Patienten mit IgA-Nephropathie (IgAN) von der Therapie mit SGLT2-I.5 «Die SGLT2-Inhibitoren sollten deshalb ergänzend zu den RASi als Standardtherapie bei IgA-Nephropathie eingesetzt werden», so Ritter.
Publiziert wurde auch der zweite Teil der TESTING-Studie, die die Behandlung mit Glukokortikoiden bei Patienten mit IgA-Nephropathie untersucht hatte.6 Der erste Teil, ein systematischer Review inkl. Metaanalyse, hatte gezeigt, dass die Behandlung mit Glukokortikoiden bei Patienten mit einer IgAN und einem hohen Progressionsrisiko einen protektiven Effekt auf die Nierenfunktion hat. Gleichzeitig führte die Steroidbehandlung zu einer Zunahme von Komplikationen. Ziel des aktuellen RCT war die Untersuchung der Wirksamkeit und Sicherheit einer 6- bis 9-monatigen Therapie mit Methylprednisolon (MP) im Vergleich zu Placebo bei Patienten mit IgAN, die mit einer Standardtherapie behandelt wurden. Nachdem das initiale MP-Schema (0,6–0,8 mg/kg) zu einem gehäuften Auftreten ernsthafter Infektionen geführt hatte, wurde die Steroiddosis auf 0,4mg/kg reduziert, zusätzlich erhielten die Patienten eine Antibiotikaprophylaxe. Dadurch konnte das Auftreten des primären Endpunktes (Reduktion der eGFR um 40%, Nierenversagen oder Tod infolge der Nierenerkrankung) verglichen mit Placebo während des durchschnittlichen Follow-ups von 4,2 Jahren signifikant reduziert werden (28,8% vs. 43,1%; HR: 0,53%, p<0,001).7 Allerdings verursachte die Steroidtherapie, insbesondere in höherer Dosierung, auch in dieser Studie deutlich mehr ernsthafte Nebenwirkungen.
In der NefIgArd-Studie wurde der Einsatz einer neuen, zielgerichteten Budesonid-Formulierung (Nefecon®, «novel, targeted-release formulation of oral budesonide»; ist in der Schweiz nicht zugelassen) untersucht, die über die Peyers Patches des GALT («gut-associated lymphoid tissue») aufgenommen wird. Wie die Ergebnisse des ersten Teils (Part A) zeigen, reduzierte die Nefecon-Behandlung (16mg/d)die Proteinurie der eingeschlossenen IgAN-Patienten während der 9-monatigen Behandlung signifikant im Vergleich zu Placebo (primärer Endpunkt: –27%,), ebenso während des anschliessenden 3-monatigen Follow-ups.8 Die Ergebnisse führten zu einer provisorischen Zulassung durch die FDA. Über die dauerhafte Zulassung werden die Ergebnisse des 12-monatigen Follow-ups (Part B) entscheiden.
Translationale Forschung
Die CAR(«chimeric antigen receptor»)-T-Zell-Therapie wird seit einigen Jahren mit Erfolg zur Behandlung von Malignomen, insbesondere bei Patienten mit B-Zell-Lymphom, eingesetzt. Eine kleine Studie (n=5) hat die Methode zur Behandlung von Patienten mit einem therapierefraktären systemischen Lupus erythematodes (SLE) und Multiorganbeteiligung untersucht. Wie die Ergebnisse zeigten, befanden sich drei Monate nach der Behandlung alle fünf Patienten in medikamentenfreier Remission. Diese hielt bis zu einem medianen Follow-up von 8 Monaten an.9
Neuigkeiten gibt es auch bei den mRNA-Vakzinen. «Ein potenzieller ‹Gamechanger› in der Influenzaprävention könnte eine multivalente mRNA-Vakzine gegen alle bisher bekannten Influenza-A- und -B-Virussubtypen sein», sagte PD Dr. med. et phil. Matthias Moor vom Karolinska-Institut, Schweden.10 Vielversprechend sind auch die Ergebnisse einer neuen Booststrategie gegen SARS-CoV-2 mit einem nicht adjuvantierten intranasalen mRNA-Impfstoff. Wie die Untersuchung im Tiermodell zeigte, induzierte die Anwendung des intranasalen Impfstoffs eine vergleichbare Immunantwort wie der i.m. Booster. Gleichzeitig wiesen die untersuchten Mäuse eine deutlich höhere mukosale Immunität und einen besseren Infektionsschutz gegen SARS-CoV-2 auf.11
Nierenversagen ist eine Komplikation, die häufiger während oder nach Covid-19 auftritt. Bislang war aber unklar, ob es sich dabei um eine direkte Folge der Virusinfektion handelt. Eine aktuelle Studie zeigt nun, dass die Infektion von Nierenorganoiden aus humanen pluripotenten Stammzellen zu einer Zellschädigung und anschliessenden Fibrose führt. Die Ergebnisse könnten sowohl die akute Nierenschädigung bei Patienten mit Covid-19 erklären wie auch die Entwicklung einer CKD im Rahmen eines Long-Covid-Syndroms.12
Noch immer ist unklar, wodurch postakute Infektionssyndrome wie z.B. das Long-Covid-Syndrom verursacht werden. Ein im letzten Jahr erschienener Review fasst die verschiedenen Hypothesen zusammen.13 Ein zusätzliches Puzzleteil, das zur Erklärung der anhaltenden Symptome beitragen könnte, sind die vermehrt auftretenden Mikrothromben aus Fibrin-Amyloid. Diese binden eine Vielzahl von proinflammatorischen Molekülen, sodass diese nicht mit den traditionellen Testmethoden wie z.B. einer CRP-Bestimmung nachgewiesen werden können.14 Neuere Daten weisen darauf hin, dass die proinflammatorischen Zytokine zu einem Versagen des fibrinolytischen Systems führen und zu den anhaltenden Symptomen wie chronischer Müdigkeit, Dyspnoe oder kognitiver Einschränkung beitragen könnten.15
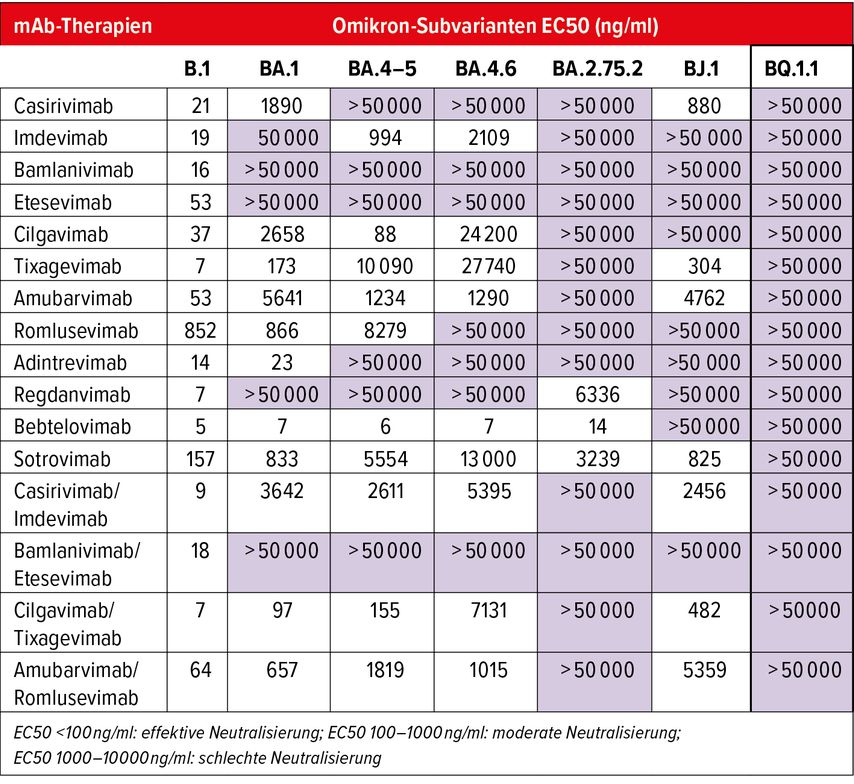
Eine Untersuchung pädiatrischer Patienten zeigt, dass bei diesen nach Covid-19 häufiger ein neuer DM Typ 1 diagnostiziert wird als nach anderen respiratorischen Infekten.16 Aufgrund dieser Beobachtung wird befürchtet, dass nach Covid-19 weitere Langzeit-Autoimmunkomplikationen auftreten könnten. «Diese Überlegung sollte in die Nutzen-Risiko-Abwägung vor einer Impfung gegen SARS-CoV-2 bei pädiatrischen Patienten miteinbezogen werden», empfahl Moor. Die Sorge um die Wirksamkeit der neutralisierenden Antikörpertherapien gegen SARS-CoV-2 nimmt mit dem Auftreten neuer Varianten zu. Tatsächlich scheint gegen die zurzeit vor allem in den USA und zunehmend auch in Europa zirkulierende Omikron-Subvariante BQ.1.1 bislang «kein Kraut» gewachsen zu sein. Das zeigen zumindest die Daten einer aktuellen Analyse (Tab. 1).17
Tab. 1: Ausgeprägte Resistenz der Omikron-Subvariante BQ.1.1 gegen individuelle monoklonale Antikörper (mAb) oder mAb-Cocktails (adaptiert nach Arora et al.)17
Nierentransplantation
Zu den Hot Topics in der Prätransplantationsphase gehörte ein neues ECMO-Verfahren zur Organkonservierung (OrganEx), das mit einem gepulsten arteriellen Blutfluss und einem speziellen nicht zellulären Hämoglobin-basierten Perfusat arbeitet. Das neue Verfahren führte im Tiermodell schon nach kurzer Zeit in multiplen Organen zu einer Abnahme des Zelltods und zu einer Wiederherstellung selektiver molekularer und zellulärer Prozesse. Ein kürzlich im «New England Journal of Medicine» erschienener Artikel hebt die Auswirkungen hervor, die das neue Verfahren auf die Lebensrettung, Transplantationsmedizin und das Organüberleben haben könnte.18,19
Zwei Arbeiten im Bereich der perioperativen Phase der Nierentransplantation haben sich mit der Qualität und Quantität des Flüssigkeitsersatzes auseinandergesetzt. Die noch unpublizierten Daten der BEST-Fluid-Studie deuten darauf hin, dass die Transplantatfunktion durch den Einsatz einer balancierten kristalloiden Infusionslösung verbessert werden kann. Der Volumenersatz mit isotoner Kochsalzlösung hatte in zwei älteren Studien zu einer hyperchlorämischen Azidose mit Abnahme des renalen Blutflusses und der Nierenrindenperfusion sowie zu einer Reduktion der eGFR und des Urinvolumens geführt.20
Was die Quantität des Volumenersatzes in der frühen perioperativen Phase betrifft, so scheint weniger mehr zu sein. So konnte eine retrospektive Analyse von Patienten, die zwischen 2015 und 2019 ein Nierentransplantat erhalten hatten, zeigen, dass eine niedrige Volumenzufuhr zu einer höheren eGFR einen Monat nach der Transplantation führte als eine mittlere oder hohe Volumenzufuhr. Eine positive Flüssigkeitsbalance war darüber hinaus mit einem erhöhten Auftreten von postoperativen Komplikationen assoziiert. Gemäss der Studie betrug das Limit für den perioperativen Flüssigkeitsersatz 40ml/kg oder ca. 3 Liter für eine 70kg schwere Person. «Basierend auf diesen beiden Studien wurde am Universitätsspital in Genf das Flüssigkeitsmanagement bei Patienten mit Nierentransplantation angepasst», sagte der Dr. med. Fadi Haidar vom Universitätsspital Genf.21
Quelle:
Jahreskongress der Schweizerischen Gesellschaft für Nephrologie, 8.–9. Dezember 2022, Interlaken
Literatur:
1 Sarraju A et al.: Am Heart J 2021; 233: 141-48 2 Heerspink HJL et al.: N Engl J Med 2020; 383: 1436-46 3 Herrington WG et al.: N Engl J Med 2022; 388: 117-27 4 Bhandari S et al.: N Eng J Med 2022; 387: 2021-32 5 Nuffield Department of Population Health Renal Studies Group: Lancet 2022; 400: 1788-801 6 Lv J et al.: J Am Soc Nephrol 2012; 23: 1108-16 7 Lv J et al.: JAMA 2022; 327: 1888-98 8 Baratt J et al.: Kidney Int 2022; S0085-2538 9 Mackensen A et al.: Nat Med 2022; 28: 2124-32 10 Arevalo CP et al.: Science 2022; 378: 899-904 11 Tianyang M et al.: Science 2022; 378: eabo2523 12 Jansen J et al.: Cell Stem Cell 2022; 29: 217-31 13 Choutka J et al.: Nat Med 2022; 28: 911-23 14 Pretorius E et al.: Cardiovasc Diabetol 2021; 20: 172 15 Kruger A et al.: Cardiovasc Diabetol 2022; 21: 190 16 Kendall EK et al.: JAMA Netw Open 2022; 5: e2233014 17 Arora P et al.: Lancet Infect Dis 2022 [online ahead of print] 18 Andrijevic D et al.: Nature 2022; 608: 405-12 19 Eltzschig H et al.: N Engl J Med 2022; 387: 2089-91 20 Chowdhurry AH et al.: Ann Surg 2012; 256: 18-24 21 Jia H et al.: Transplant Int 2021; 34: 1862-74
Das könnte Sie auch interessieren:
Neue Klassifikation soll für mehr Klarheit sorgen
Die Glomerulonephritis ist eine komplizierte Angelegenheit. Das liegt auch daran, dass die immunvermittelten Erkrankungen anhand von histopathologischen Mustern beschrieben werden, die ...
Therapie der ANCA-assoziierten Vaskulitis: Gibt es steroidfreie Alternativen?
Noch in den 1950er-Jahren verstarben rund 90% der Patient:innen, die an einer mit antineutrophilen zytoplasmatischen Antikörpern (ANCA) assoziierten Vaskulitis litten, im ersten Jahr ...
Spannende Fälle
Neben ihren Forschungsergebnissen stellten Schweizer Nephrologinnen und Nephrologen am Jahreskongress 2024 in Basel auch einige spannende und lehrreiche Fälle vor. Wir präsentieren Ihnen ...