Zona au niveau de la tête
Compte-rendu:
Dre méd. Christine Adderson-Kisser, MPH
Journaliste médicale
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Alors qu’un zona au niveau du thorax peut généralement être traité par un médecin de premier recours, une collaboration interdisciplinaire avec des ophtalmologues, ORL ou neurologues est généralement recommandée en cas de zona au niveau de la tête et du cou. En fonction de la sévérité et de la localisation, le zona ophtalmique et le zona auriculaire peuvent entraîner des complications, parfois irréversibles. La vaccination contre le zona offre une bonne protection et est recommandée à partir de 65 ans chez les personnes immunocompétentes, ainsi qu’à partir de 50 ans, voire parfois 18 ans, chez les personnes immunodéficientes.
Keypoints
-
Le zona touche dans 8 à 20% des cas la région oculaire (zona ophthalmique) et dans <1% des cas la région intra-auriculaire et péri-auriculaire (zona auriculaire; syndrome de Ramsay Hunt).
-
Le zona ophtalmique est considéré comme une urgence ophtalmologique avec un risque de cécité et nécessite une prise en charge conjointe par un·e ophtalmologue.
-
Le traitement antiviral doit être administré immédiatement (<72h) afin d’éviter une évolution prolongée et des complications.
-
L’OFSP et la CFV recommandent le vaccin sous-unitaire recombinant avec adjuvant (Shingrix®) chez les personnes immunocompétentes âgées de 65 ans et plus ainsi que chez les personnes immunodéficientes âgées de 50 ans et plus ou souffrant d’une immunodéficience sévère âgées de 18 ans et plus.
En Suisse, on estime à 30000 le nombre de cas de zona dus à la réactivation du virus varicelle-zona (VZV) à l’état latent dans les ganglions nerveux sensitifs crâniens et rachidiens. Les personnes âgées sont les plus touchées, leur système immunitaire fonctionnant de moins en moins efficacement en raison des processus naturels de vieillissement. Les personnes plus jeunes peuvent également développer la maladie en raison d’une immunodéficience ou d’un traitement immunosuppresseur.
Alors que le zona classique, qui se présente sous la forme d’une éruption cutanée douloureuse et vésiculeuse le long d’un ou de plusieurs dermatomes au niveau du thorax, est généralement diagnostiqué visuellement, les manifestations au niveau de la région oculaire (zona ophtalmique) ou auriculaire (zona auriculaire) peuvent parfois être plus difficiles à identifier. De plus, ces formes présentent un risque accru de complications et de lésions irréversibles des organes sensoriels concernés. Le risque d’évolution compliquée est particulièrement élevé dans les cas suivants1:
-
présence de lésions hémorragiques/nécrotiques,
-
lésions satellites et vésicules aberrantes,
-
atteinte cutanée multisegmentaire ou généralisée,
-
modifications de l’état de santé,
-
signes de syndrome méningé.
Si la région de la tête et du cou est touchée, le diagnostic différentiel doit également prendre en compte les infections par le virus herpès simplex de type 1 (HSV 1) ainsi que d’autres maladies dermatologiques comme les dermatites de contact, l’érysipèle, le pemphigus vulgaire ou la pemphigoïde bulleuse.1,2 En l’absence d’un diagnostic clinique clair, il convient de le confirmer par PCR.3
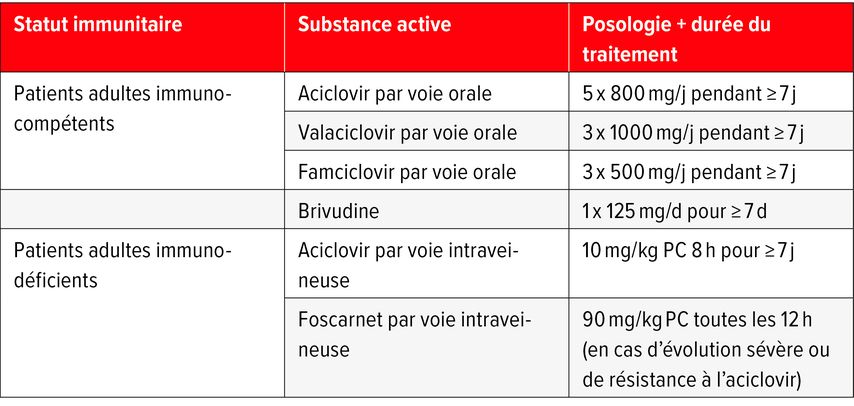
Sur le plan thérapeutique, un traitement antiviral systémique est généralement recommandé dans le zona au niveau de la tête et du cou afin de réduire la durée et la sévérité des douleurs et des symptômes cutanés, ainsi que le taux de complications.1 Il doit être initié le plus rapidement possible, idéalement dans les 72heures suivant le début des symptômes. Il ne faut en aucun cas retarder le traitement en attendant les résultats des examens.1 Quatre substances actives sont disponibles: l’aciclovir, le valaciclovir, le famciclovir et la brivudine (Tab.1). Il n’est pas rare que les évolutions sévères de la maladie nécessitent une hospitalisation et un traitement systémique.
Un traitement analgésique systémique immédiat est indiqué pour faire face aux douleurs nociceptives et neuropathiques du zona, ainsi que pour réduire le risque de névralgie post-zostérienne. Les douleurs sont traitées selon le schéma par palier de l’OMS. La névralgie est traitée par l’administration de gabapentine ou de prégabaline à doses croissantes, complétée en cas d’inefficacité par un antidépresseur tricyclique, comme l’amitriptyline, ou par des emplâtres de capsaïcine/lidocaïne après guérison des lésions cutanées.1 Si les douleurs persistent plus de quatre semaines après la guérison des lésions cutanées, une prise en charge conjointe par un·e spécialiste de la douleur est indiquée.
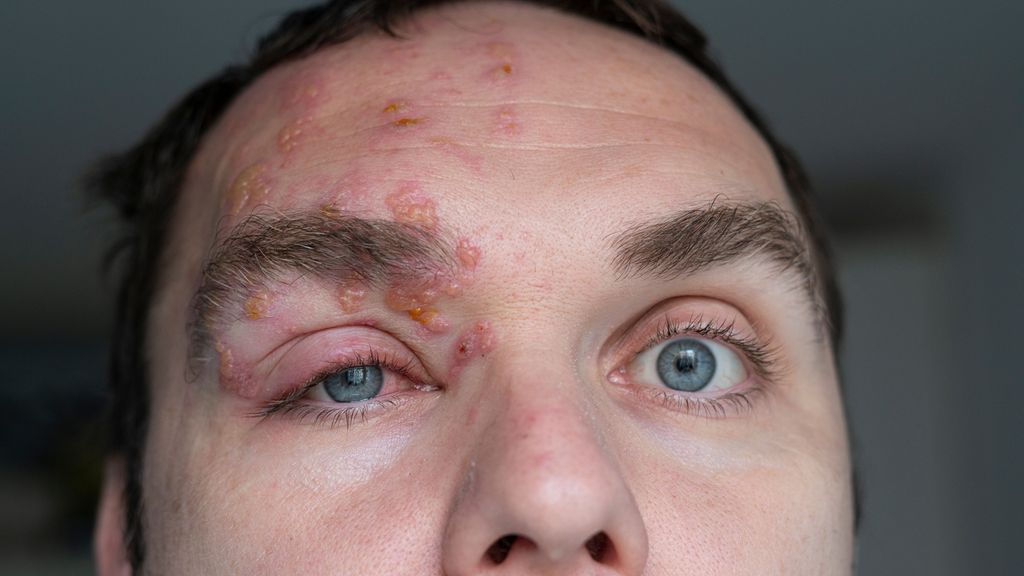
Zona ophtalmique
En cas d’atteinte dans la zone d’innervation de la première branche du nerf trijumeau (nerf crânien V1, subdivisé ensuite en nerf frontal, nerf naso-ciliaire et nerf lacrymal), on parle de zona ophtalmique. Son incidence est estimée entre 8 et 20% de toutes les formes de zona. Les principaux facteurs de risque sont un âge supérieur à 50 ans et une immunosuppression.4 Le diagnostic d’un zona ophtalmique est généralement clinique. En l’absence d’un résultat clair, l’humeur aqueuse peut être prélevée pour une confirmation par PCR.
Le zona ophtalmique débute typiquement par des douleurs de type brûlures ou lancinantes dans le dermatome V1, suivie d’une éruption érythémateuse vésiculeuse ou pustuleuse. Outre les paresthésies, de la fièvre, de la fatigue ou des céphalées peuvent survenir. Des lésions herpétiques autour du bout du nez (signe de Hutchinson) indiquent une atteinte du nerf naso-ciliaire, qui s’accompagne d’un risque accru d’atteinte oculaire.4 Des symptômes ophtalmiques tels que la kératite, la conjonctivite, l’épisclérite, la rétinite ou l’uvéite surviennent dans environ 50 à 85% des cas. En présence d’une inflammation importante, une paralysie au niveau des paupières (ptosis) peut se produire.3–5
Un abcès de l’iris stérile, une parésie du nerf oculomoteur, le syndrome de Tolosa-Hunt (syndrome de l’apex orbitaire) ou une mydriase isolée et non réactive sont également observés dans de rares cas.6 Cette forme est considérée comme une urgence ophtalmologique avec un risque de cécité, raison pour laquelle une prise en charge conjointe par un·e ophtalmologue est indiquée.3,4 Les complications les plus redoutées sont le phlegmon orbitaire et la nécrose rétinienne aiguë, qui peuvent tous deux entraîner une cécité secondaire. En cas d’augmentation de la pression intraoculaire (due à l’inflammation du trabéculum), il existe un risque de glaucome secondaire.4 Le risque d’événements cérébrovasculaires ultérieurs et de névralgie post-zostérienne (NPZ) est accru.4,6 En cas d’atteinte supplémentaire de la deuxième branche du nerf trijumeau (nerf crânien V2) qui innerve le maxillaire, également appelée zona maxillaire, des paralysies transitoires ou une perte du goût peuvent survenir.5
Outre les compresses froides et le traitement analgésique, ainsi que, le cas échéant, les antibiotiques topiques et les corticoïdes topiques et/ou systémiques, l’approche thérapeutique consiste avant tout à administrer le plus tôt possible (<72h) un traitement antiviral oral ou systémique (Tab.1).4
Zona auriculaire
Le zona auriculaire, également appelé syndrome de Ramsay Hunt, représente moins de 1% de toutes les formes de zona, avec une incidence annuelle de 5/100000 personnes. Il se développe en cas d’atteinte du nerf facial (nerf crânien VII) et se présente généralement cliniquement sous la forme d’une triade comprenant une paralysie faciale ipsilatérale (complète dans 50% des cas), une otalgie (premier symptôme dans 55% des cas) et des vésicules douloureuses au niveau du pavillon de l’oreille et/ou du conduit auditif externe.7,8 Cependant, les évolutions variables avec paralysie faciale avant la survenue d’une éruption cutanée (23%) ou sans éruption (zona sine herpete; 30% des cas de zona auriculaire), douleurs auriculaires seules et faiblesse des muscles faciaux ne sont pas rares.8 En présence d’une éruption cutanée, il n’est pas rare que le visage, le cuir chevelu, le palais et la langue soient également touchés; des altérations du goût, des yeux secs ou larmoyants, une hyperacousie, une obstruction nasale et une dysarthrie sont alors possibles. Le principal facteur de risque d’une évolution sévère de la maladie est une immunodéficience.7
En cas d’atteinte du nerf vestibulocochléaire (nerf crânien VIII), des vertiges (51%), des acouphènes (20%) et des troubles auditifs pouvant aller jusqu’à la perte auditive (43%) peuvent être observés.8
Une atteinte du nerf vague (X) peut se manifester par un enrouement ou une tendance à l’aspiration. Le nerf trijumeau (nerf crânien V), le nerf glossopharyngien (nerf crânien IX) et le nerf hypoglosse (nerf crânien XII) peuvent aussi être atteints dans de rares cas.7
Le traitement antiviral comprend généralement de l’aciclovir à 5x 500mg/j, du valaciclovir à 3x 1000mg/j ou du famciclovir à 3x 500 mg/j administré par voie orale pendant 7 à 10 jours, éventuellement jusqu’à 21 jours. L’administration concomitante de corticoïdes oraux ou systémiques à haute dose est recommandée7, généralement de la prednisone à 1mg/kgPC/j. Des études ont également montré que les injections intratympaniques de corticoïdes étaient efficaces. En outre, les soins de la cornée jouent un rôle important pour la protection contre le frottement et la kératite d’exposition, ainsi qu’un traitement analgésique adéquat (analogue à celui du zona ophtalmique). Les syncinésies sont traitées de manière conservatrice (massage, physiothérapie, injection de toxine botulique) ou chirurgicale (neurectomie sélective, myomectomie).
La sévérité de la paralysie faciale est considérée comme l’indicateur pronostique le plus important. La paralysie faciale est réversible chez 70% des patients, mais des syncinésies, en particulier entre le mouvement des yeux et de la bouche, se manifestent chez environ 40% des patients atteints de zona auriculaire.7 La névralgie post-zostérienne est plus fréquente chez les personnes âgées de plus de 50 ans et s’accompagne de paresthésies faciales; la dépression et l’anxiété sociale sont également des complications observées.7
Le zona auriculaire ayant de multiples manifestations possibles, le traitement doit être interdisciplinaire. À court terme, l’ORL, la neurologie, l’ophtalmologie et la psychologie/psychiatrie sont souvent sollicitées; à long terme, la chirurgie plastique du visage ou l’ORL, le traitement de la douleur, l’ophtalmologie, la logopédie ou la physiothérapie ainsi que la psychologie/psychiatrie peuvent être nécessaires pour aider les patients à obtenir les meilleurs résultats possibles et une qualité de vie optimale.7
Prévention grâce à la vaccination
Il existe un vaccin vivant et un vaccin sous-unitaire recombinant avec adjuvant pour la vaccination contre le virus varicelle-zona. Il est prouvé que l’efficacité du vaccin vivant diminue avec l’âge: elle est inférieure à 20% chez les personnes âgées de 80 ans et plus.9 C’est la raison pour laquelle l’Office fédéral de la santé publique (OFSP) et la Commission fédérale pour les vaccinations (CFV) recommandent depuis novembre 2021 le vaccin sous-unitaire recombinant avec adjuvant (Shingrix®), nettement plus efficace, chez les personnes immunocompétentes âgées de 65 ans et plus ainsi que chez les personnes immunodéficientes âgées de 50 ans et plus ou souffrant d’une immunodéficience sévère âgées de 18 ans et plus, qui présentent un risque accru de zona en raison d’antécédents.9–15 Les anciennes recommandations pour le vaccin vivant atténué (Zostavax®) ne s’appliquent donc plus qu’aux personnes âgées de 65 à 79 ans sans immunodéficience, qui préfèrent le vaccin vivant au vaccin sous-unitaire. Le vaccin vivant n’est pas pris en charge par l’assurance obligatoire des soins.9,10
Le fait que le vaccin sous-unitaire recombinant avec adjuvant puisse prévenir le zona chez les personnes âgées de 50 ans et plus a été mis en évidence dans diverses études cliniques et va d’environ 90% chez les personnes âgées de 70 ans et plus (ZOE-70) à 97,9% chez celles âgées de 50 ans et plus (ZOE-50).11–13 Le suivi à long terme (ZOE-LTFU des études d’autorisation ZOE-50 et ZOE-70) a également révélé une protection vaccinale suffisamment élevée malgré une légère diminution de l’effet protecteur sur une période de dix ans (année 8: 84%; année 9: 73%; année 10: 73%).14 Les données disponibles sur la protection vaccinale des patients adultes immunodéficients âgés de plus de 18 ans sont plus limitées: une étude de phase III a démontré une efficacité de 68% après une durée médiane de 21 mois chez des personnes ayant subi une greffe autologue de cellules souches.15
Littérature:
1 Gross GE et al.: S2k-Leitlinie zur Diagnostik und Therapie des Zoster und der Postzosterneuralgie. JDDG 2020; 55-79 2 Gross G et al.: Zoster und Zosterschmerzen: Leitlinien der Deutschen Dermatologischen Gesellschaft, Arbeitsgemeinschaft Dermatologische Infektiologie. Chemother J 2002; 11: 165-73 3 Henning U, Gross GE: Herpes zoster – erst ab 60 ein Problem? CME-Fortbildung. Langen: Vidal MMI Germany; 2023 4 Minor M, Payne E: Herpes zoster ophthalmicus. [Updated 2023 Aug 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. https://www.ncbi.nlm.nih.gov/books/NBK557779/ ; dernier accès le 26.1.2026 5 https://www.gelbe-liste.de/krankheiten/herpes-zoster ; dernier accès le 26.1.2026 6 Weinberg JM: Herpes zoster: epidemiology, natural history, and common complications. J Am Acad Dermatol 2007; 57(6 Suppl): S130-5 7 Crouch AE et al.: Ramsay Hunt Syndrome. [Updated 2023 Aug 28]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557409/ ; dernier accès le 26.1.2026 8 Coulson S et al.: Prognostic factors in herpes zoster oticus (ramsay hunt syndrome). Otol Neurotol 2011; 32: 1025-30 9 Office fédéral de la santé publique: Nouvelles recommandations concernant la vaccination contre le zona (Herpes zoster): vaccinShingrix®. OFSP Bulletin 2021; (47): 8-15; https://www.bag.admin.ch/dam/fr/sd-web/cRwM5kqsEniF/impfempfehlung-herpes-zoster.pdf; dernier accès le 16.2.2026 10 https://www.bag.admin.ch/fr/varicelle-zona; dernier accès le 16.2.2026 11 Cunningham AL et al.: Efficacy of the herpes zoster subunit vaccine in adults 70 years of age or older. N Engl J Med 2016; 375: 1019-32 12 Lal H et al.: Efficacy of an adjuvanted herpes zoster subunit vaccine in older adults. N Engl J Med 2015; 372: 2087-96 13 Boutry C et al.: The adjuvanted recombinant zoster vaccine confers long-term protection against herpes zoster: interim results of an extension study of the pivotal phase 3 clinical trials ZOE-50 and ZOE-70. Clin Infect Dis 2022; 74: 1459-67 14 Strezova A et al.: Long-term protection against herpes zoster by the adjuvanted recombinant zoster vaccine: interim efficacy, immunogenicity, and safety results up to 10 years after initial vaccination. Open Forum Infect Dis 2022; 9: ofac485 15 Bastidas A et al.: Effect of recombinant zoster vaccine on incidence of herpes zoster after autologous stem cell transplantation: a randomized clinical trial. JAMA 2019; 322: 123-33
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...