Utilisation d’outils technologiques dans le traitement du diabète
Compte-rendu:
Dre Corina Ringsell
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le Pr Dr méd. Markus Laimer, directeur adjoint et médecin-chef de la Clinique universitaire de diabétologie, endocrinologie, nutrition clinique et métabolisme (UDEM), Inselspital de Berne, a présenté les recommandations suisses actualisées sur les outils technologiques liés au diabète.1
Les outils technologiques liés au diabète comprennent le matériel et les logiciels qui visent à aider les personnes diabétiques à se soigner de manière autonome. Il s’agit par exemple de systèmes de délivrance d’insuline et de mesure de la glycémie ainsi que d’outils visant à adapter le traitement. Sur la base des recommandations suisses, M.Laimer a fourni un aperçu de la manière dont ces outils peuvent être utilisés dans le traitement du diabète dans des cas particuliers.
Depuis l’introduction du premier capteur de mesure du glucose en continu (CGM) en 1999, les outils technologiques et les systèmes visant à aider les patients diabétiques n’ont cessé de s’améliorer. D’énormes progrès ont été réalisés, en particulier dans le domaine des systèmes de délivrance automatisée d’insuline (AID), qui constituent actuellement la référence dans le traitement du diabète de type 1, a expliqué M. Laimer.
Systèmes CGM et AID
Ces dernières années, l’accent s’est déplacé d’une approche statique centrée sur les dispositifs vers une utilisation plus dynamique des dispositifs et des mesures correspondantes. Il s’agissait auparavant principalement de valeurs de base qui étaient adaptées ou de la dose d’insuline qui était éventuellement réduite temporairement. Entre-temps, la CGM au moyen d’un capteur dédié fournit des mesures plus dynamiques. De nombreuses recommandations sur l’utilisation optimale des outils technologiques liés au diabète ont permis d’aider davantage les patients et de leur apprendre à les utiliser dans des cas particuliers, comme le sport, a déclaré l’expert.
En termes d’HbA1c, on s’intéresse par exemple moins aux mesures statiques, mais on analyse des modèles basés sur la CGM et on adapte davantage les systèmes AID aux routines ainsi qu’aux besoins quotidiens des patients.
M. Laimer a fait remarquer que chaque système possède des algorithmes présentant des particularités spécifiques. Pour pouvoir adapter un système aux besoins des patients, il est important de connaître ses algorithmes et son fonctionnement, a-t-il souligné.
Résultats dans des groupes de patients spécifiques
CGM dans le diabète de type 2
M. Laimer a présenté une méta-analyse montrant que les bénéfices de la CGM dans le diabète de type 2 en termes d’HbA1c sont considérables. Le taux d’HbA1c a pu être réduit d’environ 0,5% grâce à l’utilisation de la CGM (par balayage intermittent et en temps réel), indépendamment de l’intensification de l’insulinothérapie ou de la prise d’antidiabétiques oraux. L’utilisation de la CGM dans le diabète de type 2 a également permis de prolonger le temps dans la cible («time in range», TiR) et de réduire le temps en dessous de la cible.2 M. Laimer est convaincu que ces systèmes seront de plus en plus utilisés dans le traitement du diabète de type 2, car les capteurs deviennent moins coûteux et les directives sur la prise en charge des coûts sont en train de changer.
Il a présenté une étude rétrospective portant sur 2600 vétérans américains atteints de diabète (types 1 et 2), qui a examiné le lien entre les valeurs CGM et la mortalité. Les patients ont été suivis pendant six mois et leur taux d’HbA1c a été mesuré. Ils ont également reçu des systèmes CGM pour surveiller leur profil de glucose. Même après avoir pris en compte l’âge, les facteurs de risque et le taux d’HbA1c, l’évaluation a montré qu’un TiR plus long était associé à une mortalité plus faible. Tous les paramètres de la CGM (TiR, temps, glycémie, temps au-dessus de la cible, indice de risque glycémique [GRI], qui reflète également les hypoglycémies et les hyperglycémies) ainsi que le coefficient de variation étaient associés à la mortalité indépendamment de l’HbA1c.3
Selon lui, les systèmes AID et CGM présentent également des avantages dans la gestion périopératoire des patients diabétiques. Il existe désormais des données de qualité montrant comment les systèmes AID améliorent le métabolisme du glucose pendant les hospitalisations.4
Complications liées au diabète
Une analyse rétrospective a inclus plus de 500 patients atteints de diabète de type 1 et traités par pompe à insuline avec capteur, qui ont été suivis pendant 24 mois. Là encore, il s’est avéré que plus le TiR était élevé, plus le risque de complications liées au diabète, notamment microvasculaires, diminuait.5M. Laimer a souligné que l’influence de l’utilisation de la CGM sur la rétinopathie diabétique est particulièrement pertinente.
Grossesse en cas de diabète de type 1
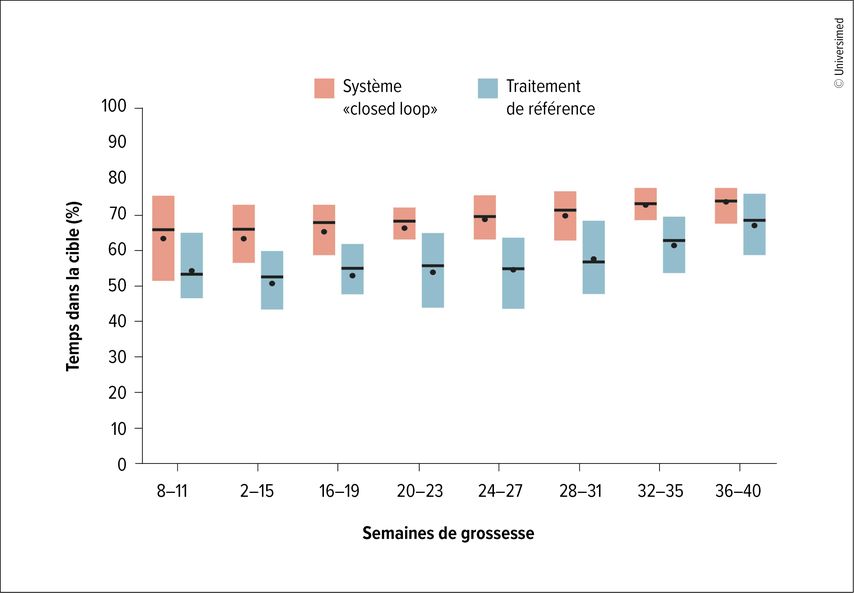
La grossesse est une période particulièrement difficile pour les femmes atteintes de diabète de type 1, car les besoins en insuline changent, a expliqué l’expert. Un contrôle insuffisant de la glycémie (dysglycémie) augmente le risque de complications, par exemple d’évolutions difficiles pouvant entraîner la perte de l’enfant à naître ou de complications graves après la naissance avec hypoglycémie néonatale. L’essai randomisé contrôlé CONCEPTT portant sur l’utilisation de la CGM pendant la grossesse a fourni des preuves claires que toutes les patientes atteintes de diabète de type 1 devraient porter un capteur, a déclaré M. Laimer. Il est intéressant de noter que seules des améliorations mineures du taux d’HbA1c ont été observées, bien que la glycémie maternelle ait baissé de manière significative, sans hypoglycémie supplémentaire. En outre, la fréquence des enfants LGA («large for gestational age») et la durée d’hospitalisation des nourrissons avaient été réduites.6Cela illustre le fait qu’il ne s’agit pas seulement de réduire le taux d’HbA1c et la glycémie totale, mais aussi les variations de la glycémie. La cible pendant la grossesse est plus étroite, à savoir entre 3,5 et 7,8mmol/l. Il faut viser un TiR de 70% (Fig.1), a déclaré M. Laimer. Il a souligné que le GMI («glucose management indicator»), souvent utilisé comme taux d’HbA1c calculé pour évaluer le contrôle de la glycémie, n’est pas fiable et n’est pas recommandé pendant la grossesse. Les systèmes myLife CamAPS® FX7 et Medtronic MiniMedTM 780G8 ont été testés pendant la grossesse. Pour tous les autres systèmes, la décision doit toujours être prise individuellement avec la patiente.
Problèmes liés à l’utilisation des systèmes AID et CGM
Dans la pratique, le problème est que les systèmes ne sont pas immédiatement opérationnels, mais doivent d’abord être ajustés. Les patients et les professionnels de santé ont besoin d’une formation adéquate avant de les utiliser, selon M. Laimer. De plus, les dispositifs doivent être surveillés et les données analysées, ce qui représente actuellement le principal problème de l’utilisation de ces systèmes dans les hôpitaux. Les systèmes AID fonctionnaient toutefois bien en ambulatoire dans le diabète de type 2.
Cependant, les patients ne souhaitent pas tous porter un capteur et une pompe à insuline, a-t-il ajouté. Ces patients doivent également bénéficier de la meilleure prise en charge possible. Il a conseillé d’utiliser des stylos préremplis intelligents et des capteurs CGM connectés, qui permettent aux patients de mesurer leur glycémie et de documenter la délivrance d’insuline. Ainsi, on dispose au moins de données permettant d’optimiser le traitement. La télémédecine et la télésurveillance peuvent être envisagées chez ces patients. Cela augmente également leur satisfaction, car ils ne doivent plus se rendre aussi souvent au cabinet ou à la polyclinique. La télémédecine offre un plus grand confort aux femmes enceintes en particulier, a déclaré M. Laimer.
Un autre défi réside actuellement dans le fait qu’aucun système ne fonctionne encore parfaitement. Bien qu’il existe un cloud pour accéder aux données sur les technologies liées au diabète, le manque de standardisation entrave l’intégration des données. De plus, des problèmes d’interopérabilité entre les différentes plateformes persistent. Les écarts en termes de prise en charge des coûts se sont toutefois réduits. Avec l’entrée en vigueur du nouveau système tarifaire TARDOC, il est par exemple possible de proposer des téléconsultations et de se faire rembourser les coûts.
«Les outils technologiques peuvent parfois être difficiles à utiliser, voire utilisés de manière non conforme. C’est pourquoi nous devons connaître leur fonctionnement. Nous devons savoir comment les utiliser et l’enseigner à nos patients», a conclu M. Laimer lors de son exposé.
Source:
Markus Laimer: «Swiss recommendations for Diabetes Technology», congrès annuel 2025 de la Société Suisse d’Endocrinologie et de Diabétologie (SSED), du 13 au 14 novembre 2025, à Lucerne
Littérature:
1 Gastaldi G et al.: Swiss diabetes and technology recommendations. Swiss Med Wkly 2025; 155: 4632 2 Jancev M et al.: Continuous glucose monitoring in adults with type 2 diabetes: a systematic review and meta-analysis. Diabetologia 2024; 67: 798-810 3 Okuno T et al.: Continuous glucose monitoring metrics predict all-cause mortality in diabetes: a real-world long-term study. Diabetes Care 2025; 48(10): 1794-802 4 Herzig D et al.: Perioperative fully closed-loop insulin delivery in patients undergoing elective surgery: an open-label, randomized controlled trial. Diabetes Care 2022; 45(9): 2076-83 5 El Malahi A et al.: Relationship between time in range, glycemic variability, HbA1c, and complications in adults with type 1 diabetes mellitus. J Clin Endocrinol Metab 2022; 107(2): e570-81 6 Meek CL et al.: Lack of validity of the glucose management indicator in type 1 diabetes in pregnancy. Diabetes Care 2025; 48(8): 1323-8 7 Lee TTM et al.: Automated insulin delivery in women with pregnancy complicated by type 1 diabetes. N Engl J Med 2023; 389(17): 1566-78 8 Benhalima K et al.: Comparing advanced hybrid closed loop therapy and standard insulin therapy in pregnant women with type 1 diabetes (CRISTAL): a parallel-group, open-label, randomised controlled trial. Lancet Diabetes Endocrinol 2024; 12(6): 390-403
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...